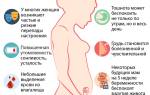
Что такое псевдоанемия и скрытая анемия?
Анемию следует отличать от следующих состояний:
Гидремия – разжижение крови.
Это состояние возникает из-за попадания тканевой жидкости в кровоток, например, при уменьшении отека или чрезмерном потреблении жидкости. Гидремия считается псевдоанемией.
Сгущение крови
Сгущение происходит при потере жидкой части крови, что наблюдается при сильном обезвоживании, вызванном интенсивной рвотой, поносом или обильным потоотделением. В таких случаях уровень гемоглобина и количество эритроцитов могут оставаться нормальными. Это состояние называют скрытой анемией.
Специфические и неспецифические признаки анемии
Анемия проявляется как неспецифическими, так и специфическими признаками. Неспецифические признаки общие для всех типов анемий, в то время как специфические уникальны для определенного вида анемии. В данной статье мы сосредоточимся на неспецифических проявлениях, а специфические признаки рассмотрим при обсуждении различных видов анемий.
Врачи отмечают, что анемия является распространенной проблемой, которая может иметь различные причины и формы. Железодефицитная анемия возникает из-за недостатка железа, что часто связано с неправильным питанием или потерей крови. Гемолитическая анемия, в свою очередь, связана с разрушением эритроцитов, что может быть вызвано аутоиммунными заболеваниями или инфекциями. В12-дефицитная анемия возникает при недостатке витамина B12, что часто наблюдается у вегетарианцев и людей с нарушениями всасывания. Апластическая анемия характеризуется снижением продукции клеток крови в костном мозге, что может быть следствием воздействия токсинов или вирусов. Диагностика анемии включает анализы крови, которые помогают определить уровень гемоглобина и количество эритроцитов. Врачи выделяют три степени анемии: легкую, умеренную и тяжелую, что позволяет выбрать наиболее подходящее лечение и предотвратить серьезные осложнения.

Симптомы и признаки анемии
К неспецифическим признакам анемий относятся:
- бледность кожи и слизистых
- слабость
- головокружение
- шум в ушах
- головные боли
- быстрая утомляемость
- сонливость
- одышка
- анорексия (потеря аппетита или отвращение к пище)
- нарушения сна
- сбои в менструальном цикле, вплоть до аменореи
- импотенция
- тахикардия (увеличение частоты сердечных сокращений)
- шумы в сердце (усиление сердечного толчка, систолический шум на верхушке сердца)
- сердечная недостаточность
- при снижении уровня гемоглобина ниже 50 г/л возможно развитие ацидоза
- снижение уровня гемоглобина ниже нормы
- уменьшение количества эритроцитов ниже нормы
- изменение цветного показателя
- колебания в содержании лейкоцитов и тромбоцитов
Виды анемий – постгеморрагическая, гемолитическая, дефицитная и гипопластическая
Анемии классифицируют по различным критериям, включая причины возникновения. Выделяют три основных типа: постгеморрагические, гемолитические и анемии, связанные с нарушением кроветворения (дефицитные и гипопластические). Рассмотрим каждую из них подробнее.
Постгеморрагические анемии возникают из-за острой или хронической кровопотери (например, при кровотечениях или ранениях).
Гемолитические анемии развиваются из-за повышенного разрушения эритроцитов.
Дефицитные анемии связаны с нехваткой витаминов, железа или других микроэлементов, необходимых для кроветворения.
Гипопластические анемии — наиболее тяжелая форма, обусловленная нарушением кроветворения в костном мозгу.
| Тип анемии | Причины | Диагностика | Степени анемии (по уровню гемоглобина) |
|---|---|---|---|
| Железодефицитная | Кровопотеря (менструации, язвы, внутренние кровотечения), недостаточное потребление железа, нарушение всасывания железа (целиакия, гастрит) | Низкий уровень гемоглобина, ферритина, сывороточного железа; высокий уровень трансферрина; изменения в общем анализе крови (микроцитоз, гипохромия); копрограмма (скрытая кровь в кале) | Легкая (Hb 110-120 г/л), умеренная (Hb 90-110 г/л), тяжелая (Hb <90 г/л) |
| Гемолитическая | Наследственные дефекты эритроцитов (серповидноклеточная анемия, талассемия), аутоиммунные заболевания, инфекции, лекарственные препараты, механическая травма эритроцитов | Низкий уровень гемоглобина, повышенный уровень билирубина, ретикулоцитов; повышенная активность ЛДГ; исследование мазка периферической крови (сфероциты, шистоциты, др.); тест Кумбса | Легкая, умеренная, тяжелая (классификация по уровню гемоглобина аналогична железодефицитной анемии, но может дополняться оценкой скорости гемолиза) |
| В12-дефицитная (мегалобластная) | Недостаточное потребление витамина В12 (вегетарианство, строгая диета), нарушение всасывания витамина В12 (аутоиммунный гастрит, болезнь Крона), дефицит внутреннего фактора Касла | Низкий уровень гемоглобина, витамина В12, фолиевой кислоты; мегалобластная анемия (большие эритроциты) в общем анализе крови; повышенный уровень гомоцистеина и метилмалоновой кислоты | Легкая, умеренная, тяжелая (классификация по уровню гемоглобина аналогична железодефицитной анемии) |
| Апластическая | Воздействие токсических веществ (бензол, лекарственные препараты), лучевая терапия, аутоиммунные заболевания, генетические нарушения | Значительное снижение количества всех клеток крови (эритроцитов, лейкоцитов, тромбоцитов) в общем анализе крови; гипоплазия костного мозга при исследовании костного мозга | Легкая, умеренная, тяжелая (классификация по уровню гемоглобина и количеству других клеток крови) |
Анемия — это состояние, при котором уровень гемоглобина в крови снижен, что может вызывать усталость, слабость и другие симптомы. Люди часто обсуждают различные виды анемии, такие как железодефицитная, гемолитическая, В12-дефицитная и апластическая. Железодефицитная анемия, наиболее распространенная форма, возникает из-за нехватки железа, что может быть связано с неправильным питанием или потерей крови. Гемолитическая анемия связана с разрушением эритроцитов, что может быть вызвано аутоиммунными заболеваниями или инфекциями. В12-дефицитная анемия возникает из-за недостатка витамина B12, необходимого для производства красных кровяных клеток. Апластическая анемия — редкое, но серьезное состояние, при котором костный мозг не производит достаточное количество клеток крови. Диагностика анемии включает анализы крови, которые помогают определить уровень гемоглобина и выявить причины. Степени анемии варьируются от легкой до тяжелой, и их определение важно для выбора правильного лечения.

Степени анемии
Существуют различные классификации анемий, помимо патогенетических. Эти рабочие классификации применяются врачами-клиницистами. Рассмотрим их подробнее:
- По степени тяжести. Анемии делятся на три степени: легкая, средняя и тяжелая, в зависимости от уровня гемоглобина и количества эритроцитов в крови:
| Степень тяжести | Гемоглобин, г/л | Эритроциты, Т/л |
| Легкая | > 100 г/л | > 3 Т/л |
| Средняя | 100 – 66 г/л | 3 – 2 Т/л |
| Тяжелая | < 66 г/л |
-
По цветному показателю (ЦП) выделяют нормохромные (ЦП – 0,8-1,05), гиперхромные (ЦП>1,05) и гипохромные (ЦП<0,8) анемии. Нормохромные характеризуются нормальным содержанием гемоглобина, гиперхромные – повышенным, гипохромные – пониженным. К нормохромным относятся острая постгеморрагическая и гемолитические анемии; к гиперхромным – анемия из-за дефицита витамина В12 и недостатка фолиевой кислоты; гипохромные включают железодефицитную анемию, талассемию и хроническую постгеморрагическую анемию.
-
По среднему диаметру эритроцитов (СДЭ) выделяют нормоцитарные (СДЭ = 7,2 – 8,0 микрон), микроцитарные (СДЭ < 7,2 микрон), макроцитарные (СДЭ > 8,0 микрон) и мегалобластные (СДЭ > 9,5 микрон). Нормоцитарные имеют нормальный размер, микроцитарные – уменьшенный, макроцитарные и мегалобластные – увеличенный. К нормоцитарным анемиям относятся острая постгеморрагическая и большинство гемолитических; к микроцитарным – железодефицитная, микросфероцитоз и хроническая постгеморрагическая. Макроцитарные включают гемолитическую болезнь новорожденных и фолиево-дефицитную анемию, а мегалобластная – В12-дефицитная.
-
По содержанию сывороточного железа выделяют нормосидеремическую (уровень железа 9,0 – 31,3 мкмоль/л), гипосидеремическую (ниже 9,0 мкмоль/л) и гиперсидеремическую (выше 32 мкмоль/л). Нормосидеремическая анемия – острая постгеморрагическая; гипосидеремическая – железодефицитная, талассемия и хроническая постгеморрагическая; гиперсидеремические анемии включают гемолитические и В12-дефицитные.
Теперь перейдем к проявлениям различных видов анемий и изменениям, которые они вызывают в крови и организме.
Постгеморрагическая анемия, симптомы, диагностика и лечение
Постгеморрагические анемии делятся на острые и хронические. Острая постгеморрагическая анемия возникает при быстром и значительном кровотечении, хроническая — из-за длительной потери крови в небольших объемах.
Симптомы острой постгеморрагической анемии и анализ крови
Клинические проявления острой постгеморрагической анемии: бледность кожи, головокружение, обмороки, учащенный пульс, холодный пот, пониженная температура тела и иногда рвота. Критической считается потеря крови свыше 30% от общего объема, что угрожает жизни.
Диагностика острой постгеморрагической анемии
В анализе крови отмечается увеличение ретикулоцитов выше 11%, появление «незрелых» эритроцитов и клеток с измененной формой. Лейкоциты могут увеличиваться до 12 Г/л, фиксируется сдвиг влево в лейкоцитарной формуле. В течение двух месяцев после кровотечения восстанавливается уровень эритроцитов и гемоглобина, что может привести к железодефициту. Важно включать в рацион продукты, богатые железом, такие как гранаты, гречка и печень.
Принципы лечения острой постгеморрагической анемии
Лечение острой постгеморрагической анемии проводится в стационаре и направлено на восстановление объема циркулирующей крови и форменных элементов. Сначала необходимо остановить кровотечение, затем, в зависимости от объема потерянной крови, применяются переливания крови, эритроцитарной массы и кровезаменителей.
Симптомы хронической постгеморрагической анемии
Признаки хронической постгеморрагической анемии схожи с симптомами железодефицитной анемии: бледная кожа, изменения восприятия запахов и вкусов, отечность лица, пастозность голеней, ломкость волос и ногтей, сухость кожи. Также могут проявляться одышка, тошнота, головокружение, учащение пульса, слабость, утомляемость и субфебрильная температура (до 37° С). Из-за нехватки железа возможны проблемы с ЖКТ, такие как кариес, глоссит, пониженная кислотность желудочного сока и непроизвольное мочеиспускание при смехе.
Диагностика хронической постгеморрагической анемии
При хронической постгеморрагической анемии в анализе крови выявляются слабо окрашенные эритроциты небольшого размера и овальной формы, общее количество лейкоцитов может быть снижено, а в лейкоцитарной формуле наблюдается легкий лимфоцитоз. В сыворотке крови уровень железа ниже нормы (9,0 мкмоль/л), также отмечается пониженное содержание меди, кальция и витаминов А, В, С, в то время как уровень цинка, марганца и никеля может быть повышен.
Причины хронической постгеморрагической анемии
Хроническая постгеморрагическая анемия может возникать по следующим причинам:
- заболевания ЖКТ (язвы, полипы, грыжи)
- гельминтозы (аскаридоз)
- опухолевые процессы
- заболевания почек
- заболевания печени (цирроз, печеночная недостаточность)
- маточные кровотечения
- нарушения гемостаза
Лечение хронической постгеморрагической анемии
При лечении хронической постгеморрагической анемии важно устранить причину кровопотери. Затем необходимо обеспечить сбалансированное питание с продуктами, богатыми железом, фолиевой кислотой и витаминами. При тяжелой анемии могут быть назначены препараты железа (сорбифер, феррум-лек) в таблетках или инъекциях, а также препараты фолиевой кислоты и витамина В12. Таблетированные формы препаратов железа наиболее эффективны и широко представлены в аптеках.
При выборе препарата следует учитывать содержание железа и его биодоступность. Рекомендуется принимать препараты железа с аскорбиновой кислотой и фолиевой кислотой для лучшего усвоения. Перед началом приема любых препаратов обязательно проконсультируйтесь с врачом.

Гемолитические анемии, симптомы, диагностика и лечение
Причины гемолитической анемии
Гемолитические анемии — это заболевания, при которых эритроциты разрушаются быстрее, чем образуются. Новые клетки не успевают восполнять утраченные. Эти анемии могут быть наследственными или приобретенными.
Наследственные гемолитические анемии включают:
- анемия Минковского – Шоффара (наследственный микросфероцитоз)
- анемия, связанная с дефицитом фермента (глюкоза-6-фосфатдегидрогеназа)
- серповидно-клеточная анемия
- талассемия
Симптомы гемолитических анемий
Основной признак гемолитических анемий — желтуха, возникающая из-за поступления в кровь большого количества билирубина при разрушении эритроцитов. Другие общие симптомы: увеличение печени и селезенки, повышенный уровень билирубина, темный цвет мочи и кала, лихорадка, озноб, боли, а также моча, напоминающая «мясные помои».
Серповидно-клеточная анемия и талассемия являются наиболее распространенными среди наследственных гемолитических анемий, поэтому рассмотрим их подробнее.
Серповидно – клеточная анемия, причины, симптомы, диагностика
Причины серповидно-клеточной анемии
Серповидно-клеточная анемия возникает из-за синтеза дефектного гемоглобина. Аномальные молекулы формируют веретенообразные кристаллы ( тактоиды), деформируя эритроциты и придавая им серповидный вид. Серповидные эритроциты имеют низкую пластичность, что увеличивает вязкость крови и приводит к закупорке мелких сосудов. Их острые края могут повреждать другие эритроциты, вызывая их разрушение.
Симптомы серповидно-клеточной анемии
Серповидно-клеточная анемия проявляется следующими симптомами:
- гемолитические кризы при недостатке кислорода (например, в горах или переполненных помещениях)
- желтуха
- болезненные отеки и язвы на ногах
- гемоглобин в моче
- увеличение селезенки
- проблемы со зрением
Диагностика серповидно-клеточной анемии
При анализе крови отмечается снижение уровня гемоглобина (50–80 г/л) и эритроцитов (1–2 Т/л), а также увеличение ретикулоцитов до 30% и выше. В мазке крови можно увидеть серповидные эритроциты, а также эритроциты с тельцами Жолли и кольцами Кабо.
Лечение серповидно-клеточной анемии
Лечение направлено на предотвращение гемолитических кризов. Это достигается избеганием гипоксических состояний — нахождения в условиях с низким содержанием кислорода. В некоторых случаях применяют переливание эритроцитарной массы или кровезаменителей.
Талассемия – причины, симптомы, диагностика заболевания
Талассемия – причины заболевания
Талассемия возникает из-за нарушения синтеза гемоглобина, что приводит к образованию нестабильного гемоглобина. Он выпадает в эритроцитах в виде включений – телец, формируя мишеневидные клетки. Это серьезное наследственное заболевание не поддается полному излечению, но возможно облегчение симптомов.
Симптомы талассемии
- бледность и желтушность кожи
- деформация черепных костей
- задержка физического и умственного развития
- монголоидный разрез глаз
- изменения в строении костей на рентгене
- увеличение печени и селезенки
- гемосидероз, при котором кожа приобретает землисто-зеленый оттенок
Диагностика талассемии
В анализах крови выявляются мишеневидные эритроциты, повышенное количество ретикулоцитов, снижение уровня гемоглобина до 20 г/л и эритроцитов до 1 Т/л, а также уменьшение числа лейкоцитов и тромбоцитов.
Лечение талассемии невозможно; основная задача – облегчение проявлений. Для этого применяются переливания эритроцитарной массы или кровезаменителей.
Теперь рассмотрим приобретенные гемолитические анемии, возникающие под воздействием определенных факторов.
Приобретенные гемолитические анемии: иммунные и неиммунные
Приобретенные гемолитические анемии могут развиваться с участием иммунной системы (иммунные) или без него (неиммунные). К иммунным анемиям относятся вирусная анемия, сифилитическая анемия и гемолитическая болезнь новорожденных. Неиммунные гемолитические анемии включают болезнь Маркиафавы – Микелли, а также анемии, возникающие из-за длительной маршевой ходьбы, отравления алкоголем, кислотами, солями тяжелых металлов, ядами змей, насекомых и грибов. Неиммунная гемолитическая анемия может также развиться при ожогах, охватывающих более 20% поверхности тела, недостатке витамина Е и малярии.
Сифилитическая и вирусная иммунные гемолитические анемии
Сифилитическая и вирусная иммунные гемолитические анемии имеют схожие проявления и являются вторичными, развиваясь на фоне сифилиса или вирусной инфекции. У пациентов могут наблюдаться лихорадка, озноб, боли в спине, слабость, одышка, кровь в моче, увеличение печени и селезенки. Анализы крови показывают повышенный уровень билирубина и ретикулоцитов, уровень гемоглобина может быть нормальным или слегка пониженным, также выявляются круглые эритроциты.
Лечение этих анемий обычно не требуется.
Гемолитическая болезнь новорожденного, причины развития, симптомы заболевания, степени тяжести
Гемолитическая болезнь новорожденных – состояние, возникающее из-за конфликта между эритроцитами матери и ребенка при несовместимости антигенов крови или резус-фактора. Антитела матери проникают к плоду через плаценту, разрушая эритроциты новорожденного. Тяжесть болезни зависит от количества антител, проходящих через плаценту, поэтому женщины с отрицательным резус-фактором должны регулярно сдавать анализы на антитела. При их наличии требуется лечение. Новорожденный с гемолитической болезнью может иметь отеки, асцит, высокий тон голоса и повышенное содержание незрелых эритроцитов (эритробластов, нормоцитов и ретикулоцитов). Болезнь делится на легкую, среднюю и тяжелую формы в зависимости от уровня гемоглобина и билирубина в крови.
| Степень тяжести | Содержание гемоглобина, г/л | Содержание непрямого билирубина, г/л |
| Легкая | Выше 150 г/л | Менее 86 г/л |
| Средняя | 100 – 150 г/л | 86 – 140 г/л |
| Тяжелая | Ниже 100 г/л | Более 140 г/л |
Профилактика гемолитической болезни новорожденных включает мониторинг антител у матери. При их обнаружении лечение проводится в стационаре с использованием антирезусных иммуноглобулинов.
Признаки неиммунных гемолитических анемий, лабораторные симптомы
Неиммунные гемолитические анемии проявляются желтухой, увеличением печени и селезенки, повышенным уровнем билирубина, темной мочой и калом, лихорадкой, ознобами и болями. В анализе крови наблюдаются эритроциты различных форм и размеров, ретикулоцитоз до 30% и более, а также снижение лейкоцитов и тромбоцитов. Эти анемии не требуют специфического лечения, так как необходимо устранить причину (например, яды змей, соли тяжелых металлов и т.д.).
Анемии, связанные с нарушением кроветворения, делятся на дефицитные и гипопластические. Дефицитные анемии возникают из-за нехватки элементов, необходимых для кроветворения, включая железодефицитную, железорефрактерную, В12-дефицитную и фолиево-дефицитную. Гипопластические анемии возникают из-за гибели клеток-предшественников в костном мозгу и могут быть наследственными (например, анемия Фанкони, анемия Эстрена – Дамешика, анемия Блекфэрна — Даймонда) или приобретенными. Приобретенные гипопластические анемии могут развиваться самостоятельно или на фоне других заболеваний, таких как лучевая болезнь, инфекции или нарушения иммунной системы.
Наибольший интерес представляют дефицитные анемии, которые могут возникнуть у каждого. Поэтому рассмотрим именно этот тип анемий подробнее.
Железодефицитная анемия — причины, симптомы, диагностика и лечение
Содержание железа в организме человека составляет 4-5 граммов, что составляет 0,000065% от общей массы тела. 58% этого железа входит в состав гемоглобина. Железо накапливается в печени, селезенке и костном мозге. Организм теряет железо через кал, мочу, пот, а также во время менструации и грудного вскармливания, поэтому важно включать в рацион продукты, богатые железом.
Причины железодефицитной анемии
Железодефицитная анемия может развиваться по нескольким причинам:
- Нехватка железа (например, у недоношенных детей, детей до года и беременных женщин).
- Увеличение потребности в железе (в период беременности, грудного вскармливания и активного роста).
- Проблемы с усвоением железа в желудочно-кишечном тракте.
- Хронические кровопотери.
Симптомы железодефицитной анемии
Клинические проявления анемии можно разделить на три синдрома: гипоксический, сидеропенический и анемический. Гипоксический синдром проявляется одышкой, головными болями, шумом в ушах, быстрой утомляемостью, сонливостью и учащенным сердцебиением. Анемический синдром характеризуется снижением уровня эритроцитов и гемоглобина. Сидеропенический синдром связан с недостатком железа и проявляется ухудшением состояния кожи, волос и ногтей: кожа может становиться сухой и шершавой, волосы и ногти — ломкими. Также могут возникать изменения вкусовых и обонятельных ощущений (например, желание есть мел или вдыхать запах мытых бетонных полов). В тяжелых случаях возможны осложнения со стороны желудочно-кишечного тракта, такие как кариес, дисфагия, снижение кислотности желудочного сока, непроизвольное мочеиспускание и повышенная потливость.
Диагностика железодефицитной анемии
При анализе крови отмечается снижение уровня гемоглобина до 60-70 г/л и количество эритроцитов до 1,5-2 Т/л, также может наблюдаться уменьшение или отсутствие ретикулоцитов. Эритроциты могут иметь различные формы и размеры, а уровень сывороточного железа оказывается ниже нормы.
Лечение железодефицитной анемии
Лечение основывается на устранении причин анемии, включая терапию заболеваний желудочно-кишечного тракта и коррекцию рациона. Важно, чтобы в диете присутствовали продукты, богатые железом (печень, мясо, молоко, сыр, яйца, злаки и т.д.). Основным средством для восстановления уровня железа являются препараты железа, чаще всего в форме таблеток. В более тяжелых случаях могут потребоваться инъекции. Используются препараты, такие как сорбифер, феррум-лек, тардиферон, тотема и другие. Выбор лекарств достаточно широк.
При выборе препаратов важно консультироваться с врачом. Обычно суточная доза для профилактики и лечения легкой анемии составляет 50-60 мг железа, для лечения анемии средней степени – 100-120 мг в сутки. Лечение тяжелой анемии проводится в стационаре с использованием инъекционных форм препаратов железа, после чего переходят на таблетированные формы. Препараты железа могут вызывать потемнение стула, что является нормальным. Если прием препарата вызывает дискомфорт в желудке, его следует заменить.
Железорефрактерная анемия причины, симптомы, диагностика и лечение
Причина железорефрактерной анемии
Железорефрактерная анемия, или сидеробластная, возникает при нормальном уровне железа в сыворотке, но с недостатком ферментов для синтеза гемоглобина. Основная причина — нарушение усвоения железа.
Симптомы железорефрактерной анемии, что такое гемосидероз?
Симптомы включают одышку, головные боли, головокружение, шум в ушах, быструю утомляемость, сонливость, нарушения сна и тахикардию. Избыток железа в крови и тканях приводит к гемосидерозу — накоплению железа в органах. Это может вызвать недостаточность сердечно-сосудистой системы из-за отложения железа в сердце, а также диабет, поражение легких и увеличение печени и селезенки. Кожа может приобретать землистый оттенок.
Диагностика железорефрактерной анемии, что такое сидеробласты?
При диагностике цветной показатель крови снижается до 0,6 – 0,4, наблюдаются эритроциты различных форм и размеров, уровень гемоглобина и количество эритроцитов ниже нормы. В костном мозгу появляются сидеробласты — клетки с венчиком из железа вокруг ядра. В норме их 2,0 – 4,6%, но при железорефрактерной анемии это число может достигать 70%.
Лечение железорефрактерной анемии
Полного лечения железорефрактерной анемии не существует. Однако возможно применение заместительной терапии, включая вливание эритроцитарной массы и кровезаменителей.
В12 дефицитная анемия, причины заболевания, диагностика и лечение
Что такое В12? Где содержится этот витамин?
Витамин В12, или цианкобаламин, содержится в продуктах животного происхождения: мясе, печени, почках, молоке, яйцах и сыре. Для поддержания необходимого уровня В12 важно регулярно употреблять эти продукты, так как витамин теряется с калом и желчью.
Причины В12 дефицитной анемии
В12-дефицитная анемия возникает из-за нехватки витамина В12. Причины могут быть связаны как с недостаточным поступлением с пищей, так и с нарушением усвоения в желудочно-кишечном тракте. Строгие вегетарианцы рискуют столкнуться с дефицитом цианкобаламина. Повышенная потребность в В12 наблюдается у беременных, кормящих матерей и пациентов с онкологией. Неполное усвоение витамина может происходить при заболеваниях желудка и тонкого кишечника (например, дивертикулит, глистные инвазии) или при использовании противосудорожных препаратов и оральных контрацептивов.
Симптомы В12 дефицитной анемии
Симптомы В12-дефицитной анемии затрагивают центральную нервную систему и желудочно-кишечный тракт:
- Со стороны центральной нервной системы: снижение рефлексов, парестезии, онемение конечностей, чувство тяжести в ногах, нарушения походки и проблемы с памятью.
- Со стороны желудочно-кишечного тракта: повышенная чувствительность к кислой пище, глоссит, затруднения при глотании, атрофия слизистой оболочки желудка, увеличение печени и селезенки.
Диагностика В12 дефицитной анемии
В крови наблюдается мегалобластический тип кроветворения: крупные эритроциты с укороченным сроком жизни, ярко окрашенные эритроциты без просветления в центре, грушевидные и овальные эритроциты с тельцами Жолли и кольцами Кабо. Увеличиваются нейтрофилы, количество эозинофилов может снижаться до полного отсутствия, что затрагивает общее количество лейкоцитов. Уровень билирубина в крови повышается, что может вызывать легкую желтушность кожи и склер глаз.
Лечение В12 дефицитной анемии
Необходимо устранить заболевания желудочно-кишечного тракта и обеспечить сбалансированное питание с достаточным содержанием витамина В12. Курс инъекций В12 поможет быстро восстановить кроветворение в костном мозгу, после чего важно обеспечить регулярное поступление витамина с пищей.
Фолиеводефицитная анемия, причины, симптомы и лечение
Витамин В9 – фолиевая кислота. Он поступает в организм с пищей: говяжьей и куриной печенью, салатом, шпинатом, спаржей, помидорами, дрожжами, молоком и мясом. Витамин В9 накапливается в печени. Недостаток фолиевой кислоты приводит к дефицитной анемии В9. Дефицит может возникнуть при кормлении детей козьим молоком, длительной термической обработке продуктов, у вегетарианцев и при несбалансированном питании. Повышенная потребность в фолиевой кислоте наблюдается у беременных, кормящих матерей, недоношенных детей, подростков и пациентов с онкологией. Хроническая почечная недостаточность и заболевания печени также способствуют дефициту. Нехватка фолиевой кислоты может быть связана с нарушениями всасывания, что часто происходит при алкоголизме, приеме оральных контрацептивов и недостатке витамина В12.
Симптомы фолиеводефицитной анемии
При фолиеводефицитной анемии страдает желудочно-кишечный тракт, что приводит к повышенной чувствительности к кислой пище, глосситу, трудностям при глотании, атрофии слизистой желудка, увеличению печени и селезенки. В крови происходят изменения, аналогичные дефициту витамина В12: переход на мегалобластический тип кроветворения, появление гигантских нейтрофилов, снижение количества эозинофилов, базофилов и общего числа лейкоцитов.
Лечение фолиеводефицитной анемии
Для лечения анемии применяются таблетки фолиевой кислоты и корректируется рацион, который должен включать продукты с достаточным содержанием фолиевой кислоты.
Гипопластическая анемия, причины, диагностика, лечение
Гипопластические анемии характеризуются снижением количества всех клеток крови (панцитопенией) из-за гибели клеток-предшественников в костном мозге.
Симптомы гипопластических анемий
Гипопластические анемии могут быть наследственными или приобретенными, но проявления схожи. Основные симптомы:
- Кровотечения, кровоточивость десен, хрупкость сосудов, синяки на коже — следствие низкого уровня тромбоцитов.
- Язвенно-некротические поражения ротовой полости, глотки, носа и кожи, возможные инфекции — результат недостатка лейкоцитов.
- Головокружение, головные боли, шум в ушах, повышенная утомляемость, сонливость, обмороки, нарушения сна, одышка, учащенное сердцебиение.
- В общем анализе крови наблюдается снижение всех клеток: эритроцитов, лейкоцитов и тромбоцитов. В костном мозге — картина запустения, участки кроветворения заменены жировой тканью.
Причины гипопластической анемии
Факторы, приводящие к поражению костного мозга, делятся на экзогенные (внешние) и эндогенные (внутренние). Основные причины представлены в таблице:
| Внешние факторы | Внутренние факторы |
| Физические – радиация, высокочастотные токи, вибрация | Генетические – мутации, причины не установлены |
| Механические – травмы | Эндокринные – заболевания щитовидной железы, сахарный диабет, гиперфункция яичников |
| Химические – промышленные токсины, некоторые медикаменты | Системные заболевания соединительной ткани – системная красная волчанка, ревматоидный артрит |
| Биологические – вирусы (в основном герпес), грибковые инфекции, внутриклеточные бактерии | Неправильное питание – нехватка веществ для кроветворения |
Принципы лечения гипопластических анемий
Лечение гипопластических анемий должно проводиться врачом-гематологом. Используются методы стимуляции кроветворения или пересадка костного мозга.
При появлении признаков анемии важно обратиться к врачу и регулярно проходить анализ крови на уровень гемоглобина.
Ферритин и Трансферрин — железодефицит и показатели биохимии крови
Вопрос-ответ
Какие основные причины железодефицитной анемии?
Основные причины железодефицитной анемии включают недостаточное потребление железа с пищей, повышенные потребности в железе (например, во время беременности или роста), а также потерю крови (например, при менструациях или желудочно-кишечных кровотечениях). Также анемия может развиться из-за нарушений всасывания железа в кишечнике.
Как диагностируется В12 дефицитная анемия?
Диагностика В12 дефицитной анемии включает анализы крови на уровень витамина B12, а также общий анализ крови для определения уровня гемоглобина и количества эритроцитов. В некоторых случаях может потребоваться дополнительное исследование на наличие антител к внутреннему фактору Касла, который необходим для усвоения витамина B12.
Каковы основные симптомы апластической анемии?
Основные симптомы апластической анемии включают усталость, слабость, частые инфекции и кровотечения, такие как носовые кровотечения или синяки. Это связано с недостатком всех трех типов клеток крови: эритроцитов, лейкоцитов и тромбоцитов, что приводит к анемии, повышенной восприимчивости к инфекциям и проблемам с свертываемостью крови.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к анемии. Это поможет выявить проблему на ранних стадиях и начать лечение вовремя.
СОВЕТ №2
Обратите внимание на свой рацион питания. Включите в него продукты, богатые железом (красное мясо, бобовые, шпинат) и витамином B12 (молочные продукты, яйца, рыба), чтобы предотвратить развитие железодефицитной анемии.
СОВЕТ №3
Если вы заметили симптомы анемии, такие как усталость, бледность или одышка, не откладывайте визит к врачу. Своевременная диагностика и лечение могут значительно улучшить ваше состояние.
СОВЕТ №4
Изучите информацию о различных типах анемии и их причинах. Это поможет вам лучше понять свое состояние и обсудить возможные варианты лечения с врачом.