Кому и когда показана артифакия
Существует как минимум три ситуации, когда пациентам назначают данную процедуру:
- Аномалии в состоянии глаза: наличие крупных дефектов в стекловидном теле или его полное отсутствие.
- Отсутствие хрусталика после операции.
- Отсутствие хрусталика в результате травмы (он был повреждён или полностью выпал из мышечного кольца).
Однако это лишь основные случаи. В большинстве ситуаций причиной замены стекловидного тела являются афакия и катаракта.
Врачи отмечают, что Артифакия глаза может значительно улучшить качество жизни пациентов. Во-первых, эта процедура позволяет восстановить зрение при катаракте или других заболеваниях, что особенно важно для пожилых людей, у которых ухудшение зрения может привести к социальной изоляции. Во-вторых, Артифакия обеспечивает более широкий диапазон зрения, позволяя пациентам лучше видеть как вдаль, так и вблизи, что снижает необходимость в очках или контактных линзах. Наконец, специалисты подчеркивают, что данная операция имеет высокую степень безопасности и эффективности, что делает её доступной для большинства пациентов. В результате, Артифакия становится важным шагом к улучшению зрительных функций и общей жизненной активности.

Афакия
Афакия – это состояние, при котором наблюдается отсутствие хрусталика в глазу, что может быть как врождённым, так и приобретённым в результате травмы или хирургического вмешательства. Это состояние может затрагивать один глаз или оба сразу. При поражении только одного глаза значительно ухудшается бинокулярное зрение, что приводит к трудностям в оценке расстояний до объектов и иногда даже в восприятии их формы. К числу последствий афакии относятся снижение остроты зрения, сложности с фокусировкой на предметах и проблемы с получением чётких изображений на сетчатке.
Основным симптомом афакии является дрожание радужки, которое возникает из-за несогласованной работы цилиарных мышц. Это состояние часто сопровождается помутнением зрачка. Решить проблему можно с помощью хирургического вмешательства, при котором в капсулу хрусталика устанавливается интраокулярная линза.
| Причина для Артифакии | Описание | Преимущества |
|---|---|---|
| Катаракта | Помутнение естественного хрусталика глаза, приводящее к снижению зрения. | Восстановление четкого зрения, улучшение качества жизни, возможность выбора мультифокальных линз для коррекции пресбиопии. |
| Высокая степень аметропии (близорукость, дальнозоркость, астигматизм) | Значительные нарушения рефракции, которые не могут быть эффективно скорректированы очками, контактными линзами или лазерной коррекцией. | Избавление от необходимости носить очки или контактные линзы, стабильное и предсказуемое зрение, возможность коррекции нескольких видов аметропии одновременно. |
| Предотвращение или лечение глаукомы (в некоторых случаях) | При определенных типах глаукомы удаление хрусталика и имплантация ИОЛ может способствовать нормализации внутриглазного давления. | Снижение внутриглазного давления, замедление прогрессирования глаукомы, улучшение оттока внутриглазной жидкости. |
Катаракта
У пожилых людей катаракта может развиваться не только из-за травм, но и в результате возрастных изменений в белках хрусталика, что приводит к снижению его способности пропускать свет. Медикаментозное лечение может лишь замедлить (в лучшем случае – полностью остановить) процесс помутнения, но не способно вернуть хрусталику его прежнюю прозрачность. Лекарства могут помочь устранить некоторые симптомы, однако это не решает основную проблему. К числу таких проблем можно отнести:
- Снижение остроты зрения.
- Появление диплопии, когда человек видит два изображения одного объекта, смещённых по горизонтали или (реже) по вертикали. Эта зрительная иллюзия может вызывать головные боли, головокружение и чувство тревоги.
- При недостаточном освещении возникают посторонние блики в поле зрения, особенно на его краях.
- Ухудшение восприятия света в сумерках, наряду с падением остроты зрения.
- Повышенная чувствительность к свету, когда даже неяркий направленный свет вызывает дискомфорт.
- Изменение восприятия цветов.
- Появление тёмных «мушек», плавающих перед глазами.
- Наличие белых и серых включений вокруг зрачка.
- Проблемы с подбором очков и контактных линз – ни «плюсовые», ни «минусовые» стекла не способны корректировать зрение. В лучшем случае они могут помочь на фиксированных расстояниях, а аккомодация происходит медленно.
Полное излечение катаракты возможно только с помощью хирургического вмешательства, при котором помутневший хрусталик заменяется на интраокулярную линзу (ИОЛ).
Артифакия глаза, или имплантация искусственного хрусталика, становится все более популярной среди людей, стремящихся улучшить качество своего зрения. Одной из основных причин, по которой пациенты выбирают эту процедуру, является возможность избавиться от очков и контактных линз. Многие отмечают, что после операции они ощущают свободу и комфорт в повседневной жизни, что значительно улучшает их общее самочувствие.
Вторая причина заключается в высокой эффективности коррекции зрения. Пациенты часто сообщают о значительном улучшении остроты зрения, что позволяет им заниматься любимыми хобби и заниматься спортом без ограничений. Это особенно важно для людей с активным образом жизни, которые не хотят зависеть от оптики.
Третья причина — это долговечность результата. Артифакия обеспечивает стабильное зрение на многие годы, что делает ее привлекательным вариантом для тех, кто хочет избежать частых визитов к врачу и постоянной замены очков или линз. Таким образом, многие пациенты отмечают, что решение сделать артифакию стало одним из лучших в их жизни.

Симптоматика
Особое внимание следует уделять первым признакам, когда на фоне привычного зрения внезапно появляются какие-либо патологические изменения, даже если они на начальном этапе не кажутся серьезными.
К числу таких симптомов можно отнести постоянно мелькающие мушки перед глазами, особенно при физических нагрузках, резких наклонах или приседаниях, а также внезапно возникающую пелену перед глазами.
Хотя чаще всего заболевания развиваются медленно и постепенно, иногда наблюдается и «ураганное» течение, когда всего за месяц-два от первых симптомов можно дойти до полной слепоты. На последней стадии такого быстрого прогрессирования болезни пациент может лишь различать свет и тень. Поэтому не стоит откладывать визит к офтальмологу, если вас что-то беспокоит в состоянии зрения, особенно если вы еще не достигли пожилого возраста. У пожилых людей подобные нарушения обычно развиваются медленно и постепенно.
Очки не помогут в случаях, когда хрусталик поражен катарактой, по очевидным причинам — необходимо не просто скорректировать путь световых лучей в стекловидном теле, а устранить мутную среду, которая не пропускает свет. Это возможно только с помощью хирургического вмешательства.
Хирургическая замена поражённого хрусталика
Процедура замены хрусталика на интраокулярную линзу осуществляется в амбулаторных условиях, предварительно закапав в глаз обезболивающее средство. В зависимости от клинических показаний могут быть использованы две различные техники:

Факоэмульсификация с помощью ультразвука
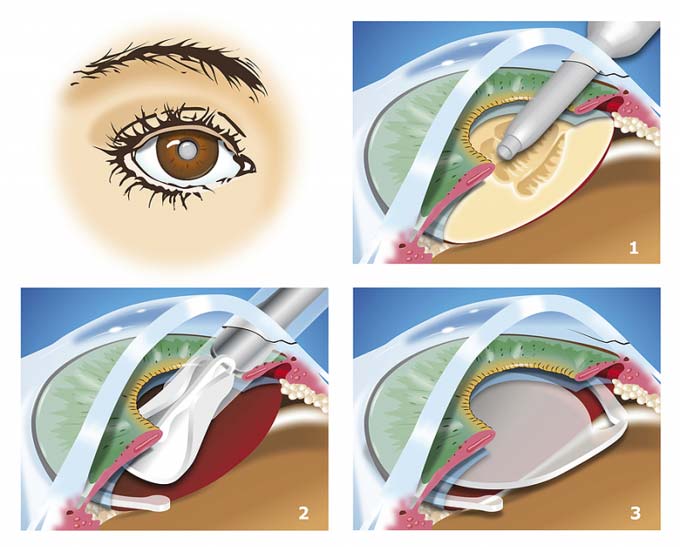
После того как на поверхности глазного яблока выполняется небольшой разрез, в глазную камеру вводится наконечник факоэмульсификатора. С помощью направленного ультразвукового пучка происходит разрушение больного хрусталика. В результате образуется однородная полужидкая эмульсия из разрушенных клеток, которая затем удаляется с помощью специального микронасоса. При этом задняя часть капсулы остается нетронутой, что позволяет сохранить барьер между радужной оболочкой и стекловидным телом. Этот этап операции является одним из самых критически важных и требует высокой точности движений. В послеоперационный период нарушение этого барьера при повышении внутриглазного давления, что часто случается после вмешательства, может привести к вытеканию стекловидного тела.
Затем хирург удаляет оставшиеся в капсуле ткани, полирует её внутреннюю поверхность и вводит в капсулу интраокулярную линзу (ИОЛ) в свернутом виде. Линза самостоятельно расправляется и занимает нужное положение для нормального функционирования глаза. Швы не накладываются, так как в этом нет необходимости. Заживление поврежденных тканей происходит быстро при соблюдении правильного режима и отсутствии осложнений.
Факоэмульсификация с помощью лазерной установки
В ходе данного хирургического процесса однородная эмульсия утраченного функционала хрусталика создается с использованием когерентного лазерного излучения. Алгоритм последующих шагов, включающих удаление остатков поврежденного органа и установку интраокулярной линзы (ИОЛ) в переднюю камеру глаза, аналогичен методу ультразвуковой факоэмульсификации.
Возможные противопоказания
- В первую очередь это любые, даже самые незначительные, воспалительные процессы в глазной ткани.
- Признаки или даже малейшие подозрения на отслоение сетчатки.
- Передняя камера глаза имеет уменьшенные размеры.
- Перенесенный инсульт или инфаркт не ранее чем полгода назад.
- Глазное яблоко имеет небольшой диаметр. Данная аномалия часто наблюдается при прогрессирующей дальнозоркости.
Является ли это абсолютным противопоказанием или все же относительным, сможет определить только тщательное предоперационное обследование.
Предоперационная диагностика
Перед проведением операции необходимо провести тщательную диагностику состояния как глаз, так и всего организма с использованием различных лабораторных исследований. Важно обсудить с офтальмологом выбор типа вживляемой линзы, особенно если планируется установка монокулярной линзы, после которой может потребоваться ношение очков.
Также следует учитывать состояние связок и общее состояние роговицы, так как могут возникнуть противопоказания для вживления имплантата.
Процесс артрифакии включает несколько этапов:
- За день до операции проводится дополнительное обследование, которое может быть полным или сокращённым в зависимости от состояния пациента.
- Утром в день операции режим дня остается привычным. Разрешается есть, пить и принимать назначенные офтальмологом или другими врачами препараты, за исключением антикоагулянтов, разжижающих кровь.
- На операционном столе или на стерильной кушетке выполняется анестезия, при этом в глаз (или глаза) вводятся анестезирующие средства местного действия. Это позволяет пациенту оставаться в сознании и общаться, однако по желанию или по медицинским показаниям может быть использован общий наркоз, особенно если пациент испытывает страх перед инструментами.
- Помутневший и утративший свою функцию хрусталик разбивается до состояния эмульсии с помощью лазера или ультразвука, после чего удаляется специальным микронасосом через маленькое отверстие диаметром 1,5-2 мм.
- В освободившуюся капсулу хрусталика с помощью инжектора вводится свёрнутая линза, которая сразу расправляется и занимает место удалённого органа, фиксируясь на месте.
- Закрывается микроотверстие, через которое был введён имплантат.
Такая операция занимает не более получаса, и её основное преимущество заключается в коротком периоде реабилитации и крайне низком риске возникновения осложнений.
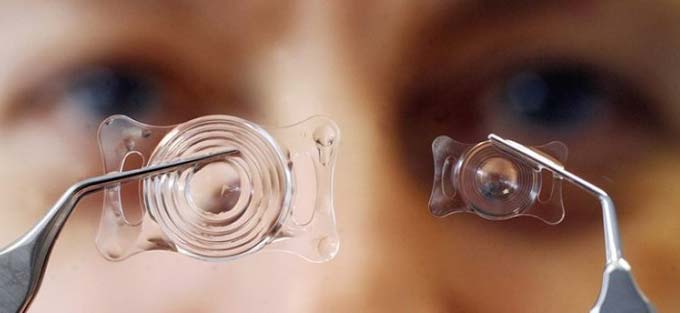
Разновидности интраокулярных линз
ИОЛ по размерам и способам установки
-
Переднекамерные интраокулярные линзы (ИОЛ) устанавливаются в передней части глаза, что видно из их названия. Их использование ограничено, поскольку у большинства людей из-за анатомических особенностей глаза может происходить контакт ИОЛ с роговицей и радужкой, что может привести к образованию синехий (спаек) в углу передней камеры. Среди возможных осложнений также отмечаются иридоциклит и буллёзная дистрофия. Наиболее распространённым материалом для переднекамерных ИОЛ является полиметилметакрилат, обладающий отличной прозрачностью, близкой к естественному хрусталику. При установке делается небольшой разрез роговицы, который затем зашивается рассасывающимися нитями.
-
Зрачковые, или пуппилярные, линзы встраиваются непосредственно в ткани ириса вокруг зрачка, подобно клипсе. Они удобны в установке и не мешают нормальному функционированию глаза, однако могут выпадать при сильных ударах.
-
Заднекамерные ИОЛ устанавливаются в капсулу, где находился удалённый хрусталик, что делает их положение естественным и безопасным с физиологической точки зрения. Эти линзы контактируют только со стенками капсулы, в которой отсутствуют нервные окончания и сосуды. Это исключает возможность воспалительных процессов, которые могут привести к отторжению имплантата. Заднекамерные линзы применяются в 90% случаев хирургического вмешательства и активно рекомендуются специалистами. Они незаметны для окружающих, в отличие от переднекамерных и зрачковых линз, которые могут быть видны при близком рассмотрении из-за преломления света на границе сред.
В качестве разновидности заднекамерных линз существуют заднекапсулярные ИОЛ, которые устанавливаются при полном удалении естественного хрусталика. Их крепление осуществляется в капсуле.
Материалы, из которых изготавливаются линзы, могут быть как жёсткими, так и мягкими. Наилучшей имитацией естественных тканей считаются ИОЛ из гидрогелей, которые по своей текстуре и структуре напоминают линзы для контактной оптики, используемые в повседневной жизни.
По типу патологии или состояний роговицы
- Сферические и асферические линзы, при этом предпочтение отдается вторым, так как они обеспечивают более широкий угол обзора и максимальный контраст изображения на сетчатке. Кроме того, такие линзы полностью исключают появление внутренних бликов;
- Монофокальные и мультифокальные линзы. Первые, благодаря своей простой конструкции, не могут в полной мере воспроизводить функции естественного хрусталика, что может вызвать у пациента трудности с аккомодацией, то есть с определением расстояния до объекта. В таких случаях может потребоваться дополнительное использование очков, «плюсовых» или «минусовых», в зависимости от того, на какую дистанцию рассчитана монофокальная линза. Мультифокальные линзы, имея несколько фокусных зон, избавлены от этого недостатка и способны корректировать пресбиопию — дальнозоркость, характерную для пожилых людей. Также существуют торические линзы, которые помогают исправить астигматизм и показаны пациентам, перенесшим трансплантацию роговицы. Мультифокальные линзы чаще всего устанавливаются при наличии проблем со зрительным нервом;
- Интраокулярные линзы с защитными свойствами. Это самые современные и, соответственно, самые дорогие искусственные изделия. Они имеют желтоватый или синий оттенок при отражении света, однако это не влияет на восприятие цветов. Их особенность, связанная с опалесценцией, защищает ткани глаза, особенно сетчатку, от ультрафиолетового излучения;
- АИОЛ. Аккомодирующие интраокулярные линзы. Они состоят из двух параллельных линз с различной кривизной. При напряжении глазных мышц такие линзы способны изменять фокусное расстояние искусственного хрусталика, что позволяет им функционировать не хуже, чем здоровый хрусталик.
Что нужно учитывать при выборе линз
Окончательное решение о выборе типа интраокулярной линзы (ИОЛ) принимается совместно со специалистом-офтальмологом, принимая во внимание следующие аспекты:
- Уточняются размеры передней и задней камер глаза, что необходимо для правильного подбора размера ИОЛ.
- Сравнивается размер будущего имплантата с размерами удаляемого хрусталика, который может не совпадать с размерами задней камеры. Важно выяснить причины этого несоответствия.
- Оценивается состояние здорового глаза и преломляющая способность его структур, таких как хрусталик, роговица и стекловидное тело.
Одиночная или бинокулярная артифакия
Установка интраокулярных линз может проводиться как на один глаз, так и на оба. Второй вариант хирургического вмешательства осуществляется в случаях, когда афакия наблюдается с обеих сторон, катаракты затрагивают хрусталики обоих глаз, или когда степень дальнозоркости или миопии такова, что хирургическое лечение становится неэффективным.
Операция не выполняется одновременно на обоих глазах: сначала она проводится на одном, а только через несколько месяцев, после полного восстановления зрительных функций прооперированного глаза, переходят к операции на втором. Однако, если процесс заживления и адаптации проходит без осложнений, то ко второму глазу можно приступить уже через два месяца.
Вживление интраокулярных линз является малоинвазивной процедурой, что способствует быстрому восстановлению тканей, окружающих линзу.
Каких последствий следует ждать после операции
Можно ли ожидать осложнений? В большинстве случаев нет. Осложнения возникают крайне редко и, как правило, связаны с несоблюдением рекомендаций или индивидуальными особенностями пациента, которые могут проявляться в реакции тканей на имплантацию интраокулярной линзы (ИОЛ). В редких случаях это может быть связано с недостатками материала, из которого изготовлена линза.
Среди возможных осложнений можно выделить:
- вторичную катаракту. Она может развиться, если в капсуле остались остатки старых тканей;
- глаукому. Это довольно распространённое осложнение, возникающее в результате хирургической травмы, и хотя оно практически неизбежно, обычно проходит самостоятельно по мере заживления тканей;
- отслойку сетчатки после операции. Это состояние лечится с помощью импульсной лазерной коагуляции, при которой лазерный луч, сфокусированный на сетчатке, выполняет «точечную сварку» сетчатки к задней стенке глаза;
- травматический вывих линзы или её выпадение из глазных тканей из-за повреждений;
- образование спаек в передней камере, что может затруднять движения глазного яблока, особенно при использовании неподходящих переднекамерных ИОЛ;
- иридоциклит, кератит и другие инфекционные или воспалительные заболевания, возникающие из-за несоблюдения гигиенических норм в послеоперационный период;
- образование белкового налёта на имплантированных интраокулярных линзах. Это проявляется как белёсая пелена перед глазами, аналогичная той, что наблюдалась при катаракте. Для устранения требуется чистка с использованием антисептических препаратов, без необходимости повторной операции;
- иногда в послеоперационный период у пациента может сохраняться ощущение инородного тела в глазу. Это может произойти, если размеры имплантата были подобраны неверно, особенно если он оказался больше освобождённой от хрусталика камеры. В таком случае может возникнуть воспаление сумки, что потребует хирургического вмешательства и замены ИОЛ;
- макулярный отёк – это отёк макулы в центральной части сетчатки. Он проявляется как утолщение части нейроэпителия, что приводит к сглаживанию рельефа макулы и резкому снижению светочувствительности этого участка.
Заключение
Вживление искусственного хрусталика обладает рядом преимуществ по сравнению с коррекцией зрения с помощью очков или контактных линз. Это не только восстановление полноценного восприятия окружающего мира, но и избавление от зависимости от дополнительных аксессуаров, которые нужно носить с собой, а также устранение «слепых» зон, характерных для очков. Это особенно актуально для водителей, особенно в условиях динамичного городского движения. После операции пациенты начинают видеть объекты без искажений и с правильной оценкой расстояний до них. Зрительное восприятие восстанавливается до уровня, присущего здоровым глазам до появления катаракты или афакии.
К сожалению, в некоторых случаях вживление интраокулярной линзы (ИОЛ) может привести к ухудшению зрения на втором глазу. Это происходит из-за того, что оба глаза, работая совместно, не могут правильно координировать свои действия при оценке расстояний до объектов, что случается довольно часто. Исправить такую ситуацию можно только с помощью операции на втором глазу, где будет установлена аналогичная по функциональности и характеристикам интраокулярная линза.
Вопрос-ответ
Что такое Артифакия и как она помогает улучшить зрение?
Артифакия — это хирургическая процедура, при которой естественный хрусталик глаза заменяется искусственным. Это позволяет значительно улучшить зрение, особенно у людей с катарактой или другими нарушениями, связанными с хрусталиком. Искусственные линзы могут корректировать различные виды рефракционных ошибок, таких как близорукость, дальнозоркость и астигматизм.
Какие преимущества дает Артифакия по сравнению с традиционными методами коррекции зрения?
Артифакия предлагает несколько преимуществ, включая более стабильное и предсказуемое зрение по сравнению с очками или контактными линзами. Кроме того, искусственные линзы могут быть выбраны в зависимости от индивидуальных потребностей пациента, что позволяет достичь оптимального результата. Также, после операции многие пациенты отмечают улучшение качества жизни и снижение зависимости от оптических средств коррекции.
Как проходит восстановление после процедуры Артифакии?
Восстановление после Артифакии обычно проходит быстро. Большинство пациентов могут вернуться к своим обычным делам в течение нескольких дней после операции. Однако важно следовать рекомендациям врача, чтобы избежать осложнений. В первые недели после процедуры может наблюдаться временное нечеткое зрение или дискомфорт, но эти симптомы обычно проходят сами собой.
Советы
СОВЕТ №1
Перед тем как принять решение о проведении Артифакии, обязательно проконсультируйтесь с опытным офтальмологом. Он поможет вам оценить состояние ваших глаз и определить, подходит ли вам эта процедура.
СОВЕТ №2
Изучите все возможные варианты и технологии Артифакии. Существуют разные типы имплантируемых линз, и выбор правильной может существенно повлиять на качество вашего зрения после операции.
СОВЕТ №3
Обратите внимание на реабилитационный период после операции. Следуйте рекомендациям врача, чтобы минимизировать риск осложнений и ускорить восстановление.
СОВЕТ №4
Не забывайте о регулярных осмотрах у офтальмолога после Артифакии. Это поможет контролировать состояние ваших глаз и своевременно выявлять возможные проблемы.