Строение кожи и ее физиология
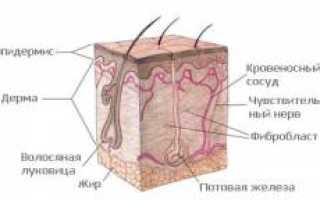
Кожа состоит из трех слоев:
- эпидермис;
- дерма;
- гиподерма.
Врачи отмечают, что фотодерматит представляет собой аллергическую реакцию кожи на солнечное излучение, часто возникающую у людей с повышенной чувствительностью. Основными причинами заболевания могут быть как внешние факторы, такие как использование определенных косметических средств или лекарств, так и внутренние, включая генетическую предрасположенность. Симптомы фотодерматита варьируются от покраснения и зуда до образования пузырей и шелушения кожи. Для диагностики заболевания специалисты рекомендуют проводить аллергологические тесты и анализы на чувствительность к ультрафиолетовому излучению. Лечение обычно включает в себя применение антигистаминов, кортикостероидов и увлажняющих средств, а также избегание солнечного света в период обострения. Врачи подчеркивают важность профилактики, включая использование солнцезащитных кремов и защитной одежды.

Эпидермис
Основные проявления фотодерматита связаны с изменениями в клетках эпидермиса — верхнего слоя кожи. Эпидермис состоит из четырех слоев клеток, а на ладонях и стопах, где кожа более толстая, — из пяти. Симптомы фотодерматита чаще всего возникают на лице, шее и плечах, поэтому рассмотрим структуру эпидермиса в этих областях.
Эпидермис тонкой кожи включает следующие слои:
- базальный (зародышевой);
- шиповидный;
- зернистый;
- роговой.
Базальный слой
В этом слое клетки находятся на разных стадиях развития и перемещаются к верхнему слою. Здесь расположены меланоциты, составляющие 15-20% клеток базального слоя. Они вырабатывают меланин, который создает защитный барьер от солнечного излучения и придает коже оттенки. Чем больше меланина, тем выше защитные свойства кожи, что объясняет более частое возникновение фотодерматита у людей с белой кожей, у которых уровень меланина ниже.
Шиповидный слой
Клетки этого слоя располагаются в 5-8 рядов. Здесь происходят основные патологические процессы при фотодерматите, включая межклеточный отек или спонгиоз. В этом случае между клетками скапливается жидкость, выходящая из кровеносных сосудов, что является ключевым механизмом при аллергических реакциях. Накопление жидкости приводит к образованию пузырьков — основного симптома фотодерматита.
Реже наблюдается баллонирующая дегенерация клеток, когда шиповидные клетки округляются, увеличиваются и отделяются друг от друга, образуя многокамерный пузырь.
Зернистый слой
Состоит из 1-3 рядов клеток и получил название благодаря наличию зерен кератогиалина.
Роговой слой
Это верхний слой эпидермиса, который обновляется каждые два месяца. Клетки рогового слоя отшелушиваются, а новые приходят из базального слоя. В норме роговой слой устойчив к химическим и физическим воздействиям, включая солнечное излучение. Липидная мантия на поверхности кожи защищает от высыхания. Однако при наличии аллергенов, как при фотодерматите, эпидермис становится более уязвимым к солнечному излучению. Липидный слой разрушается, и кожа начинает высыхать и шелушиться.
| Причина фотодерматита | Симптомы фотодерматита | Методы диагностики и лечения |
|---|---|---|
| Фототоксическая реакция (например, на лекарственные препараты, косметику) | Эритема, отек, зуд, пузыри, шелушение в области воздействия солнечных лучей. | Анамнез, физикальный осмотр, исключение провоцирующих факторов (лекарства, косметика). Лечение: симптоматическое (холодные компрессы, противовоспалительные кремы, антигистаминные препараты). |
| Фотоаллергическая реакция (например, на парфюмерию, солнцезащитные средства) | Появление сыпи, зуд, покраснение, пузыри, возможно появление волдырей. Реакция может быть замедленной (через несколько часов или дней после воздействия солнца). | Анамнез, фототестирование (для выявления аллергена), кожные пробы. Лечение: избегание провоцирующих факторов, антигистаминные препараты, кортикостероиды (в тяжелых случаях). |
| Полиморфный световой дерматит (ПЛД) | Эритема, зуд, папулы, везикулы, часто локализуется на открытых участках тела (лицо, шея, руки). | Анамнез, физикальный осмотр. Лечение: избегание солнечного света, постепенная акклиматизация к солнцу, солнцезащитные средства с высоким SPF, фототерапия (в некоторых случаях). |
| Хронический актинический дерматит | Постоянное покраснение, шелушение, пигментация, утолщение кожи, может привести к преждевременному старению кожи и развитию рака кожи. | Анамнез, физикальный осмотр, биопсия (в некоторых случаях). Лечение: избегание солнечного света, солнцезащитные средства с высоким SPF, кортикостероиды (в некоторых случаях). |
| Генетические заболевания (например, порфирия) | Фоточувствительность, образование пузырей, пигментация, язвы. Симптомы могут быть очень тяжелыми. | Анамнез, физикальный осмотр, лабораторные исследования (для выявления генетических дефектов). Лечение: избегание солнечного света, лекарственные препараты (в зависимости от типа порфирии). |
Дерма
Дерма — основной слой кожи, состоящий из коллагеновых и эластичных волокон, а также межклеточной жидкости. Эти волокна обеспечивают упругость и эластичность кожи, придавая ей здоровый вид.
При хронических фотодерматитах эти свойства могут утрачиваться из-за разрушения волокон. Под воздействием ультрафиолетовых лучей коллагеновые волокна разрушаются, а эластичные теряют функциональность. В результате кожа становится дряблой и морщинистой, а потеря межклеточной жидкости приводит к сухости и обезвоживанию. Это часто наблюдается у людей, работающих на открытом воздухе, таких как фермеры, моряки и рыбаки.
В дерме находятся гистиоциты — иммунные клетки, важные для защиты кожи. Они участвуют в аллергических реакциях, возникающих при аллергическом фотодерматите. Например, при луговом фотодерматите количество этих клеток в дерме значительно увеличивается.
Фотодерматит — это воспалительная реакция кожи, возникающая под воздействием солнечного света или искусственных источников ультрафиолетового излучения. Люди, страдающие от этой патологии, часто отмечают появление покраснений, зуда и сыпи на участках кожи, которые подверглись солнечному облучению. Причины фотодерматита могут быть разнообразными: от генетической предрасположенности до воздействия определенных медикаментов или косметических средств, которые повышают чувствительность кожи к свету.
Диагностика обычно включает в себя осмотр дерматолога и анализ истории болезни. В некоторых случаях могут потребоваться дополнительные тесты, чтобы исключить другие кожные заболевания. Лечение фотодерматита включает в себя использование солнцезащитных кремов, антигистаминов и кортикостероидов для уменьшения воспаления. Важно также избегать солнечного света в часы пик и носить защитную одежду. Многие пациенты отмечают, что соблюдение этих рекомендаций значительно улучшает состояние кожи и качество жизни.

Гиподерма
Этот слой представлен подкожной жировой клетчаткой, состоящей из адипоцитов, заполненных липидами. Он выполняет важную энергетическую функцию, так как липиды служат источником энергии для организма. Гиподерма также обеспечивает амортизацию, действуя как «воздушная подушка» при падениях и ударах.
Кожа имеет разветвленную сеть кровеносных сосудов. При воздействии тепла (например, солнечных лучей) поверхностные сосуды расширяются, что приводит к покраснению. У людей с повышенной чувствительностью к солнечному свету сосуды могут расширяться сильнее, и из них в окружающие ткани выходит жидкость, что проявляется в виде отека и покраснения.
Потеря жидкости из сосудов может привести к обезвоживанию кожи, что вызывает шелушение, жжение и зуд. Если в коже есть антигены, которые при взаимодействии с ультрафиолетом вызывают аллергические реакции, высыпания могут проявляться в виде пузырьков, гнойничков и папул.
Кожа также выполняет иммунную защиту организма, производя различные иммунные клетки и медиаторы воспаления, участвующие в процессе фотосенсибилизации.
Причины фотодерматита

Свойство солнечного света
Солнечный свет включает ультрафиолетовые (УФ) лучи с длиной волны от 10 до 400 нанометров. Под их воздействием в коже синтезируется витамин D и формируется загар, придающий коже более темный оттенок. Однако УФ-лучи могут вызывать ожоги и фотодерматит.
Факторы, способствующие повышенной чувствительности к солнечному свету:
- недостаток меланина в коже;
- наличие фототоксичных веществ;
- авитаминозы и ослабление иммунной системы.
Недостаток меланина в коже
Меланин — пигмент, содержащийся в коже, волосах и радужной оболочке глаза. Уровень меланина варьируется: у людей с темной кожей его много, а у светлокожих — меньше. Меланин защищает кожу от УФ-лучей, поглощая их и предотвращая вредное воздействие. У светлокожих людей фотодерматит встречается чаще из-за низкого уровня меланина, который не обеспечивает должной защиты.
Фототоксичность
Фототоксичность — это способность некоторых веществ снижать устойчивость клеток кожи к свету. Эти вещества могут накапливаться в коже из-за приема внутрь (например, антибиотик тетрациклин) или содержаться в косметике. Они взаимодействуют с УФ-лучами, увеличивая чувствительность кожи. Основным фактором, способствующим фотодерматиту, является измененная чувствительность кожи к солнечному излучению.
Наиболее распространенные фототоксичные вещества:
- Эфирные масла — бергамота, сандала, розы (в кремах, духах, дезодорантах);
- Фурокумарины — вещества, выделяемые луговыми растениями, вызывающие «луговой фотодерматит»;
- Лекарственные препараты, накапливающиеся в коже:
- антибактериальные средства — тетрациклин, доксициклин, бисептол;
- нейролептики и антидепрессанты — аминазин, доксепин;
- противоаритмические и кардиотонические препараты — амиодарон, дигоксин;
- нестероидные противовоспалительные средства — ибупрофен, пироксикам.
Сниженный иммунитет
Ослабление иммунной системы может приводить к фотодерматиту, так как защитные функции кожи снижаются.
Патологии, способствующие развитию фотодерматита:
- авитаминозы;
- заболевания печени и почек (например, гемохроматоз);
- системные коллагенозы (например, системная красная волчанка);
- порфирии (заболевания, связанные с нарушением обмена пигментов).
Эти состояния могут нарушать обмен веществ и изменять чувствительность к солнечному свету. Например, избыток порфиринов при порфириях повышает чувствительность кожи к солнечному свету.
Авитаминоз (особенно витаминов A, E, D) может вызывать обезвоживание и шелушение кожи, ослабляя ее защитные функции и делая более уязвимой к УФ-излучению.
Гемохроматоз — заболевание, при котором нарушается обмен железа, что приводит к накоплению гемосидерина в коже и повышенной чувствительности к солнечному свету.
Фотодерматит часто называют «аллергией на солнце», что некорректно. Аллергия подразумевает наличие аллергена, которого в солнечных лучах нет. Высыпания при фотодерматите вызваны взаимодействием солнечного света с веществами (аллергенами) на поверхности или внутри кожи, такими как лосьоны, кремы и медикаменты. Аллергены могут содержаться не только в средствах по уходу, но и в декоративной косметике (например, в губной помаде или тенях для век).
Свойства кожи
Под воздействием солнечного света клетки кожи вырабатывают пигмент меланин, который защищает от ультрафиолетового излучения и предотвращает ожоги. Меланин, придающий коже коричневый оттенок, накапливается в ней. Недостаток меланина, как у детей или людей со светлой кожей, увеличивает риск повреждения от ультрафиолетовых лучей.
Чувствительность к солнечному свету может возрастать даже при наличии меланина, если в коже есть фототоксичные вещества. Это часто происходит из-за косметических средств, таких как духи, кремы и лосьоны, которые могут вызывать аллергические реакции. Под воздействием солнечных лучей они приводят к раздражению кожи.
В результате запускается цепочка аллергических реакций. Сосуды расширяются и наполняются кровью, вызывая покраснение. В коже вырабатываются медиаторы воспаления, такие как гистамин и серотонин, увеличивающие проницаемость сосудов. Это приводит к проникновению жидкости из сосудов в ткани и образованию отека.
Со временем эта жидкость может накапливаться, образуя пузырьки — еще один симптом дерматита. Повреждение структуры эпидермиса нарушает липидную мантию рогового слоя, что приводит к потере влаги и сухости кожи.
Негативные последствия под воздействием солнечных лучей могут вызывать не только духи и дезодоранты, но и медикаменты, накапливающиеся в коже, а также средства для загара, чаще всего масла.
Какова роль иммунной системы в аллергии на солнце?
Кожа защищает и выполняет иммунные функции организма. Здоровая кожа блокирует ультрафиолетовые лучи, защищая внутренние системы, поглощая излучение и способствуя выработке иммунных клеток. При фотосенсибилизации её защитные свойства ослабевают. Изменения в структуре кожи при фотодерматите делают её уязвимой к радиационным воздействиям, включая инфракрасное и ультрафиолетовое излучение. Кожа теряет влагу, становится сухой и более подверженной травмам и инфекциям. Фотосенсибилизация может снижать иммунную защиту организма.
В каких областях чаще развивается фотодерматит?
Фотодерматит проявляется на открытых участках кожи, подверженных солнечному воздействию.
Распространенные зоны возникновения фотодерматита:
- лицо;
- шея;
- область декольте;
- плечи;
- тыльная сторона рук;
- места с татуировками.
Локализация симптомов зависит от источника аллергена. Например, парфюм вызывает поражения на шее и в области декольте, а крем или лосьон — на лице и шее. Луговой фотодерматит затрагивает все открытые участки кожи, где присутствуют фурокумарины.
При порфириях наиболее чувствительными к свету являются лицо и тыльная сторона рук. У людей с системной красной волчанкой фотодерматоз может проявляться на лице в виде бабочки.
Фотодерматит может возникать и в менее привычных местах, например, на участках с татуировками (на пояснице, бедре, лопатке). Поврежденный эпидермис в этих зонах становится особенно восприимчивым к ультрафиолету.
В некоторых случаях фотодерматит может охватывать все тело, если на кожу нанесено эфирное масло.
Симптомы фотодерматита
Симптомы дерматита могут появляться через 10-20 минут после солнечного воздействия (острый фотодерматит) или через несколько месяцев (хронический фотодерматит). Если в развитии фотодерматита участвуют аллергены, симптомы проявляются сразу. Хронический фотодерматит чаще встречается у людей, работающих на открытом воздухе, таких как рыбаки и моряки, из-за длительного пребывания на солнце.
Основные симптомы фотодерматита:
- полиморфная сыпь;
- покраснение и отечность;
- зуд и жжение;
- шелушение;
- пигментация кожи (при хроническом фотодерматите).
Сыпь
Фотодерматит проявляется полиморфной сыпью, включающей узелки, пузырьки, папулы и гнойнички. Сыпь может варьироваться от мелких узелков до крупных пузырей, появляясь внезапно или спустя время на фоне покрасневшей и отечной кожи. Обычно она мелкая, разной величины и сопровождается зудом и жжением. В тяжелых случаях, например, при порфирии, сыпь может включать как крупные, так и мелкие гнойнички.
Узелки и пузырьки формируются из-за межклеточного отека в шиповатом слое кожи. Жидкость из кровеносных сосудов скапливается между шиповидными клетками, что приводит к образованию пузырьков.
Маленькие узелки возникают из-за инфильтрации эпидермиса клеточными элементами. Если узелки не нагнаиваются, это указывает на наличие гистиоцитов и плазматических клеток; при гнойном инфильтрате основными клетками являются лейкоциты.
Крупные многополостные пузыри и папулы формируются в результате баллонирующей дегенерации клеток эпидермиса. В этом процессе клеточные элементы шиповатого слоя увеличиваются в размерах, отделяясь друг от друга и образуя большие многокамерные полости.
Покраснение и отек
Покраснение кожи — первый признак фотодерматита, возникающего из-за расширения кровеносных сосудов. Это расширение происходит не только под воздействием солнечных лучей, но и из-за воспалительных медиаторов, таких как гистамин. В результате расширения сосудов жидкость выходит из кровеносного русла, накапливаясь в межклеточном пространстве и вызывая отек.
Отек при фотодерматите обычно умеренный и затрагивает только кожу. Однако при луговом фотодерматите может возникать аллергический отек слизистых оболочек, чаще всего в области губ и щек.
Зуд и жжение
Зуд, жжение и другие неприятные ощущения возникают из-за раздражения и сжатия нервных окончаний в коже. Накопление жидкости в эпидермисе создает давление на нервные окончания, вызывая болевые ощущения. Вещества, такие как эфирные масла и медикаменты, могут раздражать кожу под воздействием солнечного света.
Зуд и жжение часто приводят к интенсивному расчесыванию, что может вызвать разрыв пузырьков и инфекцию.
Шелушение
Кожа защищена от потери влаги липидной оболочкой в эпидермисе, которая покрывает роговой слой и предотвращает проникновение влаги. Сальные железы также выделяют секрет, способствующий увлажнению. При фотодерматите, вызванном ультрафиолетом, эта оболочка повреждается, что приводит к потере влаги, сухости и шелушению кожи.
Наиболее выраженное шелушение наблюдается при хронических профессиональных фотодерматитах. У моряков и рыбаков оно проявляется на лице, шее и руках из-за длительного воздействия солнечных лучей и значительного обезвоживания кожи.
Пигментация кожи
Пигментация — это потемнение кожи из-за накопления пигмента, чаще всего меланина. В некоторых случаях могут накапливаться порфирины при порфирии или гемосидерин при гемохроматозе.
Потемнение кожи чаще всего наблюдается на участках, подверженных солнечному воздействию. Например, у рыбаков и моряков это шея и лицо, а у людей с порфирией — тыльная сторона кистей и лицо. Цвет и размер пигментных пятен зависят от типа пигмента, продолжительности заболевания и индивидуальных особенностей. При фотодерматите при гемохроматозе пятна размером от 1 до 3 сантиметров окрашены в диапазоне от желтого до темно-коричневого.
При фотодерматите, вызванном накоплением фототоксичных веществ, пигментные пятна формируются из меланина. Их размеры варьируются от 0,5 миллиметра до 1 сантиметра, но со временем могут сливаться, образуя более крупные участки.
Общие симптомы аллергии
При аллергической составляющей фотодерматита к местным проявлениям добавляются общие симптомы аллергической реакции.
Общие проявления аллергии:
- повышение температуры;
- снижение артериального давления;
- приступы удушья (бронхоспазм);
- интенсивное слезотечение;
- отек слизистых;
- насморк и чихание.
Температура
Температура не является обязательным признаком фотодерматита. В редких и тяжелых случаях может наблюдаться повышение температуры выше 38 градусов. Однако при аллергическом фотодерматите чаще фиксируется субфебрильная температура — от 37 до 37,5 градусов.
Появление температуры связано с пирогенными веществами, выделяемыми иммунными клетками кожи в ответ на аллергические реакции.
Падение артериального давления
Понижение артериального давления может происходить как в острых, так и в подострых случаях аллергического фотодерматита. Это состояние связано с резким расширением сосудов (коллапсом), вызванным воспалительными медиаторами, такими как гистамин. Однако расширение сосудов может происходить и без аллергической реакции, например, при длительном воздействии солнечного света, когда сосуды расширяются под влиянием тепла. Снижение давления может привести к обморокам при остром фотодерматите.
Приступ удушья
Приступ удушья может возникнуть, если аллерген, вызывающий фотодерматит, попадает в дыхательные пути. Это часто наблюдается при луговом фотодерматите, где основными виновниками являются фурокумарины. Эти вещества выделяются растениями во время цветения и могут оседать не только на коже, но и проникать в дыхательные пути. При оседании на бронхах запускаются аллергические реакции, приводящие к выделению медиаторов. Они вызывают спазм крупных и мелких бронхов, что проявляется приступами удушья.
Слезотечение, насморк, чихание
Признаки аллергического фотодерматита часто включают раздражение слизистых оболочек носа и глаз из-за аллергенов. Эти симптомы могут предшествовать кожным реакциям. Слизистая оболочка глаз становится красной и отечной, что напоминает аллергический конъюнктивит.
Отек слизистых
При симптомах фотодерматита на коже лица часто наблюдается отек слизистых оболочек, преимущественно в области губ. Также могут быть затронуты слизистые глаз и носа, что проявляется заложенностью носа, а также ротовой полостью.
Симптомы вторичного фотодерматита
Если фотодерматит является признаком другой патологии, то на первый план выходят симптомы основного заболевания. Например, при порфирии наблюдаются признаки анемии, а при заболеваниях печени и почек – симптомы, связанные с их недостаточностью. При авитаминозах могут возникать нарушения пищеварения и повреждения кожи, ногтей и волос. Также при порфирии отмечаются деформации черепа и увеличение печени и селезенки.
Диагностика фотодерматита
Диагностика фотодерматита — это многоступенчатый процесс. Она включает консультацию дерматолога, аллергологические тесты и полное обследование организма для выявления причин фотодерматита.
К какому доктору обращаться в случае фотодерматита?
При появлении симптомов фотодерматита важно обратиться к дерматологу. В процессе диагностики может потребоваться консультация других специалистов.
Возможные специалисты для консультации:
- Аллерголог – при подозрении на аллергию на определенные вещества или луговой фотодерматит.
- Гепатолог – при нарушениях обмена веществ или подозрении на гемохроматоз и порфирию.
- Ревматолог – при системных заболеваниях соединительной ткани с фотосенсибилизацией (например, системная красная волчанка).
- Гематолог – при подозрении на порфирию.
- Терапевт – если фотодерматит вызван приемом лекарств.
На приеме у дерматолога
Прием у дерматолога включает:
- беседу с пациентом;
- визуальный осмотр;
- лабораторные анализы (аллергологические тесты, общий и биохимический анализ крови).
Беседа с пациентом
Для диагностики фотодерматита врачу важны сведения о начале заболевания, первых проявлениях и предшествующих факторах. Специалист может интересоваться наследственными заболеваниями в семье, болезнями, перенесенными в детстве, а также возможными профессиональными вредностями.
Примеры вопросов дерматолога:
- Когда появились первые симптомы?
- Что могло предшествовать их появлению: был ли контакт с химическими веществами или растениями?
- Как быстро после солнечного воздействия возникли симптомы?
- Были ли у пациента ранее подобные проявления? Если да, то в какое время года?
- Принимает ли пациент какие-либо лекарства? Принимал ли ранее? Если да, то какие?
- Какие косметические средства использует пациент? Применялись ли недавно новые декоративные продукты?
- Есть ли у пациента хронические заболевания? Страдает ли он от системных заболеваний соединительной ткани или нарушений обмена веществ?
- Существуют ли наследственные заболевания в семье?
Визуальный осмотр
Во время осмотра дерматолог оценивает степень и глубину поражения кожи. При хронических формах фотодерматита наблюдается утолщение эпидермиса, что приводит к его уплотнению. На коже могут быть видны телеангиэктазии (расширенные мелкие сосуды) и участки эластоза (разрастание соединительной ткани). Под воздействием ультрафиолетовых лучей волокна коллагена и эластина разрушаются, что приводит к потере эластичности кожи. В результате она становится морщинистой, сухой и обвисает.
При острых формах фотодерматита кожа сильно гиперемирована (приобретает красный цвет) и отечна. Контуры покраснения четко очерчены и выступают над уровнем кожи. На фоне покраснения может наблюдаться полиморфная сыпь, состоящая из узелков и пузырьков, а между ними — сухая и шелушащаяся кожа.
Попытки ощупать пораженные участки вызывают сильную боль и дискомфорт у пациента.
Когда назначается аллергологическое обследование?
Аллергологическое обследование назначается при подозрении на аллергический фотодерматит, например, луговой, вызванный аллергенами, такими как пыльца растений или медикаменты.
Обследование проводится только в период ремиссии, а не в остром состоянии заболевания.
Аллергологическое обследование включает кожные тесты: накожные и скарификационные.
Типы аллергологических тестов:
- Накожные (аппликационные) пробы – мазки с раствором аллергена наносят на неповрежденную кожу с помощью тампона;
- Прик-тесты – неглубокие уколы с аллергеном выполняются одноразовыми иглами;
- Скарификационные тесты – каплю аллергена наносят на кожу предплечья и делают небольшую царапину с помощью скарификатора.
Используются растения и медикаменты, часто вызывающие аллергические реакции. Одновременно можно провести до 10-15 проб с различными аллергенами.
Другие анализы
Диагностика фотодерматита включает общий и биохимический анализ крови, ревмопробы и инструментальное обследование печени, почек и желудочно-кишечного тракта.
Список анализов для диагностики вторичного фотодерматита:
- общий и биохимический анализ крови;
- ревмопробы;
- серологическое исследование;
- ультразвуковое исследование внутренних органов.
В общем анализе крови могут быть выявлены пониженные уровни гемоглобина и эритроцитов. Биохимический анализ показывает повышенные уровни печеночных ферментов и билирубина. Ревмопробы определяют наличие ревмофактора и С-реактивного белка. При системной красной волчанке фотодерматит сопровождается волчаночными антителами, что подтверждается серологическим исследованием.
Лечение фотодерматита
Обработка кожи вокруг поражения
При солнечной аллергии необходимо обрабатывать пораженные участки кожи средствами, которые снимают воспаление, предотвращают инфекции и способствуют восстановлению тканей.
Препараты для обработки кожи при фотодерматите:
- кортикостероидные и глюкокортикоидные мази – уменьшают отечность;
- средства на основе цинка и ланолина – облегчают зуд и жжение;
- мази с пантенолом – увлажняют и ускоряют заживление;
- антисептики – предотвращают инфекции;
- другие средства, способствующие заживлению.
Кортикостероидные и глюкокортикоидные мази
Включают мази и кремы с дексаметазоном, гидрокортизоном и бетаметазоном. Эти гормональные препараты подсушивают и ускоряют заживление ран.
Для обработки пораженных участков кожи можно применять:
- фторокорт;
- латикорт;
- синафлан;
- гидрокортизон;
- элоком.
Мази и кремы на основе цинка и ланолина
Препараты с ланолином смягчают и питают поврежденную кожу, а средства с цинком подсушивают раны и предотвращают инфекции.
Мази и кремы на основе цинка и ланолина при фотодерматите:
- пурелан – 100% ланолин;
- лассара – салицилово-цинковая паста;
- деситин – крем на основе ланолина и вазелина;
- скин-кап – препарат на основе цинка.
Мази с пантенолом
Препараты с декспантенолом активизируют регенерацию кожи и нормализуют клеточный обмен.
Декспантенол входит в состав следующих кремов и гелей:
- бепантен;
- д-пантенол;
- пантодерм.
Антисептики
Антисептики предотвращают инфекции. При крупных волдырях их использование обязательно. К таким препаратам относятся мази и кремы с мирамистином, хлоргексидином, сульфадиазином серебра и диклофенаком.
Антисептические препараты при солнечной аллергии:
- аргосульфан;
- мирамистиновая мазь;
- сильведерм крем.
Препараты, способствующие заживлению тканей
Эти средства применяются после первой помощи при аллергии. Ранозаживляющие кремы ускоряют восстановление и повышают кожный иммунитет.
Препараты для обработки воспалений при фотодерматите:
- солкосерил – мазь на основе экстракта крови телят, активизирующая обменные процессы в коже;
- олазоль – аэрозоль с облепиховым маслом, ускоряющий заживление;
- ампровизоль – аэрозольный препарат с прополисом, ментолом и витамином D, обладающий охлаждающим эффектом и стимулирующий восстановление кожи.
Когда назначаются системно медикаменты?
Системные препараты применяются при тяжелых формах фотодерматита и для устранения его причин.
Устранение причин фотодерматита
Если фотодерматит вызван заболеванием, необходимо лечить основную патологию. Например, при системной красной волчанке назначают стероиды, при гемосидерозе кожи и порфирии — комплексообразующие препараты, антиоксиданты и аскорбиновую кислоту, а при авитаминозах — витаминные комплексы.
Если фотодерматит является самостоятельным заболеванием, вызванным аллергенами, рекомендуется использовать антиоксиданты, антигистаминные препараты и средства для выведения аллергена, такие как мочегонные.
Устранение причин фотодерматита при гемосидерозе, порфирии и системной красной волчанке
| Название препарата | Механизм действия | Способ применения |
| десферал (при гемосидерозе) | связывает железо и образует хелаты | доза и способ введения определяются индивидуально. Рекомендуемая суточная доза 20–40 мг на кг веса. |
| фолиевая кислота (при порфирии) | служит субстратом для синтеза клеток | по 0,01 г трижды в день |
| аскорбиновая кислота (при порфирии, гемосидерозе) | обладает антиоксидантными свойствами | по 250 мг 2–3 раза в день |
| токоферол | оказывает антиоксидантный эффект | 100 мг однократно в сутки |
| преднизолон (при системной красной волчанке) | обладает противовоспалительным и иммунодепрессивным действием | поддерживающая доза 5–10 мг в сутки, рекомендуется принимать утром и в обед. |
| инфликсимаб | иммуносупрессор, подавляющий синтез антител | вводится внутривенно. Доза определяется индивидуально, максимальная разовая доза — 3–5 мг на кг веса. |
При авитаминозах рекомендуется прием витаминных комплексов. Перед началом лечения желательно определить, в каком витамине нуждается организм. Рекомендуются комплексы, такие как виташарм.
Устранение причин фотодерматита при различных авитаминозах
| Название препарата | Механизм действия | Способ применения |
| мульти-табс | восполняет недостаток витаминов В1, B2, B6, B12, D, A и минералов | по одной таблетке раз в сутки с пищей в течение месяца |
| драже «Мерц» | восполняет недостаток витаминов А, Е, С и цистина | по одному драже дважды в сутки с пищей |
| виташарм | восполняет недостаток витамина А и группы витаминов В | по одной таблетке раз в сутки после еды, курс — 30 дней |
| алфаВИТ | содержит витамин А, биотин, железо и антиоксиданты | по 3 таблетки раз в сутки, можно принимать сразу или с интервалом |
| центрум | снабжает витаминами А, Е, С, фолиевой кислотой и микроэлементами | по одной таблетке раз в сутки, курс — 30–40 дней с перерывом |
Симптоматическое лечение фотодерматитов направлено на устранение симптомов. При повышенной температуре назначают жаропонижающие, при зуде и жжении — антигистаминные, а при отеке — мочегонные.
Симптоматическое лечение фотодерматитов
| Название препарата | Механизм действия | Способ применения |
| парацетамол | жаропонижающее и противовоспалительное | по одной таблетке (500 мг) от 2 до 4 раз в день, максимальная доза — 8 таблеток (4 г) |
| супрастин | блокирует гистамин, устраняет бронхоспазм и зуд | по одной таблетке (25 мг) от 2 до 4 раз в день, максимальная доза — 100 мг |
| кларидол | предотвращает высвобождение медиаторов аллергии | по одной таблетке (10 мг) раз в сутки, максимальная доза — 10 мг |
| тавегил | противозудный и противоаллергический эффект | по одной таблетке (1 мг) от одного до двух раз в сутки |
| верошпирон | мочегонное действие | по одной-две таблетки (25 мг) в первой половине дня |
| триампур | вызывает мочегонный эффект | по 2 таблетки дважды в день |
Если фотодерматит вызван медикаментами, следует прекратить их использование. Если это невозможно, рекомендуется избегать солнечных лучей.
Как снизить контакт кожи с прямыми солнечными лучами?
Рекомендации по снижению контакта кожи с солнечными лучами:
- минимизировать использование парфюмерии и косметики во время солнечного воздействия;
- применять солнцезащитные средства;
- соблюдать режим загара;
- избегать глубокого очищения кожи перед солнечным сезоном;
- носить одежду с длинными рукавами и головные уборы;
- соблюдать осторожность до, во время и после купания;
- исключить медикаменты, способствующие фотосенсибилизации.
Косметические средства и парфюмерия
Перед выходом на солнце рекомендуется ограничить использование декоративной косметики и парфюмерии. Многие из них содержат компоненты, вызывающие аллергические реакции при взаимодействии с ультрафиолетом.
Ингредиенты, способные вызвать фотодерматит:
- ароматизаторы – в кремах, гелях и духах;
- эозин – краситель в помадах;
- ретиноиды – в средствах для ухода за проблемной и стареющей кожей;
- борная кислота – эмульгатор в кремах на основе воска и парафина;
- салициловая кислота – в препаратах против акне;
- фенол – в средствах для борьбы с пигментацией кожи;
- полиненасыщенные жирные кислоты – в питательных кремах;
- эфирные масла – бергамот, зверобой, роза, мускус, сандал.
Солнцезащитные средства
Солнцезащитные кремы начинают действовать через тридцать минут после нанесения. Наносите их до выхода из дома. Обратите внимание на SPF-фактор, который должен защищать от UVB и UVA лучей и быть выше 20.
Некоторые солнцезащитные средства могут содержать парааминобензойную кислоту, оксибензон и салицилаты, вызывающие аллергические реакции при взаимодействии с ультрафиолетом. При нанесении защитных средств распределяйте их толстым слоем и обновляйте каждые полтора-два часа.
Правильный загар
Наиболее безопасное время для загара – с 7 до 10 утра и с 16 до 19 вечера. Продолжительность солнечных ванн не должна превышать тридцати минут, после чего рекомендуется укрыться в тени.
Косметические процедуры, которые следует избегать
Некоторые процедуры могут снизить защитные свойства кожи от солнечного воздействия.
Процедуры, которые не рекомендуется проводить летом:
- поверхностный, срединный и глубокий химический пилинг;
- лазерная шлифовка кожи;
- использование скрабов.
Одежда и головные уборы
Чтобы уменьшить воздействие солнечных лучей, носите одежду из натуральных тканей. Синтетические волокна могут вызывать аллергические реакции при контакте с ультрафиолетом. Уязвимыми участками являются лицо, плечи и руки, поэтому выбирайте одежду с длинными рукавами и без глубоких вырезов. Шляпы с широкими полями также помогут защититься от солнца.
Рекомендации по водным процедурам
Ультрафиолетовые лучи проникают в воду на глубину до полутора метров, усиливая свое воздействие. Перед купанием нанесите солнцезащитный крем и ограничьте время пребывания в воде десятью-пятнадцатью минутами. После купания тщательно вытирайте кожу, так как капли воды могут усилить солнечное воздействие и привести к ожогам.
Лекарства, вызывающие фотодерматит
Некоторые медикаменты повышают чувствительность кожи к ультрафиолету, чаще всего это антибактериальные препараты и лекарства для лечения сердечно-сосудистых заболеваний (амиодарон, дигоксин). Половые гормоны, такие как тестостерон, эстрадиол и прогестерон, также могут вызывать фотосенсибилизацию. Перед солнечным сезоном стоит сократить прием оральных контрацептивов и гормональных кремов.
Препараты, способствующие повышенной чувствительности к ультрафиолету:
- фторхинолоны (офлоксацин, ципрофлоксацин);
- тетрациклиновые антибиотики (биомицин, доксициклин, окситетрациклин);
- макролиды (сумамецин, вильпрафен, клацид);
- противогрибковые средства;
- нестероидные противовоспалительные препараты, жаропонижающие и обезболивающие средства (ибупрофен, кетопрофен, напроксен, аспирин);
- препараты для лечения сердечно-сосудистых заболеваний (фибраты, амиодарон, тразикор, дигитоксин, аторвастатины);
- лекарства для снижения уровня сахара при диабете.
Народное лечение фотодерматита
Народные методы лечения фотодерматита:
- компрессы;
- мази;
- настойки;
- отвары;
- ванны;
- масла.
Компрессы
Компрессы при фотодерматите успокаивают кожу, уменьшают боль и активизируют восстановление тканей. Для лечения аллергии на ультрафиолет можно использовать натуральные компоненты.
Ингредиенты для компрессов при фотодерматите:
- картофель;
- капуста;
- молочные продукты;
- яичный белок;
- травяные настои;
- петрушка.
Компрессы из картофеля
Для картофельного компресса возьмите две-три средние картофелины (около полкилограмма). Натрите их на терке и охладите. Через пять-десять минут нанесите кашицу на марлю и приложите к пораженным участкам кожи.
Можно использовать и отварной картофель. Отварите два-три клубня, очистите и разомните с двумя-тремя столовыми ложками сметаны. Нанесите на обожженную кожу на полчаса.
Компрессы из капусты
Для капустного компресса понадобятся несколько листьев капусты и стакан кипятка. Промойте листья, опустите в кипяток на несколько секунд для смягчения. Охладите и приложите к воспаленным участкам, закрепив бинтом или пленкой на тридцать минут. Капустные компрессы охлаждают кожу, уменьшая отеки и боль.
Молочные продукты
Сметана или кефир охлаждают и смягчают кожу. Смочите ватный диск в сметане или кефире и аккуратно пройдитесь по пораженным участкам. Когда продукт подсохнет, увлажните кожу водой и нанесите новый слой. Этот метод подходит при отсутствии крупных волдырей.
Творожный компресс также охлаждает и уменьшает боль. Заверните творог в марлю и поместите в морозильник на десять-пятнадцать минут, затем прикладывайте к пораженным участкам.
Компрессы с молочными продуктами и овсяными хлопьями питают кожу и устраняют сухость. Запарьте две столовые ложки овсяных хлопьев кипятком, затем добавьте охлажденную сметану или молоко до консистенции густого крема. Нанесите на проблемные участки на пятнадцать минут.
Яичный белок
Компрессы с яичным белком снимают жар и успокаивают кожу. Нанесите охлажденный белок куриного яйца на кожу с помощью ватного диска. После высыхания смойте теплой водой и повторите с новым слоем.
Травяные компрессы
Компрессы из отвара мяты облегчают боль и снижают воспаление. Для настоя соедините столовую ложку сухих листьев мяты с одним стаканом кипятка. Через тридцать минут охладите и процедите. Используйте два-три раза в день, смочив бинт и приложив к воспаленным участкам.
Растения для травяных компрессов:
- ромашка;
- бузина;
- календула;
- лаванда.
Компрессы увлажняют кожу, уменьшают боль и ускоряют заживление.
Ингредиенты для приготовления компресса:
- две столовые ложки с горкой сухих растений (30 грамм);
- стакан (250 миллилитров) воды;
- бинт.
Залейте растения водой и держите на водяной бане тридцать минут. Процедите, охладите отвар, смочите бинт и приложите к обожженной коже.
При сильных проявлениях фотодерматита рекомендуется использовать влажно-высыхающие повязки на основе травяных отваров. Смочите сложенный в несколько слоев отрезок марли в отваре и приложите к коже. По мере высыхания снова увлажняйте марлю. Продолжайте процедуру в течение полутора часов, затем нанесите питательный крем. Через три часа повторите процесс с примочками.
Мази
Мази от солнечной аллергии успокаивают кожу, уменьшают зуд и сухость, способствуя заживлению ожогов.
Мазь с клюквенным соком
Клюквенный сок обладает антисептическими свойствами, предотвращая инфекции и способствуя восстановлению тканей. Для мази смешайте свежий клюквенный сок и вазелин в равных пропорциях. Наносите смесь на кожу дважды в день.
Мазь с золотым усом
Ингредиенты:
- оливковое масло – 1 столовая ложка (17 мл);
- сок листьев золотого уса – 1 столовая ложка (12 мл);
- валериана – 1 чайная ложка (5 мл);
- детский крем.
Смешайте оливковое масло, сок золотого уса и валериану. Добавьте детский крем до консистенции нежирной сметаны. Наносите на пораженные участки несколько раз в день. Мазь уменьшает зуд и ускоряет заживление расчесов.
Мазь с прополисом
Измельчите прополис и соедините с оливковым маслом в соотношении 1:4. Поместите смесь в стеклянную емкость и нагревайте в духовке при температуре не выше 150 градусов в течение 45 минут. После остывания наносите на проблемные участки кожи 1-2 раза в день. Мазь также можно использовать как компресс.
Мазь с крахмалом
Ингредиенты:
- рисовый крахмал – 1 столовая ложка (15 г);
- глицерин – 1 столовая ложка (17 г);
- молоко – 1 столовая ложка (20 г).
Смешайте все ингредиенты в стеклянной или керамической посуде до однородной массы. Наносите на пораженные участки кожи перед сном, обильно смазывая.
Мазь со зверобоем
Измельчите три столовые ложки свежего зверобоя (45 г) с помощью блендера или мясорубки. Смешайте с одной столовой ложкой топленого сливочного масла (17 г). Используйте этот состав в качестве крема дважды в день – перед сном и после.
Ванны
Ванны с целебными травами облегчают зуд при фотодерматите, уменьшают боль и укрепляют защитные функции кожи.
Ванна с полынью
Для ванны возьмите 100 граммов сухой полыни и залейте тремя литрами кипятка. Укутайте емкость и оставьте на три часа. Затем наполните ванну водой и добавьте процеженный отвар полыни. Рекомендуемая продолжительность процедуры — 15-20 минут. Начинайте с одного раза в три дня весной, чтобы подготовить кожу к солнечному сезону и снизить проявления фотодерматита.
Ванна с травяным сбором
Травы для ванн:
- чистотел;
- корень валерианы;
- ромашка;
- зверобой;
- иван-чай узколистный;
- шалфей.
Смешайте равные части всех трав в стеклянной емкости. Для одной ванны объемом 10 литров потребуется 5 столовых ложек сбора. Залейте травы одним литром кипятка и держите на маленьком огне 10 минут, не доводя до кипения. Процеженный отвар добавьте в ванну с водой (температура 37-40 градусов). После процедуры аккуратно промокните кожу полотенцем, не смывая отвар. Принимайте такие ванны ежедневно в течение двух недель, затем сократите до одного раза в два дня и сделайте перерыв на месяц.
Ванна с чередой
Ванны с чередой уменьшают зуд при фотодерматите. Для этого возьмите 2 столовые ложки сухой череды и залейте стаканом кипятка. Держите на водяной бане 10 минут, не доводя до кипения. Процеженный отвар добавьте в ванну с теплой водой. Продолжительность процедуры — до 20 минут. Принимайте такие ванны ежедневно, затем сделайте перерыв на 2-3 недели.
«Геркулесовые» ванны
Для ванны возьмите 500 граммов геркулесовых хлопьев и залейте двумя литрами кипятка. Накройте емкость и укутайте полотенцем. Оставьте на 30 минут для запаривания. Разбухшие хлопья добавьте в ванну с водой, нагретой до 36 градусов.
Питье
Для восстановления уровня жидкости в организме и улучшения упругости кожи важно пить достаточное количество воды. Рекомендуется сократить потребление газированных напитков и коктейлей.
Лучше выбирать натуральные соки, чаи и травяные настои.
Соки
Сок из сельдерея обладает успокаивающим и очищающим эффектом, способствуя выведению токсинов. Для его приготовления пропустите свежий корень сельдерея через мясорубку. Полученную массу залейте шестью стаканами кипятка (1,5 литра) и настаивайте четыре часа. Принимайте одну столовую ложку процеженного отвара за полчаса до еды три раза в день.
Сок хрена также имеет схожие свойства. Измельчите корень хрена на терке, отожмите сок через марлю и смешайте с равным количеством меда. Употребляйте по одной чайной ложке этой смеси три раза в день за час до еды. Сок хрена с медом следует готовить ежедневно, так как на следующий день он теряет полезные качества.
Чайные напитки
При фотодерматите рекомендуется настой на основе череды. Отвар череды способствует выработке гидрокортизона, обладающего противоаллергическими и противовоспалительными свойствами. Для его приготовления доведите до кипения поллитра воды (2 стакана), добавьте тридцать граммов сухой череды (2 столовые ложки) и дайте настояться. После остывания отвар процедите и принимайте по 15 граммов (1 столовая ложка) три раза в день. В период обострения заболевания дозу можно увеличить, заменив утренние чаи или кофе этим отваром. Пейте его свежеприготовленным, так как заваренная череда быстро теряет целебные свойства.
Настой хмеля также обладает успокаивающим эффектом и может служить альтернативой горячим напиткам во время обострения фотодерматита. Залейте столовую ложку сухого хмеля стаканом кипятка (250 миллилитров). Процеженный и охлажденный отвар принимайте по одной трети стакана (85 миллилитров) три раза в день.
Травяные сборы
Для облегчения симптомов солнечной аллергии полезны сборы из лекарственных трав, таких как зверобой и крушина.
Ингредиенты для травяного сбора:
- кора крушины – 5 столовых ложек;
- зверобой продырявленный – 5 столовых ложек;
- почки осины – 2 столовые ложки.
Залейте сухие ингредиенты двумя стаканами кипятка, укутайте полотенцем и дайте настояться 20 минут. Затем охладите и процедите настой. Принимайте по 5 миллилитров (1 чайная ложка) два-три раза в день.
Масла
Масло из полыни укрепляет иммунитет кожи и снижает болевые ощущения при ожогах. Для его приготовления заполните поллитровую стеклянную банку сухой полынью, не утрамбовывая. Залейте банку нерафинированным оливковым или подсолнечным маслом до краев. Уберите в темное место, периодически встряхивая. Через две недели процедите масло в стеклянную бутылку. Рекомендуется использовать средство один раз в день, предпочтительно вечером. Наносите полынное масло на пораженные участки кожи и через тридцать минут смывайте теплой водой.
Рекомендуемые масла для заживления ран при фотодерматите:
- облепиховое;
- кукурузное;
- персиковое;
- шиповниковое.
Профилактика фотодерматита
Как снизить риск фотосенсибилизации?
Рекомендации по снижению риска фотосенсибилизации:
- придерживайтесь сбалансированного питания;
- избегайте медикаментов, способствующих фотосенсибилизации;
- используйте препараты для улучшения функции печени и восстановления кожи.
Питание
Людям в группе риска в солнечный сезон следует исключить продукты, способствующие фотодерматиту.
Продукты, которые следует исключить в солнечный период:
* жареные блюда;
* соленые продукты;
* шоколад и какао;
* яйца;
* орехи;
* цитрусовые.
Алкоголь может вызвать аллергическую реакцию на ультрафиолет, поэтому в летний период лучше отказаться от него. Также соки или пыльца растений, таких как щавель, крапива, клевер и лютики, могут обострить фотодерматит.
Для борьбы с солнечной аллергией полезна гипоаллергенная диета.
Продукты, рекомендованные в гипоаллергенной диете:
* овощные супы;
* каши на воде;
* отварной картофель;
* постная отварная говядина;
* свежие огурцы;
* зелень петрушки и укропа.
Для укрепления иммунитета кожи полезны продукты, богатые антиоксидантами и витаминами Е и В, такие как черная смородина, клюква, сливы, пророщенная пшеница и овсянка.
Правильный питьевой режим также помогает предотвратить аллергию на солнце. Рекомендуется употреблять не менее двух литров жидкости в день. Подойдут компоты из яблок, слив и вишни с низким содержанием сахара. Очищению организма способствуют зеленый чай и гранатовый сок.
Медикаменты, вызывающие фотосенсибилизацию
Группы препаратов, способствующих фотосенсибилизации:
* оральные контрацептивы с высоким содержанием тестостерона, эстрадиола и прогестерона;
* транквилизаторы и антидепрессанты;
* снотворные средства;
* препараты для лечения сердечно-сосудистых заболеваний;
* антибиотики (тетрациклин и доксициклин);
* противогрибковые средства;
* антибактериальные препараты;
* диуретики.
Подготовка организма к медикаментозному лечению
Чтобы предотвратить фотодерматит в солнечный сезон, начните прием препаратов, нормализующих работу печени и улучшающих обмен веществ. Эти препараты следует принимать по рекомендации врача.
Правила при принятии солнечных ванн для предотвращения фотодерматита:
* следуйте рекомендациям по приему солнечных ванн;
* защищайте кожу до и после нахождения на солнце;
* избегайте контакта с аллергенами;
* носите подходящую одежду.
Правила приема солнечных ванн
Солнечные ванны лучше принимать с 7 до 11 часов утра и с 16 до 19 часов вечера. В это время рекомендуется ограничить пребывание под прямыми солнечными лучами до десяти-пятнадцати минут. Остальное время проводите под зонтами или защитными тентами.
Водные процедуры могут увеличить риск ожога, поэтому купаться следует не более десяти минут. После купания аккуратно промокните кожу полотенцем. На пляже или в бассейне ограничьте употребление алкоголя и увеличьте количество выпиваемой жидкости, предпочитая негазированную воду, зеленый чай или фруктовые компоты.
Защитные и питательные средства
В солнечное время года перед выходом на улицу наносите солнцезащитный крем на открытые участки кожи. Наносите его за двадцать-тридцать минут до выхода, равномерно распределяя толстым слоем и обновляя каждые полтора-два часа.
После нахождения на солнце коже требуется увлажнение и восстановление. Это можно сделать с помощью специальных косметических средств, содержащих растительные силиконы, масла, экстракты растений и витамин Е. Ослабленная кожа более подвержена аллергическим реакциям, поэтому перед длительным пребыванием на солнце лучше отказаться от процедур по очищению и омоложению кожи (пилинг, шлифовка, мезотерапия).
Как избежать воспаления кожи при аллергии на солнце?
Чтобы предотвратить воспаление кожи при солнечной аллергии, нужно исключить факторы, способствующие фотодерматиту, и отказаться от некоторых косметических средств, увеличивающих риск.
Косметические продукты, которые следует избегать:
- средства для зрелой кожи с ретиноидами;
- помады, тени и румяна с анилиновыми красителями;
- духи, лосьоны и дезодоранты с отдушками;
- солнцезащитные средства с парааминобензойной кислотой;
- красные помады и средства для губ с эозином;
- продукты для проблемной кожи с борной и салициловой кислотами.
При необходимости использовать парфюмерию или косметику лучше выбирать легкие средства с минеральными фильтрами на водной основе.
Также важно правильно защищать кожу от ультрафиолетового излучения. При выборе одежды на солнечный сезон людям с аллергией следует учитывать несколько факторов.
Факторы, которые стоит учитывать при выборе одежды для людей с аллергией:
- фасон;
- цвет;
- уровень пропускной способности.
Рекомендуется носить свободную одежду с длинными рукавами и неглубокими вырезами. Лучше выбирать светлые ткани, так как темные цвета притягивают солнечные лучи. Оптимальны лен, хлопок и шелк. Синтетические волокна пропускают около 15% ультрафиолета, в то время как натуральные ткани — не более 6%. Искусственные ткани могут содержать аллергены.
Наиболее уязвимыми к ультрафиолету являются лицо, грудь и плечи. Защитить их помогут головные уборы с широкими полями.
Вопрос-ответ
От чего возникает фотодерматит?
Чаще всего он возникает при взаимодействии ультрафиолетовых лучей с каким-либо веществом, находящимся на коже: кремом, дезодорантом или духами. Солнечная крапивница проявляется шелушением, зудом и воспалением кожи.
Как эффективно лечить фотодерматит?
Чтобы снять обострение фотодерматита, назначают местное лечение в виде мазей, иногда гормональных, и внутреннее лечение: витамины группы В, Е, С, никотиновую кислоту, нестероидные противовоспалительные и антигистаминные препараты. Обычно курс лечения продолжается в течение нескольких дней или недель.
Какой мазью мазать фотодерматит?
При фотодерматозе могут помочь глюкокортикостероидные крем и мазь «Акридерм».
Можно ли вылечить фотодерматит навсегда?
Статистика фиксирует увеличение количества случаев аллергической реакции на солнце. Согласно статистическим данным, 20% людей в мире страдают от данного заболевания. При этом такая аллергия не всегда принимает хроническую форму. Соответственно, если лечение будет назначено правильно, аллергия может уйти навсегда.
Советы
СОВЕТ №1
Избегайте длительного пребывания на солнце, особенно в часы пиковой солнечной активности (с 10:00 до 16:00). Если вам необходимо находиться на улице, используйте защитную одежду и головные уборы, чтобы минимизировать воздействие ультрафиолетовых лучей на кожу.
СОВЕТ №2
Регулярно применяйте солнцезащитные средства с высоким SPF, даже в облачные дни. Выбирайте продукты, содержащие физические фильтры (например, оксид цинка или диоксид титана), которые обеспечивают надежную защиту от UVA и UVB лучей.
СОВЕТ №3
Следите за состоянием своей кожи и обращайте внимание на любые изменения, такие как покраснение, зуд или высыпания после солнечного воздействия. При появлении симптомов фотодерматита не откладывайте визит к дерматологу для диагностики и назначения лечения.
СОВЕТ №4
Если у вас есть предрасположенность к фотодерматиту, рассмотрите возможность проведения тестов на чувствительность к солнечному свету. Это поможет вам лучше понять, как ваша кожа реагирует на ультрафиолетовое излучение и какие меры предосторожности следует принимать.