Основные особенности кератоконуса
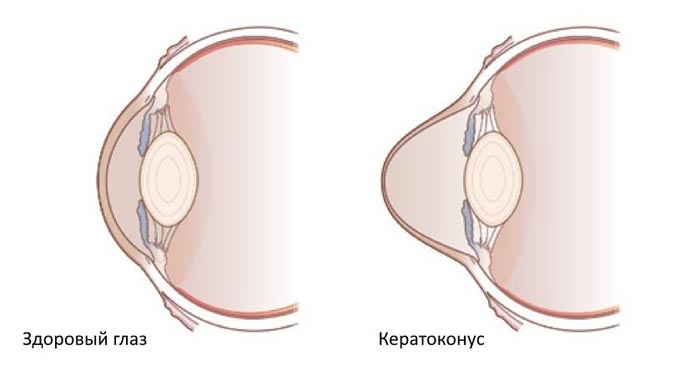
Кератоконус представляет собой наиболее распространенное дистрофическое заболевание роговицы, встречающееся примерно у одного человека из тысячи. Процесс изменений в роговице происходит постепенно, и для полного формирования конической формы может потребоваться несколько лет. Быстрое развитие кератоконуса наблюдается крайне редко. В 95% случаев заболевание затрагивает оба глаза, хотя обычно это происходит не одновременно.
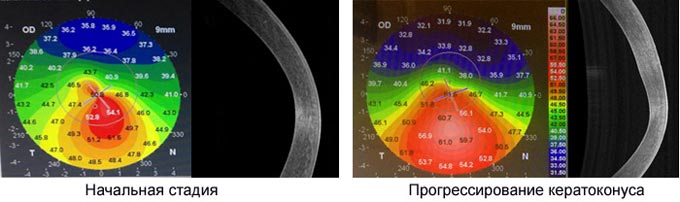
Существует несколько категорий кератоконуса в зависимости от степени кривизны роговицы:
- легкая форма — до 45 диоптрий;
- средняя форма — от 45 до 52 диоптрий;
- развитая форма — от 52 до 62 диоптрий;
- тяжелая форма — свыше 62 диоптрий.
Также кератоконус классифицируется по морфологическим особенностям:
- сосцевидная форма (расположена близко к центру, размер до 5 мм);
- овальная форма (смещена вниз, размер 5-6 мм);
- шаровидная форма (затрагивает более 75% роговицы, размер превышает 6 мм).
На стадии развитого кератоконуса может произойти резкое ухудшение состояния, приводящее к водянке. Это состояние называется острым кератоконусом, когда жидкость проникает в строму через разрывы в десцеметовой мембране. В результате начинается отек и более серьезное рубцевание роговицы.
Врачи отмечают, что выбор между консервативными и хирургическими методами лечения кератоконуса зависит от стадии заболевания и индивидуальных особенностей пациента. Консервативные подходы, такие как использование специальных контактных линз и кросс-линкинг, могут эффективно замедлить прогрессирование болезни на ранних стадиях. Однако, при значительном ухудшении зрения или развитии осложнений, хирургические методы, такие как кератопластика, становятся необходимыми. Специалисты подчеркивают важность ранней диагностики и регулярного наблюдения, чтобы выбрать оптимальную стратегию лечения и сохранить зрительные функции пациента. В конечном итоге, комплексный подход и индивидуализация терапии играют ключевую роль в успешном управлении кератоконусом.

Причины деформирования роговицы
Этиология данного медицинского процесса остается недостаточно изученной. Офтальмологи выделяют лишь некоторые факторы, которые, по их мнению, могут оказывать влияние на состояние роговицы. К ним относятся генетическая предрасположенность, клеточные особенности, травмы, стрессовые ситуации и негативные воздействия окружающей среды.
Нарушение баланса ферментов в роговице приводит к снижению ее защитных свойств. В результате свободные радикалы начинают агрессивно воздействовать на оболочку, что приводит к ее повреждению и истончению, а также к образованию выпячиваний. Некоторые специалисты в области офтальмологии полагают, что предрасположенность к такому дисбалансу может передаваться по наследству.
Повреждения роговицы могут возникать из-за частого потирания глаз, чрезмерного воздействия ультрафиолетового излучения и ношения неправильно подобранных контактных линз. Интересно, что в 30% случаев кератоконус наблюдается в сочетании с аллергическими заболеваниями, такими как экзема, аллергический конъюнктивит и астма. Зуд и постоянное потирание глаз при аллергических реакциях лишь усугубляют травмирование роговицы.
Возможные причины развития кератоконуса:
- Генетическая. Изменения в гене, отвечающем за коллаген четвертого типа, могут привести к снижению прочности тканей роговицы.
- Наследственная. Заболевание может наблюдаться как у родителей, так и у детей, а также у братьев и сестер.
- Эндокринная. У пациентов с сахарным диабетом развитие кератоконуса замедляется, в то время как при гипотиреозе оно может ускоряться.
- Аутоиммунные. Наличие коллагенозов и псориаза увеличивает риск развития кератоконуса, а болезнь прогрессирует быстрее в сочетании с аллергическим весенним катаром.
| Метод лечения | Описание | Преимущества и недостатки |
|---|---|---|
| Консервативные методы | ||
| Очки и мягкие контактные линзы | Коррекция зрения при легких формах кератоконуса. | Преимущества: Неинвазивность, доступность. Недостатки: Не останавливают прогрессирование заболевания, не подходят при выраженных изменениях роговицы. |
| Жесткие газопроницаемые контактные линзы (ЖГПЛ) | Создают новую оптическую поверхность, компенсируя неровности роговицы. | Преимущества: Высокая острота зрения, замедление прогрессирования (в некоторых случаях). Недостатки: Требуют привыкания, могут вызывать дискомфорт, риск осложнений при неправильном подборе. |
| Склеральные линзы | Большие линзы, опирающиеся на склеру, создавая резервуар со слезной жидкостью над роговицей. | Преимущества: Высокий комфорт, отличная острота зрения, защита роговицы. Недостатки: Дороже ЖГПЛ, требуют индивидуального подбора. |
| Кросс-линкинг роговицы (CXL) | Укрепление коллагеновых волокон роговицы с помощью ультрафиолетового излучения и рибофлавина. | Преимущества: Единственный доказанный метод остановки прогрессирования кератоконуса, минимально инвазивный. Недостатки: Не улучшает зрение, возможны временные побочные эффекты (боль, светобоязнь). |
| Хирургические методы | ||
| Имплантация интрастромальных роговичных сегментов (Intacs, Keraring) | Введение тонких пластиковых колец в толщу роговицы для изменения ее формы и уменьшения астигматизма. | Преимущества: Улучшение остроты зрения, уменьшение астигматизма, возможность удаления. Недостатки: Инвазивность, риск осложнений (инфекция, смещение сегментов), не всегда останавливает прогрессирование. |
| Фототерапевтическая кератэктомия (ФТК) | Удаление поверхностных слоев роговицы с помощью эксимерного лазера для сглаживания неровностей. | Преимущества: Улучшение остроты зрения при поверхностных неровностях. Недостатки: Не подходит при выраженных изменениях, риск рубцевания, не останавливает прогрессирование. |
| Послойная кератопластика (DALK) | Замена только пораженных слоев роговицы до десцеметовой мембраны. | Преимущества: Меньший риск отторжения по сравнению со сквозной кератопластикой, сохранение эндотелия реципиента. Недостатки: Технически сложная операция, возможны осложнения. |
| Сквозная кератопластика (PKP) | Полная замена пораженной роговицы на донорскую. | Преимущества: Радикальное решение при тяжелых формах кератоконуса, значительное улучшение зрения. Недостатки: Высокий риск отторжения, длительный период реабилитации, риск осложнений (инфекция, астигматизм). |
Основные признаки кератоконуса
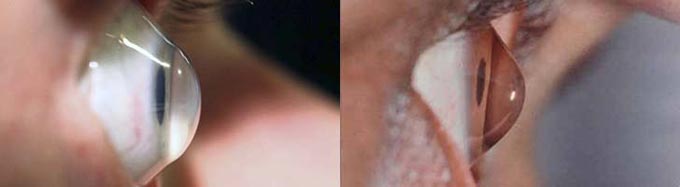
Кератоконус обычно начинает проявляться в возрасте от 15 до 25 лет, сопровождаясь симптомами близорукости или астигматизма. Пациенты начинают подбирать очки или контактные линзы, и с течением времени им приходится все чаще менять их. В конечном итоге коррекция зрения с помощью очков перестает быть эффективной. Люди с кератоконусом видят объекты искаженно и растянуто, вокруг них образуется ореол, а яркий свет вызывает дискомфорт и слезотечение.
Одним из характерных признаков кератоконуса является монокулярная полиопия. Это состояние проявляется в виде появления ложных изображений, особенно при наблюдении объектов с высоким контрастом. Например, глядя на фонарь, человек с кератоконусом может видеть множество хаотично расположенных фонарей.
Предвестником кератоконуса может служить предконусная роговица, однако в таких случаях врачи предпочитают выжидательную тактику. Это связано с тем, что не каждый случай субклинического кератоконуса переходит в полноценный. При таком диагнозе рекомендуется избегать вмешательства в роговицу и не проводить рефракционные процедуры на ее поверхности.
Кератоконус — это заболевание, которое вызывает истончение и деформацию роговицы, что приводит к ухудшению зрения. Люди, столкнувшиеся с этой проблемой, часто обсуждают различные методы лечения. Консервативные подходы, такие как использование специальных контактных линз, могут помочь на ранних стадиях заболевания. Многие пациенты отмечают, что такие линзы значительно улучшают качество жизни, позволяя им вести привычный образ жизни.
С другой стороны, хирургические методы, такие как кросслинкинг или пересадка роговицы, вызывают больше споров. Некоторые пациенты делятся положительным опытом, отмечая значительное улучшение зрения после операции. Однако другие выражают опасения по поводу возможных осложнений и длительного восстановления. В конечном итоге, выбор метода лечения зависит от индивидуальных особенностей заболевания и предпочтений пациента, что подчеркивает важность консультации с квалифицированным специалистом.

Диагностика кератоконуса
Заподозрить наличие кератоконуса можно во время подбора оптической коррекции. У пациентов с измененной формой роговицы добиться максимальной остроты зрения невозможно, даже при идеальной коррекции.
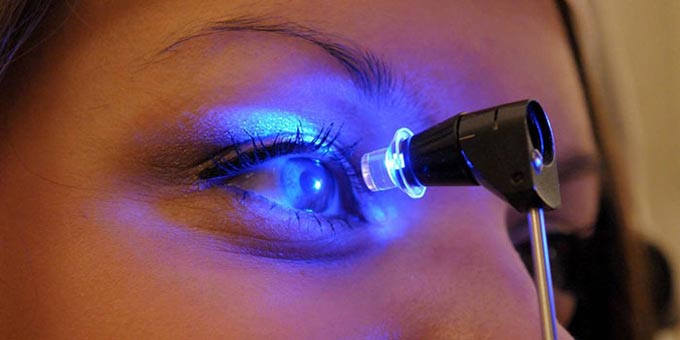
Диагностика кератоконуса проводится с использованием роговичных топографов. В запущенных случаях изменения роговицы становятся заметными даже невооруженным глазом, наблюдается изменение прозрачности слоя.
При осмотре глаза с помощью щелевой лампы офтальмолог может заметить истончение стромы, разрывы в боуменовой оболочке и отложения гемосидерина (оксида железа) в слоях эпителия. Подтверждение диагноза осуществляется с помощью кератометра и ретиноскопа.
Методы пахиметрии, как ультразвуковые, так и оптические, рекомендуются исключительно для подтверждения диагноза. Они позволяют оценить степень истончения роговицы при подозрении на кератоконус. Признаки выраженного кератоконуса, как правило, четко проявляются, поэтому их невозможно упустить во время профилактического осмотра.
Коррекция кератоконуса контактными линзами
На сегодняшний день медицина не располагает средствами, способными вызвать регресс кератоконуса или эффективно предотвратить его развитие. Тем не менее, пациенты могут замедлить прогрессирование этого заболевания. В начале лечения рекомендуется использование очков или контактных линз, а если консервативные методы оказываются неэффективными, то прибегают к хирургическим вмешательствам (сквозная или послойная кератопластика, эпикератофакия, кератотомия, кросслинкинг, имплантация роговичных колец).
Решение о необходимости хирургического вмешательства должно приниматься только после полного офтальмологического обследования. На ранних стадиях заболевания положительный эффект наблюдается лишь при длительном использовании контактных линз. Пациентам с кератоконусом настоятельно не рекомендуется тереть глаза.

Контактные линзы при кератоконусе
На начальных этапах кератоконуса проблемы со зрением можно устранить с помощью очков. Врач назначает очки, которые корректируют астигматизм и близорукость, часто сопутствующие данному заболеванию. На более поздних стадиях рекомендуется использовать контактные линзы для постоянного ношения.
При кератоконусе подбор линз должен осуществляться индивидуально. Не существует универсального дизайна, который подошел бы всем пациентам с изменениями в форме роговицы. Для каждой стадии и типа заболевания требуются различные оптические решения.
Мягкие контактные линзы
Использование мягких контактных линз для коррекции зрения при кератоконусе имеет значительные ограничения, так как они повторяют деформированную форму роговицы. Отсутствие слезной жидкости между линзой и слизистой не способствует улучшению преломляющей способности роговицы по сравнению с исходным состоянием при кератоконусе.
Жесткие контактные линзы
Жесткие газопроницаемые линзы продолжают оставаться основным способом коррекции кератоконуса в данной области. Они помогают исправить кератоконус и формируют слезную пленку между внешним слоем роговицы и линзой, что усиливает преломляющую способность и улучшает поверхность глаза. Существует множество моделей таких линз, но все они обеспечивают свободное дыхание тканей глазного яблока. Жесткие газопроницаемые линзы изготавливаются индивидуально под конкретные потребности пациента. Эти линзы сохраняют свою форму и создают единую преломляющую поверхность с глазом.
В случаях индивидуальной непереносимости жестких линз, при выраженном помутнении роговицы, истончении слоя или наличии эрозии эпителия, пациентам назначают комбинированные двухслойные линзы. Они состоят из жесткой линзы, расположенной на поверхности мягкой. Это позволяет сохранить нормальное зрение и скорректировать форму роговицы.
Гибридные контактные линзы
Гибридные контактные линзы представляют собой комбинацию жесткого центра и мягкого ободка, что позволяет объединить преимущества обоих типов: отличное зрение и комфорт. Благодаря своему большому диаметру такие линзы остаются в стабильном положении на глазах. К жестким линзам относятся склеральные и полусклеральные, которые не оказывают давления на деформированную верхушку роговицы, что обеспечивает комфортное ношение. Их значительный диаметр также способствует надежной фиксации.
На начальных этапах кератоконуса возможно корректировать зрение с помощью очков и контактных линз. Однако по мере прогрессирования деформации и, как следствие, ухудшения астигматизма, оптическая коррекция становится менее эффективной. В таких случаях рекомендуется рассмотреть возможность хирургического вмешательства.
Хирургическое методы лечения кератоконуса
Кросслинкинг
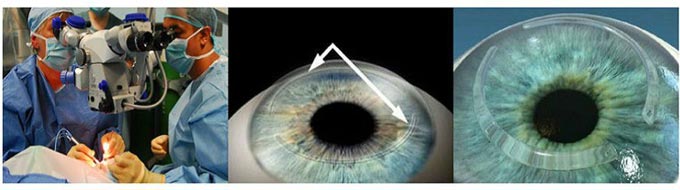
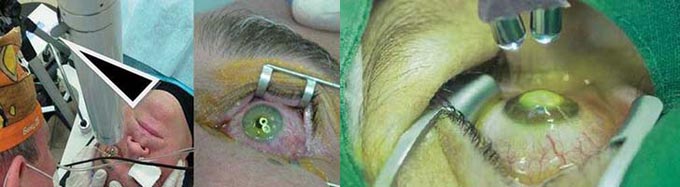
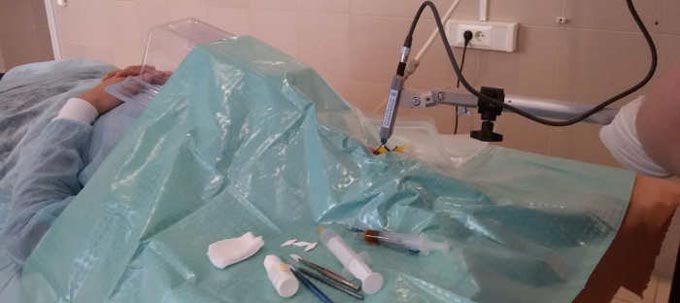
Роговичный коллагеновый кросслинкинг с использованием рибофлавина представляет собой современный подход к лечению кератоконуса. Эта процедура направлена на повышение жесткости роговицы и улучшение ее устойчивости к деформациям. Кросслинкинг помогает замедлить прогрессирование заболевания, предотвращает истончение и деформацию роговицы, что позволяет избежать необходимости в пересадке. В результате процедуры жесткость роговицы может увеличиться почти на 300%.
Кросслинкинг включает в себя процесс «сшивания» коллагеновых волокон, которые являются основным белком в структуре роговицы. Это способствует повышению прочности и улучшению сопротивляемости растяжению. Однако стоит отметить, что кросслинкинг может также привести к образованию рубцов.
Показания к кросслинкингу
Кератоконус представляет собой заболевание, при котором роговица истончается и теряет свою прочность, принимая выпуклую форму, что приводит к развитию астигматизма. Кросслинкинг — это метод, который помогает укрепить связи между коллагеновыми микрофибриллами и молекулами, составляющими роговицу. Для этой процедуры используется рибофлавин, также известный как витамин В2. Это безопасное вещество выполняет функцию фотосенсибилизатора. При контролируемом воздействии ультрафиолетового излучения в длинноволновом диапазоне, рибофлавин способствует образованию свободных радикалов в роговице и формированию химических кросс-связей.
На практике данная процедура является достаточно простой и безопасной. Перед началом манипуляции в глаза закапываются капли для местного обезболивания. Затем удаляется центральная часть роговичного эпителия, после чего строма обрабатывается раствором рибофлавина и подвергается ультрафиолетовому облучению. Ультрафиолетовое излучение поступает от специального оборудования, известного как UV-X-система.
Этапы процедуры
- В глаза закапываются капли, которые сужают зрачок и обеспечивают обезболивание.
- Удаляются поверхностные ткани.
- В течение получающих полчаса на роговицу наносят раствор витаминов.
- Затем еще полчаса газ подвергается воздействию ультрафиолетового излучения.
- Продолжается процесс закапывания.
- На глаза накладываются контактные линзы, которые защищают роговицу и уменьшают дискомфорт.
При воздействии контролируемого ультрафиолетового излучения происходит ионизация, в результате которой молекулы рибофлавина распадаются, выделяя свободные атомарные кислороды. Эти свободные радикалы кислорода способствуют перекрестному связыванию молекул коллагена. В результате формируется единая трехмерная сеть, охватывающая почти всю стромальную ткань. Процесс уплотнения роговицы начинается сразу и продолжается более года. Увеличение плотности приводит к изменению ее конфигурации.
Процедура не требует хирургического вмешательства в виде разрезов роговицы. Кросслинкинг является значительно более безопасным вариантом по сравнению с пересадкой, а доза ультрафиолетового облучения меньше, чем та, которая воздействует на глаза во время однодневной прогулки в горах. Современные технологии позволяют точно настраивать размеры облучаемой зоны, чтобы они совпадали с размерами роговицы. Излучение, исходящее от семи источников, равномерно распределяется по поверхности, что исключает перегрев в отдельных участках.
Повторные процедуры после кросслинкинга требуются крайне редко, так как коллагеновые волокна обновляются очень медленно. Эта методика увеличивает жесткость и устойчивость роговицы на 300%. Реабилитация после кросслинкинга аналогична уходу после эксимерной кератотомии. Пациенту необходимо носить контактные линзы и проводить местную профилактику в течение трех дней для ускорения процесса эпителизации и обеспечения комфортного зрения.
В результате кросслинкинга удается укрепить роговицу, остановить ее деформацию и истончение. Возможно небольшое улучшение остроты зрения. Кросслинкинг при кератоконусе способствует уплощению роговицы и облегчает ношение жестких контактных линз.
Кератотомия
Часто можно встретить путаницу между асимметрической радиальной кератотомией и обычной радиальной кератотомией, хотя эти процедуры имеют свои отличия. АРК представляет собой уникальную методику, в ходе которой на роговице выполняются микроразрезы, позволяющие сгладить или, наоборот, усилить неровности ее формы.
Классическая кератотомия была модифицирована для лечения кератоконуса, так как это состояние характеризуется изменчивостью деформации и неравномерной толщиной роговицы. В асимметрической радиальной кератотомии разрезы короче и сосредоточены в центральной оптической зоне.
Имплантация кератобиомпланта
В 10-25% случаев кератоконуса деформация достигает такой степени, что коррекция зрения становится невозможной из-за значительного рубцевания или истончения роговицы. В подобных ситуациях рекомендуется проведение имплантации кератобиомпланта.
Для этой процедуры используется материал, который гармонично сочетается по форме и функциям с естественной роговицей глаза. Операция способствует восстановлению правильной формы и структуры глазного яблока. На сегодняшний день имплантация демонстрирует высокую эффективность в лечении сложных заболеваний роговицы.
Интрастромальные роговичные кольца
Альтернативой трансплантации роговицы и современным хирургическим методом лечения астигматизма при кератоконусе является имплантация внутрироговичных кольцевых сегментов, известная как кераринг. В настоящее время в медицинской практике применяются два вида колец: Intacs с гексагональным сечением, которые устанавливаются на периферии, и Ferrara Rings, имеющие форму треугольной призмы.
Интрастромальные кольца рекомендуются пациентам с легкой деформацией роговицы, которые не хотят использовать контактные линзы. Процедура занимает в среднем около 10 минут. Прозрачные кольца имплантируются в толщу роговицы на периферии, что способствует уплощению центральной зоны. Хотя кольца замедляют прогрессирование кератоконуса, они не способны полностью остановить его развитие.
Имплантация колец может проводиться на значительной глубине в строме. Процедура считается безопасной и безболезненной, и осуществляется в амбулаторных условиях. Для формирования дугообразного кармана под кольца используются вакуумный послойный диссектор или фемтосекундный лазер. Хотя механизм действия колец до конца не изучен, предполагается, что они корректируют коническую форму роговицы, создавая выталкивающее давление. Это воздействие снаружи от кривизны помогает роговице принять более естественную форму. Кроме того, утолщение эпителия, прилегающего к кольцам, усиливает эффект выравнивания.
Отличия интрастромальных колец
Интрастромальные кольца Ferrara Rings имеют меньший радиус кривизны по сравнению с Intacs. У последних этот параметр фиксирован на уровне 2,5 мм, тогда как у Ferrara Rings он варьируется от 2,5 до 3,5 мм. Одним из преимуществ Ferrara Rings является их призматическая форма, которая снижает риск возникновения бликов. Световые лучи, попадая в кольцо, отражаются обратно, не достигая поля зрения. Благодаря меньшему размеру и более центральному расположению, Ferrara Rings демонстрируют большую эффективность и способны корректировать близорукость до -12 диоптрий.
Исследования показывают, что применение интрастромальных колец оказывается эффективным для большинства пациентов с кератоконусом. Это приводит к значительному снижению степени астигматизма и улучшению остроты зрения. Поскольку метод является относительно новым, количество исследований ограничено, и пока нет достаточных данных для оценки надежности результатов. Тем не менее, положительные исходы наблюдаются в течение 2-3 лет, а наилучшие результаты достигаются при лечении легких и средних форм кератоконуса.
Возможные осложнения
- перфорация передней камеры;
- инфекция;
- асептический кератит;
- экструзия кольца.
Возможность удаления проблемных колец и восстановление роговицы в её первоначальное состояние существует. Эта мера требуется в 10% случаев из-за осложнений или недостаточной эффективности. Тем не менее, после удаления колец можно выполнить послойную или полную кератопластику.
Трансплантация роговицы
Кератопластика представляет собой хирургическую процедуру, направленную на удаление поврежденных участков роговицы с последующей заменой их здоровыми тканями. Для выполнения трансплантации необходима роговица от донора. Эта операция способствует улучшению зрения и избавлению от болевых ощущений. Пересадка роговицы является наиболее эффективным методом лечения кератоконуса. В процессе сквозной кератопластики конусная роговица удаляется, а на её место помещается донорская ткань. Операция проводится под общей анестезией, и поскольку в роговице отсутствуют кровеносные сосуды, трансплантаты обычно хорошо приживаются.
Основные показания для кератопластики:
- кератоконус;
- дистрофические и ожоговые бельма;
- дистрофия роговицы;
- рубцевание, возникшее после травм, воспалений или операций;
- травматические дефекты.
Трансплантация роговицы рекомендуется при значительном повреждении слоя, которое не поддается лечению другими способами, а также в случае тяжелых заболеваний, травм или инфекций. Во время операции хирург удаляет помутневшие или деформированные участки роговицы (частично при послойной кератопластике и полностью при сквозной). Освобожденные пространства заполняются трансплантатом. Наиболее распространенной является сквозная кератопластика.
Сразу после вмешательства назначаются антимикробные препараты и стероиды для предотвращения отторжения. Швы снимаются через полгода или год, однако в течение нескольких лет следует избегать агрессивного воздействия на глаза и физических нагрузок.
Осложнения после кератопластики
Ранние осложнения после хирургического вмешательства:
- раздражение швов, приводящее к капиллярной гипертрофии;
- замедленная эпителизация;
- выпадение радужной оболочки;
- наружная фильтрация;
- увеит;
- инфекционные процессы;
- глаукома.
Поздние осложнения после трансплантации:
- астигматизм;
- расхождение краев прооперированного участка;
- ретрохориальная мембрана;
- глаукома;
- отек макулы.
Серьезные осложнения трансплантации роговицы:
- Отторжение. Иммунная система пациента может начать отвергать трансплантат, воспринимая донорскую роговицу как чуждую. Случаи агрессивного иммунного ответа встречаются довольно часто (примерно у каждого пятого пациента). Для подавления отторжения применяются стероидные капли, хотя их эффективность не всегда гарантирована. Если терапия оказывается успешной, трансплантат может прижиться и функционировать на протяжении всей жизни пациента. Важно начать лечение своевременно. При возникновении светобоязни, раздражения, болей, покраснения и ухудшения зрения необходимо незамедлительно обратиться к врачу.
- Инфекция. Это очень серьезное осложнение, так как при тяжелой инфекции пересаженные ткани могут погибнуть, что приведет к потере глаза. Поверхность роговицы может быть подвержена инфекции при ослаблении или разрыве шва.
- Глаукома. Значительное повышение внутриглазного давления может повредить зрительный нерв. Глаукома может быть вызвана стероидами, которые назначаются после операции.
- Отслойка сетчатки. У 1% пациентов, в основном после сквозной кератопластики, наблюдается отслойка сетчатки. Это осложнение можно устранить с помощью хирургического вмешательства.
Ранняя несостоятельность трансплантата проявляется помутнением лоскута с первого дня после операции. Поздняя несостоятельность связана с реакцией иммунной системы и фиксируется в первые полгода у 50% пациентов, а абсолютное большинство случаев наблюдается в течение года.
Коррекция зрения после операции
Оптическая коррекция рекомендуется через месяц после процедуры кросслинкинга. В этот период наиболее комфортными и эффективными считаются склеральные линзы, однако важно учитывать начальную остроту зрения и степень выраженности кератоконуса. Склеральные линзы подходят для всех стадий заболевания, они успешно исправляют высокие степени астигматизма и могут использоваться даже при наличии рубцов на роговице, ожогах и других деформациях.
Врач может предложить торические мягкие линзы для коррекции рефракционных нарушений. При использовании таких линз необходимо регулярно пересматривать их силу, как минимум раз в месяц.
Если у пациента наблюдается высокий астигматизм, и коррекция с помощью обычных линз оказывается недостаточно эффективной, возможно применение торической интраокулярной линзы. Она устанавливается внутрь глаза перед хрусталиком. Хрусталик отвечает за зрение на близком расстоянии, а интраокулярная линза – за дальнее. Эти линзы гармонично взаимодействуют со структурами глаза и не требуют замены.
Наиболее радикальным методом коррекции рефракционных нарушений является факоэмульсификация или замена хрусталика. Обычно такую операцию проводят при катаракте, но она также может быть эффективной в сложных случаях близорукости и астигматизма. После факоэмульсификации пациент сможет хорошо видеть вдаль, однако для работы на близком расстоянии ему понадобятся очки.
Кератоконус — бомба замедленного действия
Изменение формы роговицы приводит к неравномерному преломлению света в различных ее участках, что негативно сказывается на остроте зрения и искажает контуры объектов. У человека могут проявляться симптомы близорукости и астигматизма.
Прогрессирующий кератоконус значительно усложняет выбор оптических средств для коррекции. Пациентам часто приходится обновлять очки и контактные линзы.
Запущенная форма кератоконуса может привести к истончению роговицы, вплоть до ее разрыва. Это состояние сопровождается сильными болевыми ощущениями. Без должного лечения кератоконус может закончиться полной утратой зрения.
Многие специалисты в области офтальмологии сравнивают кератоконус с бомбой замедленного действия. Это заболевание развивается медленно, и остановить его прогрессирование бывает крайне сложно. Только своевременная диагностика дает возможность принять необходимые меры и сохранить зрение, поэтому регулярные профилактические осмотры у офтальмолога крайне важны.
Вопрос-ответ
Какие операции делают при кератоконусе?
При кератоконусе могут проводиться несколько типов операций, включая кросслинкинг (укрепление роговицы с помощью ультрафиолетового света и рибофлавина), установка роговичных колец (интракератальные кольца для изменения формы роговицы) и, в более тяжелых случаях, пересадка роговицы. Выбор метода зависит от стадии заболевания и индивидуальных особенностей пациента.
Как лечить кератоконус?
Кератоконус у пациентов в современной офтальмологии лечат консервативно или хирургически. На начальной стадии патологии подбираются очки или линзы. Также ведется прием медикаментов для улучшения тканевого питания. Кросслинкинг – наиболее прогрессивная методика лечения кератоконуса.
Какой метод исследования роговицы является золотым стандартом в диагностике кератоконуса?
«Золотым стандартом» лечения кератоконуса сегодня является методика кросслинкинга, которая помогает быстро и безопасно стабилизировать и повысить остроту зрения, остановить прогрессирование кератоконуса. В нашей клинике кросслинкинг проводится на инновационном швейцарском оборудовании.
Советы
СОВЕТ №1
Перед выбором метода лечения кератоконуса обязательно проконсультируйтесь с опытным офтальмологом. Он поможет оценить степень заболевания и предложит наиболее подходящие варианты, учитывая ваши индивидуальные особенности.
СОВЕТ №2
Если вы рассматриваете консервативные методы, такие как использование специальных контактных линз, убедитесь, что вы правильно их подбираете и ухаживаете за ними. Это поможет снизить дискомфорт и улучшить зрение.
СОВЕТ №3
Не игнорируйте регулярные осмотры у врача. Кератоконус может прогрессировать, и своевременное выявление изменений поможет вам выбрать наиболее эффективное лечение и предотвратить ухудшение состояния.
СОВЕТ №4
Изучите информацию о хирургических методах, таких как кросс-линкинг или пересадка роговицы. Понимание этих процедур поможет вам лучше подготовиться к возможному лечению и обсудить все вопросы с врачом.