Что такое эритроциты?
Эритроциты — красные безъядерные кровяные клетки, составляющие около 25% всех клеток организма. Их основная функция — перенос дыхательных газов: кислорода и углекислого газа.
Врачи подчеркивают важность ранней диагностики талассемии, поскольку это заболевание может иметь серьезные последствия для здоровья. Основной причиной талассемии является генетическая мутация, которая приводит к нарушению синтеза гемоглобина. Симптомы могут варьироваться от легкой анемии до тяжелых форм, сопровождающихся усталостью, бледностью и увеличением селезенки. Специалисты рекомендуют проводить генетическое тестирование у людей с семейной историей заболевания, чтобы выявить носителей гена. Лечение талассемии включает регулярные переливания крови и применение препаратов железа для предотвращения его избытка в организме. В некоторых случаях может потребоваться трансплантация костного мозга. Врачи акцентируют внимание на необходимости комплексного подхода к лечению и поддержке пациентов, что позволяет значительно улучшить качество их жизни.

Образование эритроцитов
Образование эритроцитов, или эритропоэз, начинается с третьей недели эмбрионального развития и происходит в различных органах в зависимости от стадии.
Основные органы, участвующие в кроветворении:
- Печень. Первые участки кроветворения появляются на шестой неделе внутриутробного развития. До рождения печень является основным местом формирования клеток крови, после чего ее функция значительно снижается.
- Селезенка. Развитие селезенки начинается на пятой-шестой неделе беременности, но кроветворение активируется лишь на четвертом месяце. После рождения селезенка также теряет свою кроветворную функцию.
- Красный костный мозг (ККМ). Это специализированная ткань в губчатых костях (таких как таз, череп, позвонки и грудина) и длинных трубчатых костях (плеча, предплечья, бедра и голени). Эритропоэз в ККМ начинается с четвертого месяца беременности, и после рождения он становится единственным органом, отвечающим за кроветворение.
Эритроциты и другие клеточные элементы крови формируются из стволовых клеток, которые появляются на ранних этапах эмбрионального развития и могут превращаться в любые клетки крови в зависимости от потребностей организма.
Из стволовых клеток крови развиваются:
- Эритроциты — транспортируют газы.
- Тромбоциты — участвуют в остановке кровотечений.
- Лейкоциты — защищают от инфекций.
- Лимфоциты — регулируют защитные функции организма.
Стволовые клетки могут существовать неограниченное время, содержат ядро и органеллы, необходимые для жизнедеятельности и деления.
Процесс роста и развития эритроцитов контролируется эритропоэтином, который вырабатывается почками в ответ на гипоксию и активирует эритропоэз в красном костном мозге, что приводит к увеличению количества эритроцитов в крови.
В процессе дифференцировки стволовая клетка превращается в эритроцит, проходя через промежуточные формы (проэритробласт, эритробласт, нормобласт). Этот процесс занимает около трех дней, в течение которых клетка теряет ядро и органеллы, накапливая гемоглобин.
Конечным продуктом эритропоэза является ретикулоцит, который попадает в кровоток и в течение суток превращается в зрелый эритроцит.
Зрелый эритроцит имеет красный цвет благодаря гемоглобину и форму двояковогнутого диска. Средний диаметр эритроцита составляет 7,5 — 8,3 микрометра.
| Характеристика | Описание | Примечания |
|---|---|---|
| Причины талассемии | Генетические мутации в генах, кодирующих бета- или альфа-глобиновые цепи гемоглобина. Наследственное заболевание, передающееся по аутосомно-рецессивному типу. | Тип мутации определяет тяжесть заболевания. |
| Типы талассемии | Альфа-талассемия (дефицит альфа-глобиновых цепей) и бета-талассемия (дефицит бета-глобиновых цепей). Различаются по тяжести симптомов в зависимости от количества дефектных генов. | Существуют различные подтипы альфа- и бета-талассемии. |
| Симптомы талассемии (различаются по тяжести) | Бледность кожи и слизистых, слабость, утомляемость, задержка роста и развития, желтуха, увеличение селезенки и печени (спленомегалия и гепатомегалия), деформация костей лица (в тяжелых случаях), одышка, частые инфекции. | Симптомы могут проявляться уже в младенческом возрасте или позже. |
| Диагностика талассемии | Анализ крови (полный анализ крови, определение уровня гемоглобина, гемоглобинопатия), гемоглобиновый электрофорез, генетическое тестирование (ПЦР, секвенирование генов). | Пренатальная диагностика возможна. |
| Лечение талассемии | Регулярные переливания крови, хелатотерапия (удаление избытка железа из организма), трансплантация костного мозга (аллогенная трансплантация), генная терапия (находится на стадии развития). | Лечение направлено на облегчение симптомов и предотвращение осложнений. |
| Профилактика талассемии | Генетическое консультирование, пренатальная диагностика. | Важно для семей с высоким риском рождения ребенка с талассемией. |
Образование гемоглобина
Гемоглобин — белково-пигментный комплекс в эритроцитах, состоящий на 96% из белка глобина и на 4% из железа. В каждом эритроците содержится около 300 миллионов молекул гемоглобина (примерно 30 пикограмм). Каждая молекула состоит из четырех цепей: а1, а2, b1 и b2, формирование которых закладывается генетически.
Генетическая информация человека представлена 23 парами хромосом — структурами в клеточном ядре, состоящими из ДНК. Каждая хромосома включает множество генов, отвечающих за синтез определенных веществ.
Синтез а-цепей глобина регулируется четырьмя генами (по два от каждого родителя) в 16 паре хромосом. Синтез b-цепей контролируется двумя генами (по одному от каждого родителя) в 11 паре хромосом. Этот процесс происходит синхронно, обеспечивая строгое количество а- и b-цепей.
Сформированные цепи глобина соединяются в заданной последовательности, после чего к ним присоединяется железо (гем), что приводит к образованию полноценного гемоглобина. В разные периоды развития организма формируются различные комбинации глобиновых цепей, что позволяет выделять разные типы гемоглобина.
В зависимости от этапов развития выделяют:
- Эмбриональный гемоглобин (HbU). Присутствует в организме эмбриона с 3 по 10 неделю внутриутробного развития.
- Фетальный гемоглобин (HbF). Основной тип гемоглобина у плода, его количество снижается к моменту рождения до 20% от общего гемоглобина. У взрослых встречается в минимальных количествах.
- Взрослый гемоглобин (HbA). При рождении 80% гемоглобина представлено HbA, к 2-3 годам его доля достигает 98%.
- Малый компонент взрослого гемоглобина (HbA2). Составляет примерно 2% от общего гемоглобина у взрослого человека.
Талассемия — это наследственное заболевание крови, которое влияет на выработку гемоглобина. Многие люди, столкнувшиеся с этой проблемой, отмечают важность ранней диагностики. Симптомы могут варьироваться от легкой анемии до серьезных осложнений, таких как увеличение селезенки и задержка роста у детей. Причины заболевания связаны с генетическими мутациями, передающимися от родителей. Лечение включает регулярные переливания крови и применение препаратов, способствующих выведению из организма избыточного железа. Важно, чтобы пациенты находились под наблюдением специалистов, так как своевременная медицинская помощь может значительно улучшить качество жизни и предотвратить осложнения.

Разрушение эритроцитов
Зрелые эритроциты находятся в кровотоке около 120 дней. По истечении этого срока их способность использовать энергию ухудшается, что приводит к истощению запасов и изменению формы клетки — на поверхности появляются выступы.
Разрушение красных кровяных клеток происходит в селезенке. Здоровые эритроциты имеют гладкую и гибкую поверхность, что позволяет им проходить через капилляры селезенки диаметром 2-3 микрометра. «Старые» эритроциты теряют эластичность и не могут пройти через узкие сосуды, застревая в селезенке и разрушаясь макрофагами.
При разрушении эритроцитов в макрофагах происходит отделение железа от гемоглобина, которое транспортируется в костный мозг для синтеза новых клеток. Оставшийся гемоглобин преобразуется в билирубин — желтый пигмент.
Билирубин существует в двух формах: несвязанной и связанной. Несвязанная форма попадает в кровоток при разрушении эритроцитов. В печени билирубин захватывается клетками и связывается с глюкуроновой кислотой, образуя связанную форму, которая входит в состав желчи и выводится из организма.
Что такое талассемия?
Талассемия — это заболевание, вызванное нарушением производства одной или нескольких цепей глобина, что приводит к сбоям в формировании гемоглобина и функционировании эритроцитов.

Виды талассемий
Существует несколько типов талассемии, различающихся по нарушениям в синтезе глобиновых цепей, определяемым мутантным геном на хромосоме.
В зависимости от местоположения мутации выделяют:
- А-талассемии;
- B-талассемии;
- AB-талассемию.
А-талассемии
Эта форма связана с нарушением одного или нескольких генов в 16-й паре хромосом, отвечающих за синтез а-цепей глобина. b-цепи глобина производятся нормально, но недостаток а-цепей мешает формированию полноценного глобинового комплекса (две а-цепи и две b-цепи). В результате образуется гемоглобин, состоящий преимущественно из b-цепей, что снижает эффективность газообмена.
В зависимости от количества мутантных генов выделяют:
- Бессимптомное носительство. Один из четырех генов поврежден, остальные функционируют нормально, а-цепей достаточно для нормального гемоглобина. Клинические проявления отсутствуют, но есть риск рождения ребенка с талассемией, если второй родитель также носитель.
- Малая а-талассемия. Два гена повреждены, а-цепей образуется недостаточно, что ограничивает образование нормального гемоглобина. Клинические проявления слабо выражены, риск рождения ребенка с талассемией повышен.
- Гемоглобинопатия Н. Тяжелая форма, при которой повреждены три из четырех генов. А-цепей образуется очень мало, гемоглобин состоит в основном из b-цепей. Заболевание имеет тяжелое течение и может привести к летальному исходу без лечения.
- Внутриутробная водянка. Все гены, отвечающие за синтез а-цепей, повреждены. Плод может погибнуть в утробе или сразу после рождения.
B-талассемии
Эта группа заболеваний встречается чаще, чем а-талассемии. Дефектный ген находится в 11-й паре хромосом, что снижает количество синтезируемых b-глобиновых цепей.
Формируется нестабильный гемоглобиновый комплекс, состоящий исключительно из а-цепей, который быстро разрушается, что приводит к гибели клеток (эритробластов в красном костном мозге или эритроцитов в крови).
В зависимости от количества мутантных генов выделяют:
- Большую талассемию (анемию Кули). Тяжелая форма, при которой повреждены оба гена, отвечающих за синтез b-цепей.
- Промежуточную талассемию. Мутация одного или обоих генов, но b-глобиновых цепей достаточно для синтеза нормального гемоглобина. Клинические проявления менее выражены.
- Малую b-талассемию. Мутация одного гена, что приводит к незначительному снижению b-цепей. Заболевание протекает без клинических проявлений.
AB-талассемия
Редкая форма, при которой нарушается синтез как а-, так и b-цепей глобина. В эритроцитах не образуется гемоглобин, что делает их неспособными переносить кислород. Эта форма несовместима с жизнью и приводит к внутриутробной гибели плода.
Изменения в организме при талассемии
Независимо от типа талассемии, патологические изменения в организме имеют много общего.
Патологические изменения при талассемии:
- Нарушение образования эритроцитов. Из-за недостатка нормального гемоглобина формируются мелкие эритроциты (менее 7 микрометров в диаметре). Глобиновые цепи в их центре не участвуют в транспортировке кислорода.
- Увеличенное разрушение эритроцитов. Избыточное образование свободных глобиновых цепей (α-цепей при β-талассемии и β-цепей при α-талассемии) приводит к их внутриклеточной агрегации. Образовавшиеся комплексы прилипают к внутренней поверхности эритроцитов, вызывая деформацию клеток и преждевременное разрушение (в сосудистом русле или в селезенке).
- Повышение продукции эритропоэтина почками. Эта компенсаторная реакция направлена на устранение гипоксии, возникающей из-за уменьшения нормальных эритроцитов в крови. Эритропоэтин стимулирует разрастание костномозговой ткани в губчатых и трубчатых костях (что приводит к их деформации) и образование экстрамедуллярных очагов кроветворения в печени и селезенке.
- Избыточное накопление железа. В норме железо связывается с трансферрином — белком, который транспортирует его ко всем органам. Основным органом хранения железа является печень. В клетках печени содержится ферритин, который связывает токсичное свободное железо и хранит его в безопасной форме. Синтез ферритина регулируется уровнем железа: чем больше железа, тем больше ферритина вырабатывается.
Эти механизмы предотвращают увеличение концентрации свободного железа в крови и органах. Однако при талассемии скорость всасывания железа из кишечника возрастает, что усугубляется поступлением железа при переливаниях крови. В результате происходит перенасыщение трансферрина и ферритина железом, что приводит к накоплению токсичного свободного железа, повреждающего клеточные мембраны и вызывающего их гибель.
Причины талассемии
Талассемия — генетическое заболевание, передающееся по аутосомно-рецессивному типу. Оно проявляется у ребенка только при унаследовании мутантных генов от обоих родителей. Если ребенок унаследует лишь один мутантный ген, он станет носителем заболевания, что может не проявляться клинически, но вероятность передачи талассемии потомству составляет 25–50%.
Несмотря на исследования, точные причины заболевания не установлены. Выделяются некоторые внешние факторы, способствующие повреждению генетического материала, но они не специфичны и могут вызывать мутации в различных генах.
К факторам, способствующим генетическим мутациям, относятся:
- Ионизирующая радиация. Поток радиоактивных частиц, наносящий вред генетическому аппарату клеток. Важны как общий радиационный фон (например, в зонах ядерных взрывов), так и периодическое воздействие (например, при рентгенологических обследованиях).
- Химические мутагены. Вещества, влияющие на генетический аппарат клеток и способствующие мутациям. Множество мутагенов выделяется в промышленности (например, при добыче нефти) и в повседневной жизни (например, бензол в бензине).
- Лекарственные препараты. Противоопухолевые и некоторые другие медикаменты (например, колхицин) обладают мутагенным потенциалом, что увеличивает риск генетических мутаций.
- Вирусные инфекции. Некоторые вирусы (например, кори, герпеса, гриппа) могут изменять генетический аппарат клеток, что приводит к повреждению генетического материала.
- Курение. Табачный дым содержит химические соединения (бензол, фенол) с мутагенной активностью, вызывающие мутации как у курящих, так и у окружающих.
- Алкогольные напитки. Этиловый спирт снижает устойчивость клеток к мутагенам и может угнетать защитные функции организма, увеличивая риск генетических мутаций.
Симптомы талассемии
Талассемия — наследственное заболевание, симптомы которого могут проявляться сразу после рождения или в первые недели жизни. Клинические проявления схожи для всех форм, но степень выраженности зависит от тяжести нарушений в образовании гемоглобина.
Ключевые проявления талассемии:
- нарушение образования эритроцитов;
- избыточная активность кроветворения в красном костном мозге;
- накопление избытка железа в организме;
- повышенное разрушение эритроцитов.
Симптомы нарушения образования эритроцитов
В результате нарушения синтеза гемоглобина в эритроцитах они теряют способность транспортировать кислород к тканям. Часть эритроцитов разрушается еще до выхода из костного мозга (на стадии эритробласта), что снижает их количество в крови и приводит к хронической анемии, характеризующейся недостатком эритроцитов и гемоглобина.
Ключевые симптомы нарушенного образования эритроцитов:
- Бледность кожи. Эритроциты с гемоглобином придают коже розоватый оттенок. При их недостатке кожа становится бледной, сухой и теряет эластичность.
- Слабость и утомляемость. Эти симптомы возникают из-за дефицита кислорода. Наблюдаются вялость, апатия и малоподвижный образ жизни.
- Проблемы с концентрацией. Недостаток кислорода в мозге нарушает его функции. Дети с талассемией могут говорить позже сверстников, отставать в умственном развитии и испытывать трудности в учебе.
- Замедленный рост. Рост тканей зависит от поступления кислорода. Его нехватка нарушает клеточное деление, замедляя рост и работу органов. У детей с талассемией часто наблюдается низкий рост, маленькая масса тела и снижение аппетита.
- Непереносимость физических нагрузок. Для сокращения мышц необходим кислород. Его дефицит быстро приводит к истощению мышц, проявляющемуся в слабости и снижении активности. При физической активности отмечается быстрая утомляемость, нехватка воздуха и учащенное сердцебиение. Эти симптомы ослабевают после отдыха, но возвращаются при возобновлении активности.
- Язвы на коже. Этот симптом характерен для тяжелых форм заболевания с дефицитом эритроцитов и гемоглобина. Нарушение доставки кислорода приводит к дистрофическим изменениям в органах и тканях. Язвы чаще образуются на ногах и руках, так как эти участки получают меньше кислорода, что нарушает питание кожи. Пораженные участки становятся чувствительными к травмам и инфекциям, что может приводить к трофическим язвам.
- Увеличение печени и селезенки. При нехватке кислорода активируются компенсаторные механизмы, включая образование очагов кроветворения вне костного мозга – в печени и селезенке. Эти органы увеличиваются и становятся плотнее. Дети могут жаловаться на тяжесть и болезненность в правом подреберье, а также на нарушения пищеварения.
Симптомы избыточного кроветворения в красном костном мозге
Нехватка кислорода увеличивает выработку эритропоэтина почками, что стимулирует образование эритроцитов в костном мозге и приводит к его гиперплазии. При талассемии гиперплазия становится настолько выраженной, что деформирует кости.
Деформация костей при талассемии проявляется:
- увеличением размеров черепа (голова становится непропорционально большой);
- уплощением переносицы;
- сужением глазных щелей (из-за чрезмерного роста костей лицевого скелета);
- увеличением верхней челюсти и выступанием верхних зубов (так называемое «лицо бурундука»);
- утолщением позвонков;
- расширением длинных трубчатых костей (что нарушает их структуру и увеличивает риск переломов).
Несмотря на увеличение кроветворных клеток и появление экстрамедуллярных очагов, эти компенсаторные механизмы малопродуктивны, так как образующиеся эритроциты содержат дефектный гемоглобин и не выполняют свои функции должным образом.
Симптомы избытка железа в организме
Избыточное накопление железа в организме может происходить из-за повышенного всасывания в кишечнике или частых переливаний крови при лечении талассемии. Это приводит к повышению уровня свободного железа в крови и его отложению в тканях.
Серьезные последствия избытка железа:
- Поражение гипофиза. Избыточное железо в гипофизе нарушает его функции, что может замедлить рост, вызвать проблемы с физическим и умственным развитием и нарушения полового созревания.
- Поражение сердца. Железо накапливается в сердечной мышце, разрушая клетки и заменяясь рубцовой тканью. Это нарушает работу сердца, что может привести к аритмиям, сердечной недостаточности и инфаркту миокарда.
- Поражение печени. Разрушение клеток печени и образование рубцовой ткани нарушают ее функции, что проявляется отсутствием аппетита, проблемами с пищеварением, снижением веса, частыми инфекциями и повышенной склонностью к кровоточивости. Без лечения может развиться цирроз или рак печени.
- Поражение почек. Накопление железа в почках нарушает их способность образовывать и выделять мочу, что приводит к задержке воды и токсинов. Тяжелым последствием является почечная недостаточность, требующая гемодиализа.
- Поражение кожи. Накопление железа в глубоких слоях кожи вызывает изменение цвета и появление темно-бронзовых пятен.
- Поражение легких. Это состояние нарушает дыхательную функцию легких, усугубляя нехватку кислорода в организме.
Симптомы усиленного разрушения эритроцитов
Разрушение эритроцитов при талассемии происходит в костном мозге, селезенке и кровеносных сосудах, что особенно характерно для β-талассемии. Эти процессы приводят к выделению продуктов распада эритроцитов в кровь и вызывают клинические проявления.
Усиленный распад эритроцитов усугубляет недостаток кислорода в тканях из-за нарушений в образовании гемоглобина.
Основные проявления распада эритроцитов:
- желтушность кожи;
- уратовый диатез;
- увеличение селезенки.
Желтушность кожи
При разрушении эритроцитов гемоглобин превращается в билирубин, который выводится с желчью. При талассемии количество разрушаемых эритроцитов и билирубина настолько велико, что печень не успевает его выводить, что приводит к повышению уровня билирубина в крови (несвязанная форма). Избыток билирубина может способствовать образованию камней в желчном пузыре.
Билирубин накапливается в коже и слизистых оболочках, придавая им желтоватый оттенок. Желтуха чаще наблюдается при тяжелых формах заболевания и является неблагоприятным признаком.
Увеличение селезенки (спленомегалия)
Селезенка удаляет старые и поврежденные клетки крови. При талассемии большинство эритроцитов, образующихся в костном мозге, имеют меньший размер и деформированную поверхность, не проходя через капилляры селезенки. Это приводит к их задержке и накоплению, вызывая увеличение органа.
При длительной спленомегалии в селезенке задерживаются не только деформированные, но и нормальные клетки крови (тромбоциты и лейкоциты), что приводит к гиперспленизму — разрушению нормальных клеток крови в увеличенной селезенке.
Уратовый диатез
При разрушении клеток крови выделяется пурин, компонент нуклеиновых кислот, который в печени преобразуется в мочевую кислоту.
Повышение уровня мочевой кислоты и ее солей (уратов) может приводить к образованию кристаллов, оседающих в тканях и вызывающих повреждение.
Симптомы накопления мочевой кислоты и ее солей:
- Повреждение суставов. Отложение солей мочевой кислоты на суставных поверхностях приводит к деформации и болям при движении. При длительном течении заболевания может развиваться деформация суставных хрящей и ограничение подвижности.
- Поражение почек. Ураты накапливаются в почечной ткани, что может привести к ее разрушению и почечной недостаточности.
- Образование уратных камней. Кристаллы солей мочевой кислоты могут образовывать камни в почках или мочевом пузыре, что проявляется болями в поясничной области, затруднением и болезненностью мочеиспускания, а также предрасположенностью к инфекциям мочеполовых органов.
Диагностика талассемии
Диагностикой и терапией талассемии занимается врач-гематолог, который при необходимости привлекает специалистов из других областей медицины.
Основные методы диагностики талассемии:
- общий анализ крови;
- биохимический анализ крови;
- дополнительные лабораторные исследования;
- рентгенография;
- ультразвуковое исследование;
- пункция костного мозга;
- полимеразная цепная реакция (ПЦР).
Общий анализ крови
Самый эффективный и безопасный способ выявления изменений в клеточном составе периферической крови.
Процесс забора крови
Кровь берут утром натощак. Забор осуществляет медицинская сестра. Для предотвращения инфицирования кожу на кончике пальца (чаще на безымянном пальце левой руки) обрабатывают ватным тампоном с 70% спиртом. Затем специальной одноразовой иглой делают прокол на глубину 2-4 миллиметра. Первая капля удаляется, после чего забирается несколько миллилитров крови.
Лабораторное исследование крови
Часть собранной крови помещается на предметное стекло и окрашивается специальным красителем для исследования под микроскопом. Определяются количество эритроцитов и других клеток крови, их форма, размеры и окраска.
Другой метод анализа — использование гематологического анализатора, который автоматически подсчитывает клеточные элементы крови. Этот способ обеспечивает более точное количество клеток, но не дает информации о их форме и структуре.
Изменения в общем анализе крови при талассемии
| Показатель | Что обозначает | Норма | Изменения при талассемии |
| Форма эритроцитов | При талассемии «избыточные» цепи глобина не участвуют в синтезе гемоглобина и накапливаются в центре клетки, что при микроскопическом исследовании придает эритроциту вид мишени. | Эритроциты однородные, круглые и одинакового размера. | Эритроциты овальной или округлой формы, мишеневидные. |
| Размер эритроцитов | Из-за нарушения образования гемоглобина развивается микроцитоз, характеризующийся образованием мелких эритроцитов. | 7,5 – 8,3 мкм. | 3 – 6 мкм. |
| Средний объем эритроцита (MCV) | Рассчитывается гематологическим анализатором путем деления суммы объемов всех клеточных элементов на количество эритроцитов. У детей и пожилых людей может быть немного повышен. | 75 – 100 кубических микрометров (мкм3). | Менее 70 мкм3. |
| Количество эритроцитов | При талассемии образуется много мелких эритроцитов, большинство из которых быстро разрушаются в селезенке, что снижает общее число клеток в крови. | Мужчины (М): 4,0 – 5,0 х 10^12/л. | Менее 4,0 х 10^12/л. |
| Женщины (Ж): 3,5 – 4,7 х 10^12/л. | Менее 3,5 х 10^12/л. | ||
| Общее количество гемоглобина | При талассемии синтез гемоглобина нарушен в зависимости от формы заболевания, что приводит к снижению его общего количества в крови. | М: 130 – 170 г/л. | Может быть нормальным или сниженным, вплоть до 10 г/л. |
| Ж: 120 – 150 г/л. | |||
| Средняя концентрация гемоглобина в эритроцитах (MCHC) | Рассчитывается гематологическим анализатором и предоставляет данные о содержании гемоглобина в эритроцитах. | 320 – 360 г/л. | Менее 300 г/л. |
| Количество тромбоцитов | При длительном течении заболевания может развиваться гиперспленизм, что снижает количество всех клеток крови, включая тромбоциты. | 180 – 320 х 10^9/л. | Нормальное или сниженное. |
| Количество лейкоцитов | При талассемии наблюдается предрасположенность к инфекциям, что проявляется повышением уровня лейкоцитов. Однако при гиперспленизме их количество может снижаться. | 4,0 – 9,0 х 10^9/л. | Варьируется в зависимости от тяжести талассемии и состояния пациента. |
| Количество ретикулоцитов | Талассемия характеризуется активным кроветворением в костном мозге, что приводит к выделению большого количества молодых форм эритроцитов. | М: 0,24 – 1,7%. | 2,5 – 4% и более. |
| Ж: 0,12 – 2,05%. | 3 – 5% и более. | ||
| Гематокрит | Этот показатель отражает отношение общего объема клеточных элементов крови к объему плазмы. Снижение количества и размеров эритроцитов при талассемии влияет на значение гематокрита. | М: 42 – 50%. | Менее 32%. |
| Ж: 38 – 47%. | Менее 38%. | ||
| Цветовой показатель | Отражает содержание гемоглобина в эритроцитах. При талассемии глобиновые цепи сосредоточены в центре эритроцитов, а количество нормального гемоглобина снижено. | 0,85 – 1,05. | 0,5 и ниже. |
| Скорость оседания эритроцитов (СОЭ) | Эритроциты находятся в «подвешенном» состоянии в плазме. При добавлении антикоагулянта кровь разделяется на два слоя: эритроциты оседают на дно, а плазма остается на поверхности. СОЭ определяется отрицательными зарядами на мембранах эритроцитов. При талассемии снижение количества и размеров эритроцитов приводит к увеличению СОЭ. | М: 3 – 10 мм/час. | Более 10 мм/час. |
| Ж: 5 – 15 мм/час. | Более 15 мм/час. |
Биохимический анализ крови
Данное исследование выявляет наличие и концентрацию веществ в крови. Понятие «биохимический анализ крови» охватывает множество показателей, оценка которых одновременно нецелесообразна. В зависимости от заболевания выбираются лишь некоторые параметры, изменения в которых могут подтвердить или опровергнуть диагноз, а также предоставить врачу информацию о работе внутренних органов и состоянии обмена веществ.
За 24 часа до забора крови следует исключить:
- интенсивные физические нагрузки;
- употребление жирной пищи;
- прием некоторых лекарств (по возможности);
- алкоголь и наркотики;
- курение.
Процесс забора крови
Забор крови для анализа выполняет медицинская сестра. Обычно кровь берут из вены в области локтя, но при ожирении могут использовать вену на тыльной стороне кисти.
Перед процедурой руку пациента перевязывают резиновым жгутом в области плеча, чтобы вены стали более заметными.
После обработки места укола спиртовым тампоном медсестра вводит иглу в вену, к которой прикреплен пустой шприц. Игла вводится по направлению к телу пациента, что помогает избежать тромбообразования.
Во время введения иглы медсестра аккуратно оттягивает поршень шприца. Как только игла попадает в вену (это подтверждается появлением крови темно-вишневого цвета в шприце), жгут снимается, и в шприц набирается несколько миллилитров крови. Затем к месту укола прикладывается ватный шарик со спиртом, и игла извлекается. Кровь помещается в пробирку и отправляется в лабораторию. Пациента просят подождать 15-20 минут, чтобы избежать возможных осложнений (головокружения, потери сознания).
Биохимические показатели, определяемые при талассемии
| Показатель | Что обозначает | Норма | Изменения при талассемии |
| Уровень билирубина (общая фракция) | Общее количество билирубина в крови, сумма несвязанной и связанной форм. Увеличивается при распаде эритроцитов или заболеваниях печени и желчевыводящих путей. | 0,5 – 20,5 мкмоль/л. | Обычно повышен, может оставаться в пределах нормы. |
| Несвязанный билирубин | Увеличивается при разрушении эритроцитов в селезенке и сосудистом русле, а также их предшественников в красном костном мозге. | 4,5 – 17,1 мкмоль/л. | Всегда повышен, может достигать нескольких сотен микромоль на литр крови. |
| Уровень сывороточного железа | При талассемии уровень железа повышается из-за усиленного всасывания в кишечнике и переливания донорской крови. | М: 17,9 – 22,5 мкмоль/л. | Повышен при тяжелых формах заболевания, особенно в сочетании с увеличением селезенки и печени. |
| Ж: 14,3 – 17,9 мкмоль/л. | |||
| Уровень аланинаминотрансферазы (АлАТ) и аспартатаминотрансферазы (АсАТ) | Эти ферменты находятся в клетках печени. Увеличение их уровня в крови указывает на разрушение гепатоцитов и выброс ферментов в кровь. | М: до 41 Ед/л. | При длительном течении заболевания может увеличиваться в десятки раз. |
| Ж: до 31 Ед/л. | |||
| Уровень мочевой кислоты | Повышение этого показателя свидетельствует о распаде клеток крови в селезенке. | 2,5 – 8,3 ммоль/л. | Может значительно увеличиваться, особенно при гиперспленизме. |
Дополнительные лабораторные исследования
Помимо общего и биохимического анализа крови, существуют и другие лабораторные исследования для оценки степени талассемии и выявления нарушений в кроветворении.
В диагностике талассемии используются:
- определение общей железосвязывающей способности плазмы;
- измерение уровня ферритина в сыворотке крови;
- анализ концентрации эритропоэтина.
Определение общей железосвязывающей способности плазмы (ОЖСС)
Метод основан на способности трансферрина связывать и переносить железо. В норме часть активных центров этого белка занята железом, остальные остаются свободными. При увеличении свободного железа оно связывается с активными центрами трансферрина, превращаясь в безопасную форму.
ОЖСС показывает количество свободных активных центров трансферрина в крови. Для анализа берется венозная кровь. В пробирку добавляется известное количество свободного железа, часть связывается с трансферрином, оставшееся удаляется. С помощью приборов измеряется количество оставшегося железа, что позволяет оценить ОЖСС.
Нормальные значения ОЖСС составляют 45–77 мкмоль/л. При талассемии уровень свободного железа значительно превышает норму, все активные центры трансферрина заняты, что снижает ОЖСС.
Определение концентрации ферритина в сыворотке крови
Уровень ферритина в плазме зависит от количества свободного железа: при его увеличении возрастает и концентрация ферритина.
Существует множество методов для определения уровня ферритина, наиболее распространенный — радиоиммунный анализ. Кровь берется из вены, утром и натощак.
Метод заключается в фиксации антитела на твердом носителе, которое связывается с ферритином. Затем добавляется образец крови, ферритин связывается с антителом. Далее добавляются антитела с радиоактивной меткой (чаще всего йод). Свободные антитела связываются с ферритином, и при удалении раствора они остаются на носителе.
Завершающий этап — исследование в гамма-счетчике, что позволяет определить количество радиоактивного йода на антителах, связанных с ферритином. На основании этих данных оценивается концентрация ферритина в крови.
Нормальные значения ферритина в сыворотке крови:
- у мужчин – 20–250 мкг/л;
- у женщин – 10–125 мкг/л.
При талассемии уровень железа повышен, и концентрация ферритина может увеличиваться в десятки или сотни раз.
Определение уровня эритропоэтина
Метод включает измерение количества эритропоэтина в плазме крови. Используется радиоиммунный анализ, аналогичный предыдущему, но вместо антител к ферритину применяются антитела к эритропоэтину.
Нормальный уровень эритропоэтина составляет 10–30 мМЕ/мл. При талассемии этот показатель значительно повышается из-за избыточной продукции эритропоэтина почками.
Рентгенологическое исследование
Простой метод диагностики позволяет получить теневое изображение костей и внутренних органов. Он основан на способности рентгеновских лучей проходить через ткани и частично поглощаться ими. На специальной пленке формируются теневые проекции органов.
Разные органы и ткани поглощают рентгеновские лучи с различной интенсивностью, что влияет на четкость их изображений. Костная ткань поглощает рентгеновские лучи лучше всего, поэтому на снимках она выглядит светлее. Воздух почти не поглощает рентгеновские лучи и отображается как темные участки.
При рентгенологическом обследовании пациентов с талассемией можно обнаружить:
- Деформацию костей черепа. Расширение и снижение плотности на рентгенограмме связано с увеличением костномозгового вещества и уменьшением объема костной ткани.
- Деформацию длинных трубчатых костей. Проявляется в снижении плотности, утолщении и искривлении.
- Увеличение размеров селезенки и печени.
Несмотря на широкое применение, метод имеет риски. Рентгеновские лучи относятся к ионизирующей радиации и могут повреждать генетический материал клеток, что приводит к мутациям. Наиболее серьезным осложнением является риск рака, поэтому исследование должно быть обосновано.
Противопоказаниями к рентгенологическому исследованию являются:
- ранний детский возраст;
- опухолевые процессы в организме;
- металлические имплантаты в области исследования.
Ультразвуковое исследование
Этот метод безопасен и позволяет быстро определить размеры и форму внутренних органов.
Метод основан на способности ультразвуковых волн (с частотой выше 20 000 герц) проходить через ткани и частично отражаться от них. Степень отражения максимальна на границе двух сред (например, между воздухом и жидкостью, тканями органа и костью). Это позволяет получить изображение внутренних тканей и органов, а также изучить их структуру и плотность.
Современные УЗИ-аппараты компактны и просты в использовании, что позволяет проводить исследование в кабинете врача. Пациент располагается на кушетке и открывает исследуемую область. На кожу наносится специальный гель, заполняющий микротрещины, чтобы избежать помех. Затем к коже прикладывается датчик, излучающий ультразвук.
Отраженные ультразвуковые волны фиксируются приемником, и после обработки на компьютере на экране появляется изображение исследуемого органа или области.
При диагностике талассемии выполняются:
- УЗИ печени. Печень увеличена, имеет повышенную плотность, неоднородную консистенцию и неровные края. Могут наблюдаться плотные участки, указывающие на разрастание рубцовой ткани.
- УЗИ селезенки. Селезенка значительно увеличена, имеет неоднородную консистенцию и повышенную плотность, переполнена кровью.
- УЗИ почек и мочевого пузыря. Метод позволяет выявить наличие камней, образующихся из-за повышенного выделения мочевой кислоты.
Пункция костного мозга
Этот метод позволяет глубоко проанализировать клеточный состав костного мозга, что помогает оценить процессы кроветворения.
Забор материала проводится в стерильных условиях с использованием специальных инструментов. Чаще всего костный мозг извлекается из грудины, но возможна пункция и из других плоских костей, таких как кости таза и позвонки.
После обработки области пункции 70% спиртовым раствором, шприцом с иглой прокалывают надкостницу и верхнюю часть кости. Игла вводится на глубину 1–1,5 см, после чего забирается 0,5–1 мл костномозгового вещества. Игла удаляется, а место пункции закрывается стерильным пластырем. Полученный образец направляется в лабораторию для окраски специальными красителями и микроскопического исследования.
При анализе пунктата костного мозга у пациентов с талассемией наблюдается значительное увеличение клеток, в основном предшественников эритроцитов. Эти клетки имеют характерную структуру и размер — маленькие светлые клетки с концентрацией гемоглобина в центре.
Полимеразная цепная реакция
С помощью данного метода можно обнаружить мутантный ген и хромосому, на которой он находится, что позволяет с точностью до 99,9% подтвердить или опровергнуть диагноз талассемии.
Метод заключается в создании множества копий конкретного гена и его анализе. Для исследования требуется небольшое количество биологического материала, содержащего клетки (например, кровь, слюна, моча). Исходный материал помещается в пробирку, к которой добавляется набор ферментов и реактивов, активирующих удвоение определенного гена на конкретной хромосоме, если этот ген присутствует в клеточном геноме.
Чтобы получить копии гена, отвечающего за синтез а-цепи глобина, он должен находиться в 16-й хромосоме и не иметь повреждений. В этом случае специальные вещества распознают ген, связываются с ним и копируют, после чего процесс повторяется. Если ген отсутствует в хромосоме (как при а-талассемии), реакции не происходят.
По аналогичному принципу определяется наличие или отсутствие всех генов, отвечающих за синтез различных цепей глобина. Это позволяет установить тип талассемии и оценить вероятность передачи заболевания потомству.
Устранение осложнений талассемии
На текущем этапе медицины нет препарата, который полностью излечивает от этого заболевания. Перспективным направлением является трансплантация стволовых кроветворных клеток (пересадка костного мозга), но она сопряжена с множеством сложностей и не всегда возможна. Поэтому основная цель лечения — облегчение симптомов и предотвращение осложнений.
Легкие формы талассемии обычно не требуют специального лечения. Пациентам с такой формой рекомендуется проходить профилактическое обследование с общим анализом крови каждые шесть месяцев. В случае более тяжелых форм терапию следует начинать как можно раньше, так как нехватка кислорода может привести к необратимым изменениям в работе органов.
Ключевые направления в лечении талассемии:
- увеличение уровня эритроцитов и гемоглобина в крови;
- устранение избытка железа;
- снижение уровня уратов;
- хирургическое удаление селезенки;
- трансплантация костного мозга.
Повышение уровня эритроцитов и гемоглобина в крови
При тяжелых формах талассемии уровень гемоглобина может снижаться с первых дней жизни, что требует немедленного начала терапии.
Наиболее эффективный метод увеличения эритроцитов и гемоглобина — переливание донорской крови. Оптимальный уровень гемоглобина составляет 100–120 г/л.
Показания для переливания крови:
- подтвержденный диагноз талассемии;
- уровень гемоглобина ниже 70 г/л;
- замедленный рост;
- деформации черепных костей;
- очаги экстрамедуллярного кроветворения.
Переливание крови может вызвать побочные эффекты. Чем чаще проводится процедура, тем выше риск осложнений.
Возможные побочные эффекты:
- повышение температуры;
- аллергические реакции;
- разрушение эритроцитов при несовместимой крови;
- инфицирование реципиента.
Методы повышения уровня эритроцитов и гемоглобина
| Название методики | Механизм действия | Способ применения | Оценка эффективности лечения |
| Переливание цельной донорской крови | Донорская кровь содержит все компоненты крови. Эффекты: * улучшение кислородной доставки; * снижение выработки эритропоэтина; * замедление кроветворения в красном костном мозге. | Используется редко из-за возможных побочных эффектов. Основное показание — гиперспленизм. Переливание 1–3 раза в месяц, до 500 мл за раз. | Критерии эффективности: * уровень гемоглобина выше 100 г/л; * исчезновение бледности; * нормализация работы органов; * восстановление роста и развития; * улучшение выносливости и концентрации. |
| Переливание эритроцитарной массы | Пациенту вводят очищенные эритроциты. Эффекты аналогичны переливанию цельной крови, но с меньшими осложнениями. | В зависимости от уровня гемоглобина, переливают 1–4 раза в месяц. Лечение — пожизненное. | Критерии эффективности аналогичны переливанию цельной крови. |
Устранение переизбытка железа в организме
Лечение избытка железа в организме следует начинать с переливания крови, чтобы предотвратить накопление железа в тканях. В противном случае выведение излишков может затянуться, а повреждения органов усугубятся.
Медикаментозное лечение избытка железа в организме
| Название препарата | Механизм действия | Способ применения и дозы | Эффективность лечения |
| Десферал (Дефероксамин) | Связывает свободное железо и железо в ферритине и трансферрине. Образующиеся комплексы безопасно выводятся из организма. | Рекомендуется при уровне ферритина выше 1000 мкг/л. Вводится внутривенно, капельно, в дозе 20–40 мг/кг/день, минимум 5 дней в неделю. Лечение может быть пожизненным. | Эффективность оценивается по следующим критериям: * уровень ферритина менее 250 г/л; * нормализация цвета кожи и слизистых; * восстановление функции внутренних органов (процесс может быть медленным и не всегда полным). |
| Эксиджад | Аналогичен десфералу, но более избирательно связывает железо, не затрагивая обмен других микроэлементов. | Принимается внутрь, 1 раз в день (желательно в одно и то же время), за 30 минут до еды. Начальная доза – 10 мг/кг, при необходимости до 30 мг/кг. Минимальная продолжительность – 1 год. | Критерии оценки эффективности аналогичны десфералу. |
| Витамин С | Способствует выведению железа. | Принимается внутрь, 2–3 раза в день. Рекомендуемая доза – 1–3 мг/кг/сутки. Не рекомендуется одновременно с десфералом. | Критерии эффективности аналогичны десфералу. |
Снижение уратового диатеза
Для снижения уровня мочевой кислоты и её солей в крови назначаются препараты, которые уменьшают её образование или способствуют более быстрому выведению из организма.
Лечение уратового диатеза медикаментами
| Название препарата | Механизм действия | Способ применения и дозировка | Оценка эффективности терапии |
| Аллопуринол | Препарат для лечения подагры, снижающий уровень уратов в крови. Основные эффекты: * уменьшение образования мочевой кислоты; * увеличение её выделения через почки. | Принимается внутрь трижды в день после еды. Начальная доза 70 – 130 мг, при необходимости до 200 мг. Лечение длительное. | Критерии эффективности: * уровень мочевой кислоты ниже 8,3 ммоль/л; * исчезновение болей в суставах; * нормализация работы почек. |
| Бенемид | Урикозурический препарат, увеличивающий выделение мочевой кислоты с мочой и объём выделяемой мочи, что предотвращает образование камней в почках и мочевом пузыре. | Принимается внутрь после еды. Начальная доза 0,5 г в сутки, постепенно увеличивается до нормализации уровня мочевой кислоты (максимум 3 г в сутки). Назначается на пожизненный срок. | Критерии эффективности: * уровень мочевой кислоты ниже 8,3 ммоль/л; * исчезновение симптомов уратового диатеза; * увеличение концентрации мочевой кислоты в моче (почти в 2 раза). |
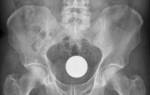
Хирургическое удаление селезенки
При тяжелых формах талассемии селезенка может значительно увеличиваться, что приводит к осложнениям. В таких случаях может быть рекомендовано хирургическое удаление органа (спленэктомия), что помогает уменьшить симптомы заболевания.
Показания для удаления селезенки при талассемии:
- Гиперспленизм.
- Значительное разрушение эритроцитов в селезенке, требующее частых переливаний.
- Увеличение уровня мочевой кислоты в крови, не поддающееся медикаментозному лечению.
- Ярко выраженная желтуха из-за высокого уровня билирубина.
Перед операцией выполняется общий анализ крови и оценивается свертываемость. При необходимости корректируются уровни гемоглобина, тромбоцитов и лейкоцитов, а также переливаются факторы свертывания.
Операция проводится под общим наркозом. Обычно используется лапаротомический доступ: делается разрез в области живота, сосуды селезенки перевязываются и перерезаются, после чего орган удаляется. Место разреза зашивается стерильными нитками, накладывается стерильная повязка, которую следует менять ежедневно. После операции рекомендуется избегать физических нагрузок в течение месяца.
Пересадка костного мозга
На данный момент это единственный способ полного излечения талассемии. Метод заключается в уничтожении костного мозга пациента и введении донорского костного мозга в освободившиеся полости. Если процедура пройдет успешно и донорский костный мозг приживется, это обеспечит нормальный синтез глобиновых цепей, устраняя основную причину талассемии.
Процесс пересадки костного мозга включает несколько ключевых этапов:
- Поиск донора. Это важный и сложный этап, так как костный мозг донора должен максимально соответствовать костному мозгу реципиента. Рекомендуется, чтобы донор и реципиент не были близкими родственниками. В случае отсутствия других вариантов перед пересадкой проводится генетическое тестирование (ПЦР) для выявления малых форм талассемии, которые не проявляются клинически.
- Подготовка донора и забор костного мозга. После тестов на совместимость донор поступает в больницу. В стерильной операционной под общим наркозом специальной иглой забирается необходимый объем костного мозга из таза и бедренных костей. Максимальный объем не должен превышать 2000 мл. На следующий день донор может быть выписан.
- Подготовка реципиента. Для успешного приживления донорского костного мозга необходимо уничтожить собственный костный мозг реципиента. В течение нескольких дней перед пересадкой реципиент получает высокие дозы цитостатических препаратов (бусульфан, циклофосфан), что приводит к гибели всех кроветворных клеток организма (включая экстрамедуллярные очаги в селезенке и печени). В некоторых случаях также может применяться радиационное облучение.
- Введение костного мозга реципиенту. Процесс введения костного мозга осуществляется через катетер, установленный в центральную вену реципиента (чаще всего подключичную). Процедура проста и схожа с обычным переливанием крови.
- Наблюдение за реципиентом. В первые 3-4 недели пациенту требуются регулярные переливания всех компонентов крови и прием антибиотиков, так как химиотерапия ослабила защитные функции организма. Если костный мозг приживется, через несколько месяцев уровень гемоглобина и клеточных элементов в крови начнет повышаться. После нормализации лабораторных показателей пациент может быть выписан из больницы (в среднем через 6-8 недель после пересадки). В течение первого года необходим ежемесячный контроль показателей крови, затем общий анализ следует сдавать раз в полгода.
Вопрос-ответ
Как понять, что у человека талассемия?
При талассемии наблюдаются характерные изменения в клиническом анализе крови. Резко снижены количество эритроцитов, уровень гемоглобина (при тяжелых формах — иногда до 20-30 г/л) и цветовой показатель. Эритроциты крови уменьшенного размера, зачастую необычного вида — так называемые «мишеневидные».
Какова причина талассемии?
Талассемия является результатом несбалансированного синтеза гемоглобина, вызванного снижением синтеза по крайней мере одной полипептидной цепи глобина (бета, альфа, гамма, дельта).
Как отличить талассемию от анемии?
Определить характер анемии можно по общему анализу крови. MCV (средний объем эритроцитов) в норме от 77 до 95. При талассемии MCV снижается до 65–77.
Что применяют для лечения талассемии?
В лечении талассемии применяются гемотрансфузии, терапия десфералом, спленэктомия, трансплантация костного мозга.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах. Если вы заметили у себя или у близких признаки анемии, такие как усталость, бледность или одышка, не откладывайте визит к врачу. Ранняя диагностика талассемии может значительно улучшить качество жизни и снизить риск осложнений.
СОВЕТ №2
Проведите генетическое тестирование, если в вашей семье есть случаи талассемии. Если у вас есть наследственная предрасположенность, это поможет определить риск заболевания у вас или ваших детей и принять меры заранее.
СОВЕТ №3
Следите за своим питанием. Люди с талассемией могут иметь специфические потребности в питательных веществах. Убедитесь, что ваш рацион богат железом, фолиевой кислотой и витаминами группы B, чтобы поддерживать здоровье крови.
СОВЕТ №4
Регулярно проходите медицинские обследования. Люди с талассемией должны находиться под наблюдением врача, чтобы контролировать уровень гемоглобина и избегать возможных осложнений. Регулярные анализы крови помогут отслеживать ваше состояние и корректировать лечение при необходимости.