Анатомия вен
Вена – сосуд, который переносит кровь от органов к сердцу. Кровь поступает в вены из капилляров, собирающих её от тканей и органов. Вены образуют сложную сеть и часто соединяются (анастомозируют), что позволяет крови обходить заблокированные участки. Однако анастомозы могут стать путём для тромба, переходящего из поверхностных вен в глубокие, а затем в сердце и мозг.
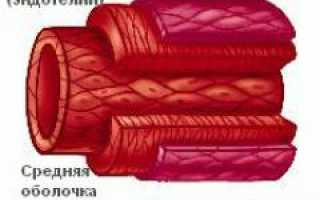
Структура стенки вены включает несколько слоев:
-
Внутренний слой (интима):
- Эндотелиальные клетки, контактирующие с кровью, предотвращают образование тромбов и прикрепление сгустков к стенкам вен, вырабатывая простациклин.
- Тонкая эластичная мембрана из волокон соединительной ткани.
-
Средний слой состоит из гладкомышечных клеток. Мышечных волокон немного, и они расположены пучками, что позволяет венам сжиматься при недостатке крови и растягиваться при её избытке. В венах костей, печени, селезенки, мозга и сетчатки глаза мышечный слой отсутствует.
-
Наружный слой (адвентициальный) – самый толстый, защищает вену от повреждений. Состоит из плотного слоя эластичных и коллагеновых волокон соединительной ткани, в которых проходят нервы и сосуды. Снаружи вена покрыта рыхлой соединительной тканью, фиксирующей её к мышцам и органам.
Клапаны – выросты внутренней оболочки вены, играющие ключевую роль в продвижении крови к сердцу, но в их области часто образуются тромбы. Клапаны напоминают парные створки или карманы.
Факторы, препятствующие образованию тромбов
Свертываемость крови регулируется 13 факторами (веществами или ферментами), на каждый из которых есть ингибитор, останавливающий действие фактора свертывания. Эти ингибиторы составляют противосвертывающую систему крови, поддерживающую кровь в жидком состоянии и защищающую сосуды от тромбообразования.
Компоненты противосвертывающей системы:
-
Антикоагулянты – вещества, замедляющие выработку фибрина:
- Первичные антикоагулянты – постоянно присутствуют в крови и предотвращают склеивание тромбоцитов (антитромбин III, гепарин, a1-антитрипсин, a2-макроглобулин, протеин C, протеин S, тромбомодулин и другие).
- Вторичные антикоагулянты – образуются при начале свертывания и останавливают его (антитромбин I, антитромбин IX, ауто-II-антикоагулянт и другие).
-
Система фибринолиза. Основной компонент – плазмин, отвечающий за разрушение волокон фибрина, составляющих основу тромба.
Главный элемент противосвертывающей системы – антитромбин III, который циркулирует в крови и нейтрализует тромбин (основной фермент, запускающий образование тромба). Важную роль играет гепарин, вырабатываемый печенью, снижающий активность тромбина.
Фибрин S выстилает внутреннюю поверхность вен, предотвращая прилипание кровяных клеток к стенкам, защищая их от повреждений и улучшая кровоток.
Врачи отмечают, что тромбоз вен является серьезным заболеванием, которое может привести к осложнениям, таким как тромбоэмболия легочной артерии. Основными причинами тромбоза являются замедление кровотока, повреждение стенок сосудов и повышенная свертываемость крови. Симптомы могут варьироваться от отека и боли в пораженной области до покраснения и повышения температуры кожи. Для диагностики врачи используют ультразвуковое исследование и венографию. Лечение включает антикоагулянтную терапию, которая помогает предотвратить дальнейшее образование тромбов, а в некоторых случаях может потребоваться хирургическое вмешательство. Важно своевременно обращаться к специалистам при первых признаках заболевания, чтобы избежать серьезных последствий.

Тромбоз глубоких вен нижних конечностей
Тромбоз глубоких вен нижних конечностей – состояние, при котором в глубоких венах образуются тромбы. Закупорка наблюдается в 10-15% случаев тромбообразования.
Чаще всего тромбы формируются в глубоких венах голени. В первые 3-4 дня сгусток крови слабо фиксирован к стенке сосуда, что увеличивает риск его отрыва.
Примерно через неделю вокруг тромба начинается воспалительный процесс в стенке вены, известный как тромбофлебит. В этот период сгусток становится плотнее и прочно прикрепляется к стенке сосуда. Воспаление может привести к образованию новых тромбов выше по течению вены. Заболевание может затрагивать значительные участки вены, но часто протекает без явных симптомов.
| Причина | Симптомы | Диагностика и лечение |
|---|---|---|
| Наследственная предрасположенность (например, фактор V Лейдена) | Отек в пораженной конечности, боль, покраснение, повышение температуры кожи над пораженным участком, чувство тяжести и напряжения в ноге. | УЗИ вен (дуплексное сканирование), флебография, коагулограмма. Лечение: антикоагулянты (гепарин, варфарин, новые оральные антикоагулянты — НОАК), компрессионная терапия, эластичное бинтование, в некоторых случаях — тромболитики (растворяющие тромбы препараты), хирургическое вмешательство (тромбэктомия). |
| Длительная иммобилизация (постельный режим, длительные перелеты) | Отек, боль, покраснение, чувство распирания в ноге, возможно повышение температуры. При тромбозе глубоких вен симптомы могут быть менее выражены или отсутствовать. | УЗИ вен, коагулограмма, Д-димер (маркер тромбообразования). Лечение: аналогично лечению тромбоза, вызванного другими причинами. |
| Травмы и операции | Боль, отек, покраснение в области травмы или послеоперационного шва. | УЗИ вен, коагулограмма. Лечение: профилактика тромбоза до и после операции (компрессионная терапия, антикоагулянты), лечение тромбоза по необходимости. |
| Беременность и послеродовый период | Отек ног, боль, покраснение. | УЗИ вен, коагулограмма. Лечение: антикоагулянты (с учетом особенностей беременности и лактации), компрессионная терапия. |
| Ожирение | Отек, боль, чувство тяжести в ногах, варикозное расширение вен (может предшествовать тромбозу). | УЗИ вен, коагулограмма. Лечение: снижение веса, лечение варикоза, антикоагулянты при необходимости. |
| Онкологические заболевания | Симптомы могут быть неспецифическими или отсутствовать. | УЗИ вен, коагулограмма, КТ или МРТ для оценки состояния сосудов. Лечение: антикоагулянты, хирургическое вмешательство (в зависимости от локализации и тяжести тромбоза). |
| Курение | Повышает риск развития тромбоза. | УЗИ вен, коагулограмма. Лечение: отказ от курения, лечение тромбоза по необходимости. |
| Прием некоторых лекарственных препаратов (например, гормональных контрацептивов) | Повышает риск развития тромбоза. Симптомы могут быть неспецифическими или отсутствовать. | УЗИ вен, коагулограмма. Лечение: отмена препарата (при возможности), лечение тромбоза по необходимости. |
Причины тромбоза глубоких вен нижних конечностей
-
Врожденные сосудистые аномалии:
- недостаточность венозных клапанов (врожденная или приобретенная);
- недоразвитие мышечной или эластичной оболочки вен;
- врожденное варикозное расширение вен;
- свищи между глубокими венами и артериями. Эти аномалии замедляют кровоток и приводят к застою, что способствует образованию тромбов.
-
Онкологические заболевания:
- рак желудка;
- рак поджелудочной железы;
- рак легких;
- злокачественные опухоли малого таза. У таких пациентов наблюдаются нарушения обмена веществ и повышенная свертываемость крови. Химиотерапия может повреждать сосудистую оболочку, активируя факторы, способствующие сгущению крови. Кроме того, малоподвижный образ жизни усугубляет ситуацию.
-
Гормональные нарушения:
- дисфункция половых желез;
- использование комбинированных оральных контрацептивов (КОК);
- гормональные изменения во время беременности. Повышение уровня женских гормонов может привести к сгущению крови. Прогестерон, останавливающий менструальные кровотечения, способствует образованию тромбов, а эстроген активирует фибриноген и протромбин, ключевые для тромбообразования.
-
Ожирение. Жировые клетки вырабатывают лептин, гормон, схожий с женскими половыми гормонами, который влияет на тромбоциты, способствуя их склеиванию.
-
Послеоперационные последствия. У 30% пациентов старше 40 лет после операций наблюдается тромбоз глубоких вен. В кровь попадает тканевой тромбопластин, способствующий свертыванию.
-
Переломы. Тканевой тромбопластин, один из факторов свертывания, попадает в кровоток и запускает каскад реакций, приводящих к образованию тромбов.
-
Параличи нижних конечностей. Ограничение подвижности может быть вызвано травмой или инсультом, что ухудшает иннервацию и питание венозных стенок. Кровоток зависит от работы мышц, и их отсутствие приводит к застою крови и растяжению вен.
-
Инфекции:
- сепсис;
- пневмония;
- гнойные раны и абсцессы. Бактерии могут увеличивать вязкость крови и повреждать внутреннюю оболочку вен, способствуя образованию тромбов.
К факторам риска тромбоза глубоких вен нижних конечностей относятся:
- возраст старше 40 лет;
- частые перелеты или поездки более 4 часов;
- работа в положении стоя или сидя;
- интенсивные физические нагрузки и занятия спортом;
- курение.
Тромбоз вен — это серьезное заболевание, о котором говорят многие. Люди отмечают, что основными причинами его возникновения являются длительное сидение, травмы, операции и наследственная предрасположенность. Симптомы могут варьироваться от отечности и боли в ногах до покраснения и повышения температуры кожи. Часто пациенты не обращают внимания на первые признаки, что может привести к осложнениям. Диагностика включает ультразвуковое исследование и анализы крови, что позволяет выявить наличие тромба. Лечение, как правило, включает антикоагулянты и компрессионную терапию, а в тяжелых случаях может потребоваться хирургическое вмешательство. Важно помнить, что ранняя диагностика и своевременное лечение играют ключевую роль в предотвращении серьезных последствий.

Механизм возникновения тромба
- Повреждение стенки сосуда вызывает завихрения, что задерживает клетки крови у венозной стенки.
- На поврежденном участке вены образуются капли жидкости, к которым прилипают тромбоциты и другие компоненты крови.
- Неповрежденная стенка вены и клетки крови имеют одинаковый заряд, что вызывает отталкивание. При повреждении вены заряд теряется, и тромбоциты могут прочно прикрепиться.
- Из поврежденной вены выделяется тканевый тромбопластин, который активирует другие факторы свертывания крови и способствует образованию тромба.
- Кровь обтекает тромб, и его поверхность постепенно покрывается слоями новых тромбоцитов.
Симптомы тромбоза глубоких вен
Субъективные симптомы при тромбозе
- тяжесть в ногах, усиливающаяся к вечеру;
- распирающие боли в голени;
- дискомфорт по внутренней стороне стопы, голени и бедра;
- ощущение мурашек и онемение;
- отек ноги, заметное увеличение объема;
- бледная кожа пораженной конечности с синеватым оттенком;
- при воспалении вены температура может достигать 39 градусов.
Объективные симптомы: что видит врач
- отек голени или всей конечности;
- блестящая, глянцевая кожа пораженной ноги;
- синюшный оттенок кожи;
- переполненные кровью подкожные вены, хорошо видимые;
- больная конечность холоднее здоровой на ощупь.

Диагностика
Функциональные пробы
Функциональные пробы – это исследования, позволяющие врачу выявить тромб во время клинического осмотра без специального оборудования.
Симптом Ловенберга
Для этой пробы врач накладывает манжету от тонометра выше колена. Признаки венозной закупорки проявляются, если при давлении 80-100 мм рт. ст. возникают болезненные ощущения ниже колена. В здоровой ноге боли не наблюдаются даже при сжатии до 150-180 мм рт. ст.
Маршевая проба
На ногу от пальцев до паха накладывают эластичный бинт. Затем вам предложат пройтись несколько минут, после чего бинт снимают.
Признаки тромбоза:
- распирающие боли в голенях;
- не исчезающие расширенные подкожные вены.
Проба Пратта-1
Вам предложат лечь, измерят окружность голени и с помощью массажа опорожнят поверхностные вены. Затем врач наложит эластичный бинт от пальцев, чтобы сжать подкожные сосуды и направить кровь в глубокие вены. После этого вам нужно будет пройтись 10 минут, а затем бинт снимут.
Признаки тромбоза глубоких вен:
- неприятные ощущения и боли в голени – свидетельствуют о нарушении оттока по глубоким венам;
- увеличение объема голени из-за застоя крови.
Проба Хоманса
Вы лежите на спине с полусогнутыми ногами. Врач попросит вас согнуть стопу. Признаки тромбоза глубоких вен:
- резкая бледность на икре;
- сильная боль в икроножной мышце.
Проба Мэйо-Пратта
Вы на кушетке, под больной ногой валик. Врач массажными движениями опорожняет поверхностные вены и накладывает жгут на верхнюю треть бедра. Вам предложат пройтись с жгутом в течение 30-40 минут.
Признаки тромбоза глубоких вен:
- усиливающееся чувство распирания в ноге;
- появление боли в голени.
Доплерография
Этот метод основан на способности ультразвука отражаться от движущихся кровяных клеток с измененной частотой. В результате врач получает изображение, демонстрирующее особенности кровотока в сосудах.
Доплерография обладает 90% точностью при исследовании бедренной вены, однако результаты по глубоким венам голени менее информативны.
При доплерографии можно выявить следующие признаки тромбоза глубоких вен:
- отсутствие изменений в движении крови в бедренной артерии во время вдоха, что указывает на наличие тромба между бедренной веной и сердцем;
- отсутствие усиления кровотока в бедренной вене после изгнания крови из вен голени, что свидетельствует о тромбе между голенью и бедром;
- замедленная скорость кровотока в подколенной, бедренной и передних большеберцовых венах, что говорит о наличии препятствия в виде тромба;
- различия в движении крови по венам правой и левой ног.
Ангиография
Исследование вен называется флебография. Этот метод основан на введении в вену контрастного вещества на основе йода, безопасного для здоровья. Оно позволяет четко визуализировать вену на рентгеновских снимках или при компьютерной томографии с помощью ангиографа.
Признаки тромбоза:
- контрастное вещество не проникает в вену, закупоренную тромбом, что приводит к эффекту «обрубленной вены»;
- резкое сужение просвета сосуда;
- неровные контуры сосудов указывают на варикозное расширение вен и наличие атеросклеротических бляшек на внутренней стенке сосудов;
- пристеночные тромбы выглядят как округлые образования, прикрепленные к стенке вены и не прокрашенные контрастным веществом.
Тромбоз поверхностных вен нижних конечностей
Тромбоз поверхностных вен ног — наиболее распространенный вид тромбоза, составляющий 80% случаев. Основные пораженные сосуды — большая и малая подкожные вены.
Причины тромбоза поверхностных вен
-
Варикозное расширение вен нижних конечностей.
В венах скапливается кровь, что приводит к их растяжению и образованию резервуаров. При отсутствии движения кровяные клетки начинают склеиваться и образовывать волокна фибрина.
-
Заболевания крови
- эритремия – увеличение количества клеток крови, что делает ее более вязкой.
- тромбофилия – заболевание с повышением числа тромбоцитов и риском образования тромбов.
Эти расстройства могут быть наследственными или возникать на фоне гипертонии и аутоиммунных заболеваний.
-
Инфекционные заболевания.
- скарлатина;
- ангина;
- пневмония;
- сепсис;
- паротит.
Бактерии и вирусы повреждают внутреннюю стенку вен, активируя вещества, способствующие образованию тромбов.
-
Травмы
- ушибы;
- переломы;
- ожоги;
- обморожения;
- хирургические вмешательства.
Травма может повредить стенку сосуда, повышается свертываемость крови, а гипсовая повязка или постельный режим замедляют кровоток.
-
Системные аутоиммунные заболевания
- антифосфолипидный синдром (АФС);
- ревматоидный артрит;
- системные васкулиты;
- системная красная волчанка.
При этих заболеваниях вырабатываются антитела, атакующие тромбоциты и клеточные мембраны эндотелия вен, что приводит к образованию тромбов.
-
Аллергические реакции.
В процессе аллергии происходят биохимические реакции, выделяющие вещества, активирующие тромбоциты. При повреждении внутренней оболочки сосудов выделяются компоненты, ускоряющие выработку фибрина. -
Болезни обмена веществ
- ожирение;
- сахарный диабет.
Фибрин и фибриноген связывают клетки крови в тромбы. Нарушения обмена веществ повышают их уровень. Жировая ткань вырабатывает гормон лептин, способствующий склеиванию тромбоцитов.
-
Сердечно-сосудистые заболевания
- ишемическая болезнь сердца;
- варикозное расширение вен;
- гипертоническая болезнь;
- атеросклероз;
- нарушения сердечного ритма.
Эти заболевания замедляют кровоток в венах и способствуют венозному застою, создавая условия для образования тромбов. Атеросклеротические бляшки сужают просвет сосудов, вызывая завихрения в потоке крови, задерживающие клетки крови.
-
Заболевания легких
- бронхиальная астма;
- хронический обструктивный бронхит.
Недостаток кислорода нарушает работу сердца и ухудшает кровообращение, что приводит к застою крови в венах и увеличению количества клеток крови.
-
Онкологические заболевания.
Раковые опухоли способствуют повышенной выработке клеток, отвечающих за свертывание крови. Химиотерапия также активирует свертывающую систему крови.
Факторы, ускоряющие развитие тромбоза поверхностных вен
- сжатие вен;
- недостаток жидкости при потреблении менее 1,5-2 литров воды в день;
- бесконтрольное применение диуретиков;
- длительное пребывание в постели;
- возраст старше 50 лет;
- низкая физическая активность;
- использование противозачаточных средств: Диане-35, Джес, Ярина, Жанин, Новинет;
- курение.
Симптомы
Поверхностные вены находятся в подкожной жировой клетчатке на глубине 0,5–2 см под кожей. Из-за этого признаки тромбоза становятся заметными почти сразу. Заболевание обычно начинается внезапно: утром состояние нормальное, к вечеру появляются симптомы.
Субъективные симптомы, которые ощущает пациент
- Боль вдоль вены, усиливающаяся при физической активности.
- Чувство тяжести в ноге.
- Отечность голени и стопы.
- Покраснение кожи над тромбом.
- Повышенная чувствительность кожи, ощущение «бегающих мурашек».
- Судороги в икроножных мышцах.
Объективные симптомы, которые наблюдает врач при осмотре
- Варикозное расширение вен (тромб может образоваться и в венах без расширения).
- Ярко выраженная венозная сетка из-за переполнения вен кровью.
- При нажатии вена не спадает и остается наполненной кровью.
- Уплотнение вдоль вены, имеющее форму шара или растягивающееся вдоль вены.
Диагностика тромбоза подкожных вен
Для оценки состояния подкожных вен применяются функциональные пробы. Эти методы проверяют работу венозных клапанов, но не показывают местоположение тромба.
Проба Броди-Троянова-Тренделенбурга.
Лягте на спину, подняв пораженную ногу. Массажем от пальцев к паху выгоните кровь из вен. На середину бедра наложите резиновый жгут и встаньте. Если вены ниже жгута быстро наполняются, это указывает на нарушение их работы.
Проба Гаккенбруха.
Врач сжимает область, где большая подкожная вена соединяется с бедренной, и просит вас покашлять. Если возникает толчок, это свидетельствует о обратной волне крови от тромба, которую врач ощущает под пальцами.
УЗИ допплерография.
Это безболезненная процедура, которую можно проводить многократно. Для оценки эффективности лечения исследование выполняется раз в неделю. Опытный специалист определяет особенности кровотока, состояние венозных стенок и клапанов, а также наличие тромба с точностью до 90%.
Исследование выявляет следующие признаки тромбоза подкожных вен:
- вена с тромбом не спадается под давлением датчика УЗИ;
- плотный тромб виден на экране как округлое образование или тяж;
- в тромбирующей вене нарушен кровоток, заметно сужение стенок сосуда;
- венозные клапаны в пораженной области не функционируют;
- участок перед тромбом расширен и переполнен кровью;
- скорость кровотока замедлена по сравнению со здоровой ногой.
Ангиография или флебография.
В вене делают небольшой прокол, через катетер вводят контрастное вещество, которое задерживает рентгеновские лучи. Затем выполняют рентгеновский снимок или компьютерную томографию. Это позволяет получить четкое изображение тромбированной вены и выявить наличие тромба. Главное преимущество процедуры — возможность обнаружить свежие тромбы, которые не видны при УЗИ.
При тромбозе ангиография показывает следующие изменения:
- стенки вены имеют неровную, шероховатую поверхность;
- просвет вены резко сужается, контрастное вещество проходит через узкое отверстие и обтекает тромб;
- рядом со стенкой вены обнаруживается «не прокрашенное» округлое образование – пристеночный тромб;
- «обрубленная» вена, когда контрастное вещество не проходит через пораженный участок, указывая на полное перекрытие вены тромбом.
Лечение тромбозов вен
При терапии тромбоза глубоких вен необходимо соблюдать постельный режим. Если тромб в голени, нужно оставаться в постели 3-4 дня; при тромбе в бедренной вене — 10-12 дней.
На первом визите врач определяет стратегию лечения и решает, требуется ли стационарное лечение или достаточно амбулаторного наблюдения. Если есть риск отрыва тромба и его попадания в легочную артерию, может понадобиться хирургическое вмешательство.
Медикаментозное лечение
Прямые антикоагулянты: Гепарин
Препарат снижает активность тромбина и ускоряет синтез антитромбина III, поддерживая жидкое состояние крови.
На начальном этапе гепарин вводится внутривенно в дозе 5000 ЕД, затем через 3 дня дозировка уменьшается до 30000-40000 ЕД в сутки, деля на 3-6 подкожных инъекций.
Каждые 4 часа контролируют уровень свертываемости крови, чтобы избежать кровотечений.
Современные низкомолекулярные гепарины удобнее в использовании, их вводят подкожно в живот. Они лучше усваиваются и реже вызывают кровотечения. При остром тромбозе применяются Клексан, Фрагмин, Фраксипарин — достаточно одной инъекции в день.
Непрямые антикоагулянты: Варфарин, Кумадин
Эти препараты препятствуют образованию протромбина, который превращается в тромбин, и снижают активность других факторов свертывания, зависящих от витамина К. Назначение и дозировку устанавливает врач. Периодически контролируют параметры свертываемости крови.
Принимаются в дозах от 2 до 10 мг в сутки (1-3 таблетки) в одно и то же время. Одновременный прием гепарина, аспирина или других антикоагулянтов увеличивает риск кровотечений.
Тромболитики: Стрептокиназа, Урокиназа
Эти медикаменты растворяют тромбы, разрушая волокна фибрина и подавляя вещества, способствующие свертыванию. Дозировку назначает врач в зависимости от ситуации. Тромболитики смешиваются с физраствором или раствором глюкозы и вводятся внутривенно капельно. Начальная доза — 500000 КИЕ, затем — 50000-100000 КИЕ в час.
Гемореологически активные препараты: Рефортан, Реосорбилакт, Реополиглюкин
Эти средства улучшают кровообращение в капиллярах, снижают вязкость крови и препятствуют агрегации тромбоцитов, «разводя» кровь.
Реополиглюкин вводится внутривенно капельно в объеме 400-1000 мл в сутки. Продолжительность лечения — 5-10 дней.
Неспецифические противовоспалительные средства (НПВС): Диклофенак и Кетопрофен
Эти препараты уменьшают воспаление в стенках вен и облегчают боль в пораженной конечности, незначительно снижая риск агрегации тромбоцитов.
Препарат принимается по 1 капсуле (таблетке) 2-3 раза в день после еды, чтобы избежать раздражения желудка. Курс лечения — 10-14 дней.
Немедикаментозное лечение
Для устранения отеков, уменьшения боли и улучшения венозного кровообращения обматывайте пораженную ногу эластичным бинтом. Делайте это утром, до подъема с постели. Подойдет бинт длиной 3 метра и шириной до 10 сантиметров.
Начинайте обматывание с пальцев ног, равномерно натягивая бинт. Каждый новый виток перекрывайте на несколько сантиметров. На ночь бинт можно снять.
Вместо бинта используйте компрессионные гольфы или чулки, подобранные по размеру, и надевайте их до подъема с кровати.
Хирургическое лечение
Показания к проведению операции
- Воспалительный процесс в области тромба, приводящий к тромбофлебиту.
- Высокий риск отрыва тромба, что может вызвать тромбоэмболию легочной артерии.
- Движение тромба вверх по глубоким венам.
- Неприкрепленный тромб (флотирующий).
Противопоказания к проведению операции
- Острая фаза тромбоза с возможностью формирования новых тромбов после операции.
- Серьезные заболевания сердечно-сосудистой системы.
- Острый период инфекционных заболеваний.
Типы операций
Операция Троянова–Тренделленбурга
Хирург накладывает металлические скрепки на ствол большой подкожной вены или устанавливает зажим, позволяя крови проходить через оставшиеся отверстия. Это предотвращает дальнейшее распространение тромба на бедренную вену.
Установка кава-фильтра
В нижнюю полую вену устанавливается фильтр, напоминающий каркас зонтика. Он пропускает кровь, задерживая тромбы и предотвращая их попадание в сердце, мозг и легкие. Недостаток метода — риск блокировки кровотока при попадании крупного тромба, что требует срочного удаления фильтра.
Тромбэктомия – операция по удалению тромба из вен
Процедура проводится в течение первых 7 дней после образования тромба, пока он не прикрепился к стенкам сосуда. В области паха делается небольшой разрез, через который хирург вводит катетер для извлечения тромба. Недостаток операции — возможность повторного образования сгустка крови из-за повреждения внутренней оболочки вены.
Диета при тромбозе вен
Диетическое питание при тромбозе имеет три основные цели:
- снижение массы тела;
- укрепление сосудистых стенок;
- уменьшение вязкости крови.
Диетологи рекомендуют следующие меры для людей с тромбозом:
- Пейте не менее 2 литров жидкости ежедневно.
- Включайте в рацион растительную клетчатку: овощи, фрукты, отруби.
- Добавляйте продукты, богатые антиоксидантами, для защиты сосудов:
- витамин С: шиповник, черная смородина, сладкий перец, капуста, облепиха, шпинат, чеснок, цитрусовые, укроп, петрушка.
- витамин Е: проросшие зерна пшеницы, семена подсолнечника, авокадо, орехи, печень, мята, спаржа, отруби, брокколи, горох, фасоль, кукурузное и оливковое масла, рыбий жир и жирные сорта рыбы.
- бета-каротин: кедровые орехи, ананасы, морковь, щавель, зелень, говяжья печень, арбузы.
- Флавоноиды укрепляют сердце и сосуды, повышают их тонус и предотвращают застой крови:
- рутин (витамин Р): шпинат, клубника, ежевика, абрикосы, малина, гречка, грецкие орехи, капуста, салат, помидоры, виноград, зеленый чай, рута.
- гесперидин: мандарины, шиповник, ежевика.
- Медь необходима для синтеза эластина, укрепляющего стенки сосудов. Она содержится в говяжьей печени и морепродуктах: кальмарах, креветках, крабах, мидиях.
- Для разжижения крови полезны лук, чеснок, имбирь, вишня, клюква и черника.
Некоторые продукты следует ограничить:
- Животные жиры: колбасы, сосиски, сливочное масло, яичница, кожа птицы, утка, свиное сало.
- Сливки, сгущенное молоко, жирные сыры, сметана.
- Кондитерские изделия: торты с масляным кремом, пирожные, бисквиты, шоколадные конфеты, ириски, сливочное мороженое.
- Блюда во фритюре: чипсы, картофель фри.
- Кофе и шоколад.
- Майонез и соусы на основе сливок.
- Алкоголь.
Народные методы лечения тромбоза вен
Вербена лекарственная содержит гликозиды вербеналин и вербенин, эфирное масло и кремниевые соли, которые предотвращают образование тромбов и способствуют их рассасыванию.
Для настоя из цветков вербены возьмите 1 столовую ложку сухих цветков, залейте 2 стаканами кипящей воды и доведите до кипения. Снимите с огня и дайте настояться 1 час. Рекомендуется принимать по 2 столовые ложки трижды в день перед едой в течение 2-3 месяцев.
Белая акация содержит эфиры салициловой кислоты, снижающие свертываемость крови, а также эфирные масла и дубильные вещества, повышающие тонус вен.
Для настойки используйте свежие или сушеные цветки акации, измельчите и заполните банку на одну пятую. Залейте водкой или 60% спиртом и настаивайте в темном месте 7 дней. Протирайте кожу вдоль вен дважды в день. Внутренний прием — 5 капель 3-4 раза в день. Курс лечения — 2-4 недели.
Шишки хмеля содержат фитонциды, полифенолы, органические кислоты, камедь и эфирные масла, которые успокаивают и улучшают работу сердечно-сосудистой системы.
Для отвара возьмите 2 столовые ложки соцветий хмеля, залейте 0,5 литра воды, доведите до кипения и варите 5 минут. Оставьте в теплом месте на 2 часа. Принимайте по полстакана 4 раза в день на голодный желудок в течение 3-4 недель.
Сок репчатого лука и мед. Репчатый лук содержит природные антикоагулянты, предотвращающие образование тромбов, которые эффективнее аспирина.
Измельчите репчатый лук и отожмите стакан сока. Смешайте его со стаканом меда и настаивайте 3 дня при комнатной температуре, затем 10 дней в холодильнике. Принимайте по 1 столовой ложке 3 раза в день. После курса сделайте перерыв на 5 дней и повторите лечение.
Что такое острый тромбоз вен?
Острый венозный тромбоз – состояние, при котором в вене образуется кровяной сгусток. Это заболевание может сопровождаться воспалением вены, называемым тромбофлебитом.
Острый тромбоз чаще всего наблюдается в венах нижних конечностей. Сгустки могут формироваться как в глубоких, так и в подкожных венах, что приводит к блокировке кровотока.
Развитие острого венозного тромбоза связано с тремя основными факторами: повреждением стенки вены, нарушением кровотока и повышенной свертываемостью крови.
Симптомы острого венозного тромбоза:
- ощущение распирания;
- тяжесть в ноге;
- быстро усиливающийся отек конечности;
- при тромбе в поверхностных венах кожа становится красной, а при тромбе в глубоких венах нога может бледнеть и приобретать синюшный оттенок.
Для лечения острого тромбоза вен применяются гепарины в течение 7-10 дней, дезагреганты (например, Ацетилсалициловая кислота, Курантил) и нестероидные противовоспалительные средства (такие как Диклофенак и Кетопрофен). Если консервативное лечение неэффективно, может потребоваться хирургическое вмешательство для удаления тромба или установка кава-фильтра, который предотвращает попадание сгустков в сосуды легких и головного мозга.
Как выглядит нога при тромбозе вен?
При тромбозе подкожных вен признаки заболевания легко различимы:
- увеличенная узловатая вена под кожей;
- тромб в виде округлого или изогнутого уплотнения синего оттенка;
- покраснение и отечность кожи вокруг тромба;
- мелкие вены рядом переполнены кровью и видны под кожей в виде синих извивающихся линий.
Как проводить профилактику тромбоза вен?
- Увеличьте потребление жидкости.
- Если ваша работа связана с длительным сидением или стоянием, каждые 60 минут выделяйте 5 минут на разминку:
- прогуляйтесь по лестнице;
- поднимитесь на носки;
- выполняйте вращательные движения стопами;
- откиньтесь на спинку стула и положите ноги на стол.
- Проводите массаж ног, начиная с пальцев. Легкими поглаживаниями улучшайте кровообращение вверх по венам.
- Регулярно гуляйте пешком не менее 30 минут в день.
- В конце дня сделайте ножную ванну или контрастный душ комфортной температуры на 5-10 минут.
- Соблюдайте правильное питание. Увеличьте количество растительной пищи, чтобы избежать запоров и лишнего веса.
- После операции или серьезной болезни старайтесь вставать на ноги по рекомендации врача.
- Обеспечьте уход за лежачими больными: массаж, пассивные физические упражнения, подложите валик под ноги.
- Избегайте курения.
- Используйте компрессионный трикотаж или эластичные бинты для улучшения венозного кровообращения, особенно при варикозном расширении вен.
- Эффективным методом профилактики является медикаментозное лечение. Часто используют Аспирин, а Варфарин рекомендуется до и после операций. Людям с высоким риском тромбообразования назначают низкомолекулярные гепарины, такие как Тинзапарин и Данапароид.
Тромбоз вен нижних конечностей — распространенное и серьезное заболевание, но вы можете защитить себя и близких от него.
Вопрос-ответ
Как понять, что у тебя начинается тромбоз?
Признаки начала тромбоза могут включать отек, покраснение и болезненность в области пораженной вены, а также ощущение тяжести или жжения. Важно обратить внимание на внезапное появление этих симптомов, особенно если они сопровождаются повышенной температурой или изменением цвета кожи. Если вы подозреваете тромбоз, следует немедленно обратиться к врачу для диагностики и лечения.
Как выглядит начальная стадия тромбоза?
Насторожить вас должны отёки, тяжесть в ногах, боль в области голени, парестезия (чувство ползания мурашек, покалывание), онемение конечности, увеличение пораженной ноги в объеме, синюшный оттенок кожных покровов, внешние изменения кожи (она становится более блестящей и гладкой).
Советы
СОВЕТ №1
Регулярно следите за своим уровнем физической активности. Длительное сидение или стояние может способствовать образованию тромбов. Постарайтесь делать перерывы для разминки, особенно если ваша работа связана с малоподвижным образом жизни.
СОВЕТ №2
Обратите внимание на свое питание. Употребление продуктов, богатых омега-3 жирными кислотами, таких как рыба, орехи и семена, может помочь улучшить кровообращение и снизить риск тромбообразования. Также старайтесь избегать избыточного потребления соли и сахара.
СОВЕТ №3
Если у вас есть предрасположенность к тромбозу, обсудите с врачом возможность профилактического лечения. Это может включать в себя прием антикоагулянтов или использование компрессионного белья для улучшения кровообращения.
СОВЕТ №4
Не игнорируйте симптомы, такие как отеки, боль или покраснение в области ног. При появлении таких признаков немедленно обратитесь к врачу для диагностики и возможного лечения, так как раннее вмешательство может предотвратить серьезные осложнения.