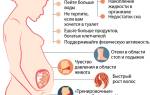
Острый аппендицит: цифры и факты:
- В развитых странах, таких как Европа и Северная Америка, острый аппендицит наблюдается у 7-12 из 100 человек.
- Среди экстренных госпитализаций 10-30% составляют пациенты с острым аппендицитом, что делает его вторым по частоте заболеванием после острого холецистита.
- 60-80% всех экстренных операций проводятся по поводу острого аппендицита.
- В странах Азии и Африки это заболевание встречается редко.
- Около 75% пациентов с острым аппендицитом – молодые люди до 33 лет.
- Воспаление червеобразного отростка чаще всего фиксируется в возрастной группе 15-19 лет.
- С возрастом риск развития острого аппендицита уменьшается, и после 50 лет заболевание возникает лишь у 2 из 100 человек.
Врачи отмечают, что аппендицит является одной из самых распространенных хирургических патологий. Основными причинами его возникновения считаются закупорка аппендикса фекалиями, инфекциями и опухолями. Симптомы заболевания часто включают резкую боль в правом нижнем квадранте живота, тошноту, рвоту и повышение температуры. Важно отметить, что у детей и пожилых людей симптомы могут быть менее выраженными, что затрудняет диагностику.
Для точного определения аппендицита врачи используют клинический осмотр, анализы крови и ультразвуковое исследование. В некоторых случаях может потребоваться компьютерная томография. Лечение, как правило, хирургическое, и заключается в удалении воспаленного аппендикса. Врачи подчеркивают, что ранняя диагностика и своевременное вмешательство значительно снижают риск осложнений и способствуют быстрому восстановлению пациента.

Особенности строения червеобразного отростка
Тонкая кишка человека делится на три части: собственно тонкую кишку, тощую и подвздошную. Подвздошная кишка соединяется с толстым кишечником, переходя в ободочную.
Соединение подвздошной и ободочной кишки происходит боковым образом, что приводит к образованию куполообразного конца толстой кишки, называемого слепой кишкой, от которой отходит червеобразный отросток.
Основные характеристики аппендикса:
- У взрослого человека диаметр червеобразного отростка составляет 6-8 мм.
- Длина аппендикса варьируется от 1 до 30 см, в среднем 5-10 см.
- Червеобразный отросток располагается внутри и немного сзади слепой кишки, но возможны и другие варианты его расположения.
- Под слизистой оболочкой аппендикса находится лимфоидная ткань, защищающая от патогенных микроорганизмов. Поэтому аппендикс называют «брюшной миндалиной».
- Снаружи аппендикс покрыт тонкой оболочкой – брюшиной, в которой проходят сосуды, питающие червеобразный отросток.
Лимфоидная ткань в аппендиксе начинает формироваться у ребенка примерно со второй недели жизни, что теоретически может привести к аппендициту в этом возрасте. После 30 лет количество лимфоидной ткани уменьшается, а после 60 лет заменяется плотной соединительной тканью, что снижает вероятность воспаления.
| Ранее аппендикс считали рудиментарным органом, «ненужной» частью кишечника, использовавшейся предками для переваривания сырого мяса. В какой-то период практиковали профилактическое удаление аппендикса у здоровых людей, однако после операции у пациентов наблюдалось снижение иммунитета. |
| Симптом | Возможная причина | Диагностические мероприятия |
|---|---|---|
| Боль в правой нижней части живота | Воспаление аппендикса | Пальпация живота, анализ крови (лейкоцитоз), УЗИ брюшной полости |
| Тошнота и рвота | Раздражение брюшины | Анализ мочи, КТ брюшной полости |
| Потеря аппетита | Воспалительный процесс | Ректальное исследование |
| Лихорадка | Инфекция | Лапароскопия |
| Запор или диарея | Нарушение перистальтики кишечника | |
| Боль при пальпации правой нижней части живота (симптом Щеткина-Блюмберга) | Раздражение брюшины | |
| Вздутие живота | Скопление газов |
Как может быть расположен аппендикс?
Червеобразный отросток может располагаться в разных частях брюшной полости, что затрудняет диагностику острого аппендицита, так как он может имитировать другие заболевания.
Варианты аномального расположения червеобразного отростка:
| Изображение | Пояснение |
| В области крестца. | |
| В малом тазу, рядом с прямой кишкой, мочевым пузырем и маткой. | |
| За прямой кишкой. | |
| Вблизи печени и желчного пузыря. | |
| Спереди от желудка – наблюдается при мальротации, когда кишечник недоразвит. | |
| Слева – при зеркальном расположении органов (сердце справа, остальные органы в зеркальном отражении) или при чрезмерной подвижности слепой кишки. |
Аппендицит — это воспаление аппендикса, которое может возникнуть у людей любого возраста. Основные причины его возникновения включают закупорку просвета аппендикса, инфекции и, в редких случаях, опухоли. Симптомы аппендицита часто начинаются с болей в области живота, которые могут перемещаться в правую нижнюю часть. Также могут наблюдаться тошнота, рвота, потеря аппетита и повышение температуры.
Диагностика аппендицита обычно включает физический осмотр, анализы крови и визуализирующие исследования, такие как УЗИ или КТ. Лечение чаще всего требует хирургического вмешательства — аппендэктомии, которая может проводиться как открытым, так и лапароскопическим методом. Важно не игнорировать симптомы, так как запущенный аппендицит может привести к серьезным осложнениям.

Причины возникновения аппендицита
Причины острого аппендицита сложны и не до конца изучены. Воспаление червеобразного отростка вызывается бактериями, обитающими в его просвете. В норме они не опасны благодаря защите слизистой оболочки и лимфоидной ткани.
Факторы, способствующие развитию острого аппендицита:
- Закупорка просвета червеобразного отростка. Это может произойти из-за опухолей, каловых камней, паразитов или разрастания лимфоидной ткани. Скопление слизи внутри отростка приводит к повреждению слизистой и воспалению.
- Нарушение кровоснабжения. Закупорка артерий тромбом лишает стенку кислорода и питательных веществ, снижая защитные функции.
- Неправильное питание. Недостаток пищевых волокон замедляет движение кала, что может привести к образованию камней и закупорке просвета.
- Аллергические реакции. Аппендикс, содержащий лимфоидную ткань, может реагировать на аллергены, вызывая воспаление.
- Склонность к запорам. У людей с «ленивым» кишечником кал движется медленно, что может привести к уплотнению и закупорке аппендикса.
Воспаление начинается со слизистой оболочки и проникает в стенку червеобразного отростка. Выделяют четыре основные формы острого аппендицита:
- Катаральный аппендицит. Продолжается до 6 часов с момента появления симптомов. Воспаление затрагивает только слизистую оболочку, вызывая отек.
- Флегмонозный аппендицит. Развивается в течение 6–24 часов. Воспаление охватывает всю стенку, аппендикс отекает, в просвете образуется гной.
- Гангренозный аппендицит. Омертвение червеобразного отростка и воспаление в брюшной полости возникают через 24–72 часа.
- Перфоративный аппендицит. Разрушение стенки приводит к образованию отверстия, и содержимое попадает в брюшную полость, вызывая перитонит. Это состояние угрожает жизни, и не всегда удается спасти пациента во время операции.

Симптомы острого аппендицита
Воспаление аппендикса развивается быстро, поэтому признаки острого аппендицита проявляются ярко. Однако даже опытному врачу не всегда удается сразу определить состояние пациента. Симптомы острого аппендицита и других острых хирургических заболеваний объединяются под термином «острый живот», что требует немедленного обращения к хирургу или вызова «Скорой помощи».
Ключевые симптомы острого аппендицита:
| Симптом | Описание |
| Боль | Боль возникает из-за воспаления в червеобразном отростке. В первые 2-3 часа пациент не может точно указать локализацию боли, которая может быть разлитой по всему животу, начиная с области вокруг пупка или под ложечкой. Примерно через 4 часа боль перемещается в нижнюю правую часть живота, и пациент может четко указать на место боли. Изначально боль имеет колющий или ноющий характер, затем становится постоянной, давящей и жгучей. Интенсивность боли усиливается с прогрессированием воспаления. При заполнении аппендикса гноем боль становится очень сильной и пульсирующей. Пациент может принимать положение на боку, поджимая ноги к животу. При омертвении стенки аппендикса боль может временно ослабевать, но при проникновении гноя в брюшную полость возвращается с новой силой. Боль может ощущаться не только в правой подвздошной области, но и в надлобковой, левой подвздошной или под ребрами, что может вызвать подозрение на заболевания других органов. При постоянной и длительной боли необходимо обратиться к врачу или вызвать «Скорую помощь». |
| Усиление боли | Боль усиливается при: * кашле; * натуживании; * резком вставании; * беге; * прыжках. Усиление связано с изменением положения аппендикса. |
| Тошнота и рвота | Тошнота и рвота наблюдаются почти у всех пациентов с острым аппендицитом, обычно появляются через несколько часов после начала боли. Рвота может произойти 1-2 раза и обусловлена рефлексом, возникающим в ответ на раздражение нервных окончаний в аппендиксе. |
| Отсутствие аппетита | Пациенты с острым аппендицитом обычно не хотят есть, хотя в редких случаях аппетит может сохраняться. |
| Запор | Запор наблюдается примерно у половины пациентов из-за раздражения нервных окончаний в брюшной полости, что приводит к прекращению сокращений кишечника. У некоторых пациентов воспаление может усиливать сокращения кишечника и вызывать жидкий стул. |
| Напряжение мышц живота | При пальпации правой нижней части живота у пациента с аппендицитом можно заметить напряжение мышц, иногда они становятся почти как доска. Это происходит из-за рефлекторного напряжения мышц в ответ на раздражение нервных окончаний. |
| Нарушение общего самочувствия | Большинство пациентов чувствуют себя удовлетворительно, хотя могут возникать слабость, вялость и бледность. |
| Повышение температуры тела | Температура тела при остром аппендиците может повышаться до 37-37.8°C в течение суток. Температура 38°C и выше указывает на тяжелое состояние пациента или развитие осложнений. |
Когда при остром аппендиците нужно вызвать «Скорую помощь»?
Аппендицит — серьезное хирургическое заболевание, требующее срочной операции для устранения угрозы жизни пациента. При первых признаках острого аппендицита необходимо немедленно вызвать «Скорую помощь». Быстрый осмотр медицинским работником увеличивает шансы на успешный исход.
| При подозрении на острый аппендицит вызывайте «Скорую помощь»! |
Перед приездом врача не следует принимать медикаменты. Лекарства могут временно облегчить боль и скрыть симптомы аппендицита, что может ввести врача в заблуждение. Облегчение будет недолгим, и состояние пациента может ухудшиться после окончания действия препаратов.
Некоторые люди с постоянными болями в животе обращаются к терапевту. При подозрении на «острый живот» пациента направляют к хирургу. Если хирург подтверждает диагноз, больного транспортируют в хирургический стационар на «Скорой помощи».
Как хирург осматривает больного с острым аппендицитом?
Что может спросить врач?
- В каком месте ощущается боль в животе? Укажите на это место.
- Когда начались болевые ощущения? Чем занимались или что ели перед этим?
- Испытывали ли вы тошноту или рвоту?
- Наблюдалась ли повышенная температура? До каких значений и когда?
- Когда был последний стул? Был ли он жидким? Обращали ли внимание на необычный цвет или запах?
- Когда вы в последний раз принимали пищу? Есть ли желание поесть сейчас?
- Есть ли другие жалобы?
- Удаляли ли вам аппендикс в прошлом? Этот вопрос важен, так как аппендицит не может возникнуть повторно: воспаленный червеобразный отросток всегда удаляется. Не все это знают.
Как врач осматривает живот, и какие симптомы проверяет?
Сначала хирург укладывает пациента на кушетку и начинает пальпацию живота, начиная с левой стороны, где нет боли, и переходя к правой. Пациент сообщает о своих ощущениях, а в области аппендикса врач ощущает напряжение мышц. Для точной диагностики хирург кладет одну руку на правую, а другую на левую сторону живота, сравнивая ощущения.
При остром аппендиците можно выявить несколько характерных симптомов:
| Симптом | Пояснение |
| Увеличение боли при положении на левом боку и уменьшение при положении на правом. | При лежании на левом боку аппендикс смещается, вызывая натяжение брюшины. |
| Врач надавливает на живот в области аппендикса, а затем резко убирает руку, вызывая сильную боль. | Органы брюшной полости покрыты брюшиной с нервными окончаниями. При нажатии листки брюшины прижимаются, а при отпускании – разлепляются. Воспаление вызывает раздражение нервов. |
| Врач просит пациента покашлять или попрыгать, что усиливает боль. | При прыжках и кашле аппендикс смещается, что приводит к усилению болевых ощущений. |
Можно ли сразу точно поставить диагноз?
За последние сто лет описано более 120 признаков острого аппендицита, но ни один из них не обеспечивает абсолютной точности диагноза. Эти признаки лишь указывают на воспалительный процесс в животе. Теоретически диагностика проста, но на практике может быть сложной.
Пациента иногда привозят в хирургический стационар для осмотра. Даже после тщательного обследования могут возникнуть сомнения, и пациента оставляют в больнице на сутки для наблюдения. Если симптомы усиливаются и диагноз острого аппендицита подтверждается, назначается операция.
Наблюдение за пациентом с подозрением на острый аппендицит должно проводиться только в стационаре, где врач может регулярно контролировать состояние и при ухудшении немедленно направить в операционную.
Иногда у пациента яркие признаки острого аппендицита, но после разреза хирург находит здоровый аппендикс. Это случается крайне редко. В таких случаях врачу следует тщательно осмотреть кишечник и брюшную полость, так как под симптомами острого аппендицита может скрываться другое заболевание.
Заболевания, проявления которых могут быть похожи на острый аппендицит:
- Гинекологические заболевания: воспалительные процессы и абсцессы маточных труб и яичников, внематочная беременность, перекрут ножки опухоли или кисты, разрыв яичника.
- Почечная колика с правой стороны.
- Острый панкреатит.
- Острый холецистит, желчная колика.
- Язва желудка или двенадцатиперстной кишки, проникающая сквозь стенку органа.
- Кишечная колика – состояние, напоминающее острый аппендицит у детей.
Для определения источника болей в животе и своевременного принятия мер пациент должен пройти обследование у врача, прежде всего у хирурга.
Анализы и исследования при остром аппендиците
| Исследование | Описание | Как проводится? |
| Общий анализ крови | Изменения в крови, в сочетании с другими симптомами, подтверждают диагноз острого аппендицита. Основной признак — увеличение уровня лейкоцитов, указывающее на воспаление. | Кровь берут сразу после поступления пациента в стационар. |
| Общий анализ мочи | При расположении червеобразного отростка близко к мочевому пузырю в моче могут быть эритроциты. | Мочу собирают сразу после поступления пациента в стационар. |
| Рентгеноскопия живота | Исследование проводится по медицинским показаниям. Во время рентгеноскопии врач может наблюдать: * Признаки острого аппендицита. * Каловый камень, блокирующий просвет аппендикса. * Воздух в брюшной полости — свидетельствует о разрушении стенки червеобразного отростка. | Рентгеноскопия осуществляется в реальном времени: врач получает изображение на мониторе и может делать снимки. |
| Ультразвуковое исследование | Исследование проводится по показаниям. Ультразвуковые волны безопасны, поэтому УЗИ предпочтительно для беременных, детей и пожилых. При воспалении червеобразного отростка можно заметить его увеличение, утолщение стенок и изменение формы. УЗИ позволяет выявить острый аппендицит у 90-95% пациентов, точность зависит от квалификации врача. | Процедура аналогична обычному УЗИ: пациента укладывают на кушетку, наносят гель на кожу и используют датчик. |
| Компьютерная томография | Исследование проводится по показаниям. Этот метод точнее рентгенографии. КТ позволяет выявить аппендицит и отличить его от других заболеваний. Рекомендуется при остром аппендиците с осложнениями, а также при подозрении на опухоль или гнойник в животе. | Пациента помещают в компьютерный томограф и делают снимки. |
Лапароскопия при аппендиците
Что такое лапароскопия?
Лапароскопия — метод эндоскопической хирургии для диагностики и лечения заболеваний. Хирург вводит в брюшную полость пациента через небольшой прокол оборудование с миниатюрной видеокамерой. Это позволяет детально исследовать пораженный орган, например, аппендикс.
Каковы показания к проведению лапароскопии при остром аппендиците?
- Если врач долго наблюдает за пациентом и не может определить наличие острого аппендицита.
- Если у женщины симптомы аппендицита напоминают гинекологическое заболевание. Статистика показывает, что у женщин каждая 5-10 операция по подозрению на аппендицит оказывается ошибочной. В случае сомнений целесообразно провести лапароскопию.
- Если симптомы наблюдаются у пациента с сахарным диабетом. За такими больными нельзя долго наблюдать из-за нарушенного кровообращения и сниженной иммунной защиты, что приводит к быстрому развитию осложнений.
- Если острый аппендицит выявлен у пациента с избыточным весом и выраженным подкожным жиром. В этом случае отсутствие лапароскопии может потребовать большого разреза, который долго заживает и может привести к инфекциям.
- Если диагноз ясен, и пациент настаивает на лапароскопической операции. Хирург может согласиться при отсутствии противопоказаний.
Что увидит врач во время лапароскопии?
При лапароскопии хирург видит увеличенный и отечный аппендикс насыщенного красного оттенка. Вокруг него расположена разветвленная сеть расширенных кровеносных сосудов. На поверхности червеобразного отростка имеются гнойные образования. При разрушении аппендикса врач отмечает пятна грязно-серого цвета.
Как проводится лапароскопия при остром аппендиците?
Лапароскопия — это хирургическая процедура, проводимая в стерильной операционной под общим наркозом. Врач делает один небольшой разрез в брюшной стенке для установки видеокамеры и несколько (обычно три) прокола для хирургических инструментов. После операции накладываются швы на местах разрезов.
Можно ли во время диагностической лапароскопии сразу прооперировать острый аппендицит?
Лапароскопическое удаление аппендикса возможно у 70% пациентов. В остальных случаях требуется открытая операция с разрезом.
Лечение острого аппендицита
Хирургическое лечение острого аппендицита
Сразу после диагноза острого аппендицита необходимо начать хирургическое лечение. Успех операции зависит от времени, прошедшего с появлением первых симптомов. Оптимально провести вмешательство в течение часа после подтверждения диагноза.
Операция при остром аппендиците называется аппендэктомия. В ходе процедуры врач удаляет червеобразный отросток, так как другие методы не устраняют источник воспаления.
Типы операций при остром аппендиците:
- Открытая операция через разрез. Этот метод наиболее распространен, так как проще и быстрее, не требует специального оборудования.
- Лапароскопическая аппендэктомия. Применяется по определенным показаниям и возможна только в учреждениях с эндоскопическим оборудованием и квалифицированными специалистами.
Операция проводится под общим наркозом. В редких случаях, при особых обстоятельствах, может использоваться местная анестезия (только для взрослых).
Медикаментозное лечение при остром аппендиците
Лечить острый аппендицит медикаментами невозможно. Не следует принимать препараты самостоятельно до приезда врача, так как это может ослабить симптомы и затруднить диагностику. Медикаментозная терапия используется только как дополнение к хирургическому вмешательству.
Антибиотики назначаются до и после операции:
| Название антибиотика* | Описание | Способ применения?** |
| Зинацеф (Цефуроксим) | Антибиотик нового поколения, эффективно борющийся с патогенными микроорганизмами. Применяется в виде инъекций (внутривенных и внутримышечных). | * Взрослым: 0,5 – 1,5 г трижды в сутки с интервалом 8 часов. * Детям: 30 – 100 мг на килограмм веса каждые 8 или 6 часов. |
| Далацин (Клиндамицин) | Антибиотик, действующий против возбудителей гнойно-воспалительных процессов. Может приниматься внутрь или вводиться внутривенно и внутримышечно. | Внутрь: * Взрослым: 0,15 – 0,6 г каждые 6 часов. * Детям (от 1 месяца): 10 – 20 мг на килограмм веса. Внутримышечно и внутривенно: * Взрослым: 0,3 – 0,6 г каждые 8 – 12 часов. * Детям: 10 – 40 мг на килограмм веса каждые 6 – 8 часов. |
| Метрогил (Метронидазол, Трихопол) | Антибиотик с высокой активностью против простейших и анаэробных бактерий. Используется не только при остром аппендиците, но и для лечения язвенной болезни желудка. | Применяется в таблетках и растворах для инъекций. Дозировка определяется врачом в зависимости от возраста и состояния пациента. |
| Тиенам | Комбинация антибиотика и фермента, предотвращающего его разрушение. Эффективен при тяжелых формах острого аппендицита. | Для взрослых: * При внутривенном введении: 0,5 г (50 мл раствора) каждые 6 часов. * При внутримышечном введении: 0,75 г каждые 12 часов. |
| Имипенем | Эффективен против большинства бактерий и устойчив к ферментам, разрушающим другие антибиотики. Применяется при тяжелых формах аппендицита. | Вводится внутривенно. Обычная доза для взрослого — 2 г в сутки. |
| Меронем (Меропенем) | Схож с имипинемом, но менее подвержен разрушению в почках, что повышает его эффективность. | Внутривенно: * Взрослым: 0,5 г каждые 6 часов или 1 г каждые 8 часов. * Детям: 20 – 30 мг на килограмм веса. Внутримышечно: * Взрослым: 0,3 – 0,75 г 2 – 3 раза в сутки. |
**Информация о названиях и дозировках препаратов предоставлена для ознакомления. Назначение медикаментозного лечения при остром аппендиците может осуществляться только врачом в стационаре. Самолечение недопустимо и может привести к серьезным последствиям.
Лечение народными средствами
Острый аппендицит – серьезное заболевание, требующее срочной операции. Лечение народными средствами недопустимо. Необходимо немедленно обратиться к специалисту, что касается и других случаев «острого живота».
Осложнения острого аппендицита
-
Аппендикулярный инфильтрат. При отсутствии своевременного хирургического вмешательства на третий день воспалительный процесс вызывает слипание аппендикса с соседними участками кишечника, образуя плотный конгломерат. У пациента возникают незначительные боли и небольшое повышение температуры до 37⁰С. Инфильтрат может рассосаться или трансформироваться в гнойное образование. Рекомендуется постельный режим, диета, холод на живот и антибиотики. Операции при инфильтрате не проводятся.
-
Гнойник в брюшной полости. Это полость с гнойным содержимым, возникающая из-за распада инфильтрата. Пациента беспокоят интенсивные боли, высокая температура, общая слабость и недомогание. Необходимо хирургическое вмешательство для вскрытия гнойника.
-
Перитонит. Серьезное состояние, возникающее при попадании гноя из червеобразного отростка в брюшную полость. Без лечения возможен летальный исход. Требуется экстренная операция и антибиотики.
-
Пилефлебит. Редкое и опасное осложнение острого аппендицита. Гной проникает в венозные сосуды, вызывая воспаление стенок и образование тромбов. Лечение включает мощные антибиотики.
Острый аппендицит у беременной женщины
Острый аппендицит у беременных женщин проявляется менее ярко, и симптомы могут быть слабо выражены. Врачи сталкиваются с трудностями в диагностике, так как основные признаки, такие как боль в животе, тошнота и рвота, могут быть связаны с беременностью.
Во второй половине беременности ощупать живот становится сложно. Увеличенная матка поднимает червеобразный отросток, что может вызывать болевые ощущения выше его обычного местоположения, иногда даже под правым ребром.
Ультразвуковое исследование — надежный и безопасный метод диагностики аппендицита у беременных. Единственным эффективным лечением остается операция, так как без нее существует риск для жизни матери и плода. В период беременности часто применяется лапароскопическое вмешательство.
Острый аппендицит у ребенка
У детей старше трех лет острый аппендицит проявляется аналогично взрослым: основные признаки — боли в животе, тошнота и рвота.
Особенности острого аппендицита у детей младше трех лет:
- Трудно определить, испытывает ли ребенок боль и в какой области. Маленькие дети не могут точно описать свои ощущения.
- Если малыш указывает на место боли, чаще всего это область вокруг пупка, так как аппендикс у детей расположен иначе, чем у взрослых.
- Ребенок становится вялым, капризным, часто плачет и проявляет беспокойство, суча ножками.
- Сон нарушается: ближе к вечеру ребенок становится беспокойным, не спит и плачет всю ночь, что может заставить родителей вызвать «Скорую помощь» под утро.
- Рвота может наблюдаться 3-6 раз в день.
- Температура тела часто повышается до 38-39°C.
Поставить диагноз в таких случаях сложно. Врачи могут оставить ребенка в стационаре на сутки для наблюдения.
Профилактика острого аппендицита
- Здоровое питание. В рационе должны быть достаточные объемы клетчатки (овощи и фрукты) и молочные продукты.
- Своевременно лечите инфекции и воспалительные процессы.
- Боритесь с запорами.
Специальные меры профилактики, полностью исключающие риск острого аппендицита, не существуют.
Вопрос-ответ
Что является причиной аппендицита?
Считается, что самой главной причиной развития аппендицита является закупоривание червеобразного отростка. Закупорка может произойти из-за попадания каловых масс в отросток или если туда попадает инородное тело. Также она вызывается сдавливанием отростка из-за развития спаечных процессов.
Как понять, что у тебя начало аппендицита?
Основные симптомы: сильные боли в разных областях живота (в центре, возле пупка, в правом нижнем боку), ухудшение или полная потеря аппетита, тошнота (иногда с рвотой), повышение субфебрильной температуры, проблемы со стулом, расстройства мочеиспускания, признаки интоксикации организма.
Советы
СОВЕТ №1
Если вы испытываете резкие боли в правом нижнем квадранте живота, не откладывайте визит к врачу. Ранняя диагностика аппендицита может предотвратить серьезные осложнения, такие как перитонит.
СОВЕТ №2
Обратите внимание на сопутствующие симптомы, такие как тошнота, рвота, потеря аппетита и повышение температуры. Эти признаки могут помочь врачу быстрее установить диагноз и начать лечение.
СОВЕТ №3
Не пытайтесь самостоятельно лечить аппендицит с помощью обезболивающих или народных средств. Это может затруднить диагностику и усугубить состояние. Лучше всего обратиться за медицинской помощью.
СОВЕТ №4
После операции по удалению аппендикса следуйте рекомендациям врача по восстановлению. Это включает в себя соблюдение диеты, ограничение физической активности и регулярные контрольные осмотры.