Диагностика причин болей в спине
В зависимости от причин болей в спине может потребоваться консультация различных специалистов: терапевта, дерматолога, невролога, ортопеда, травматолога, инфекциониста, вертебролога, онколога, ревматолога и других. Для уточнения диагноза могут быть назначены инструментальные исследования с участием рентгенолога или врача УЗИ.
Диагностика заболеваний, таких как фурункулез, рожистое воспаление и другие пиодермии, проводится дерматологом или хирургом. Учитываются клинические проявления и проводится визуальный осмотр пораженной кожи. Для выбора антибиотикотерапии выполняется бактериальный посев из гнойника и антибиотикограмма для определения чувствительности микроорганизмов к антибиотикам.
Миозит, воспаление мышечных тканей, требует консультации невролога. Врач собирает анамнез, учитывает симптомы и назначает исследования, такие как электромиография для регистрации электрических потенциалов мышц спины. Ультразвуковое исследование может оценить структуру мышечной ткани. В общем анализе крови при миозите часто наблюдается увеличение лейкоцитов и повышение СОЭ.
Тендинит диагностируется на основе клинических проявлений. Для подтверждения диагноза может быть назначено ультразвуковое исследование сустава и окружающих тканей, а также рентгенография для исключения серьезных патологии. Диагностику проводит травматолог.
Болезнь Бехтерева (анкилозирующий спондилит) диагностируется ревматологом или ортопедом. Выявляются специфические симптомы, собирается анамнез и проводится рентгенография позвоночника. Результаты могут показать «окостенение» позвоночного столба. В некоторых случаях назначаются компьютерная или магнитно-резонансная томография для исключения других заболеваний и выявления воспалительных процессов. Иногда требуется анализ крови на иммуногенетический маркер.
Забрюшинная флегмона диагностируется опытным хирургом. Это состояние сложно отличить от острых гнойных процессов в соседних областях. Необходимо дифференцировать ее от паранефрита или параколита. Для точной диагностики может потребоваться биопсия пораженной ткани.
Подростковый кифоз (болезнь Шейермана-Мау) диагностируется ортопедом или неврологом. Основное проявление — увеличение искривления грудного отдела позвоночника, которое невозможно устранить при разгибании. Это заболевание часто не вызывает дискомфорта, поэтому его редко диагностируют на ранних стадиях. Рентгенография показывает характерную деформацию тел позвонков, а магнитно-резонансная томография выявляет изменения в костной и хрящевой ткани.
Для подтверждения сколиоза требуется консультация ортопеда. На первом этапе проводится осмотр пациента в трех положениях: лежа, сидя и стоя. Оцениваются степень искривления позвоночника и положение тазовых костей. Также проводится неврологический осмотр, так как некоторые патологии центральной нервной системы могут усугублять сколиоз. Основной инструментальный метод — рентгенография, позволяющая измерить углы искривления по методу Кобба. В некоторых случаях могут быть назначены магнитно-резонансная или компьютерная томография.
Для выявления туберкулезного поражения позвоночника требуется консультация ортопеда. Клинические проявления дополняются рентгенографией грудного и/или поясничного отдела. На снимках могут быть обнаружены очаги разрушения костной ткани. В некоторых случаях может потребоваться компьютерная томография для выявления отека тканей. Подтверждение диагноза осуществляется с помощью биопсии.
Диагностика бруцеллеза позвоночника входит в компетенцию инфекциониста. В процессе сбора анамнеза выясняется контакт с рогатым скотом. Учитываются клинические проявления и проводятся лабораторные анализы для выявления возбудителя в крови. В некоторых случаях может быть назначена аллергическая проба с бруцеллином.
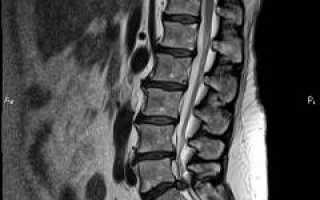
Остеохондроз диагностируется неврологом. Врач собирает анамнез и проводит физикальное обследование спины. Осматривается кожа для выявления покраснений или сыпи, затем сравниваются симметричные сегменты тела. При обнаружении болезненных участков проводится их пальпация. Для подтверждения диагноза используются рентгенография и магнитно-резонансная томография.
Межпозвоночную грыжу выявляет ортопед. Симптомы патологии подтверждаются инструментальными методами, среди которых магнитно-резонансная томография является «золотым стандартом». Этот метод позволяет определить локализацию и размеры грыжи, а также степень защемления спинномозгового нерва. Компьютерная томография также может быть использована, однако рентгенография не дает полной информации.
Диагноз остеомиелита позвоночника подтверждается хирургом или ортопедом. Клиническая картина дополняется данными физикального обследования, в ходе которого пальпируются болезненные участки. Лабораторные анализы показывают увеличение лейкоцитов и другие признаки воспалительного процесса. Инструментальные методы, такие как рентгенография и магнитно-резонансная томография, помогают выявить локализацию остеомиелита и степень разрушения позвонков.
Для подтверждения смещения позвонков требуется консультация вертебролога или ортопеда. Учитываются клинические проявления и проводятся визуальные методы диагностики, такие как рентгенография и магнитно-резонансная томография. Эти методы позволяют оценить состояние позвонков и окружающих мягких тканей. При наличии нарушений в мышечной ткани может быть назначена электромиография.
Перелом позвоночника требует срочной госпитализации. Признаки включают невозможность движения в поврежденном сегменте, сильную боль и напряжение мышц. Для подтверждения диагноза выполняется рентгенография в двух проекциях.
Подтверждение диагноза спинальной опухоли входит в компетенцию вертебролога или онколога. Учитываются жалобы пациента и данные анамнеза, проводится физикальный осмотр. Для подтверждения диагноза используются лабораторные и инструментальные методы, такие как компьютерная и магнитно-резонансная томография.
Для диагностики миелита требуется консультация невролога. Врач проводит тесты для выявления нарушений рефлексов и чувствительности. Люмбальная пункция позволяет взять спинномозговую жидкость для анализа. Наличие увеличенного количества белка и мутности жидкости указывает на воспаление спинного мозга. В некоторых случаях могут быть назначены компьютерная или магнитно-резонансная томография.
Опоясывающий лишай, вызванный вирусом герпеса зостер, диагностируется дерматологом. Обычно диагноз ставится на основе клинической картины, однако в начальной стадии могут возникнуть трудности. Лабораторное подтверждение может включать вирусологическое исследование и иммунофлюоресцентный метод.
Межреберная невралгия может быть диагностирована терапевтом или неврологом. Диагноз основывается на клинической картине и физикальном осмотре. В сложных случаях могут быть назначены компьютерная и магнитно-резонансная томография для исключения других патологий.
Перелом ребер диагностируется травматологом. Врач проводит рентгенографию грудной клетки для выявления нарушения целостности ребер. Для исключения осложнений, таких как пневмоторакс и гемоторакс, может потребоваться плевральная пункция.
Синдром Титце диагностируется терапевтом или ортопедом. После исключения других патологий врач может с уверенностью говорить о синдроме на основе клинической картины. Для исключения серьезных заболеваний могут быть назначены рентгенография и другие исследования.
Для подтверждения остеосаркомы или хондросаркомы ребер необходима консультация онколога. Врач собирает анамнез и проводит дополнительные исследования, включая биопсию и рентгенографию.
Диагностика синдрома крыловидной мышцы осуществляется неврологом или ортопедом. Физикальный осмотр позволяет выявить крыловидное выпирание лопатки. Для исключения других патологий могут быть назначены рентгенография и магнитно-резонансная томография.
Экзостоз лопатки чаще всего выявляется случайно на плановых осмотрах. Ортопед проводит физикальный осмотр и направляет на рентген. Компьютерная и магнитно-резонансная томография могут быть использованы для оценки состояния окружающих тканей.
Диагностика перелома лопатки входит в задачи травматолога и ортопеда. Физикальный осмотр выявляет болезненность и припухлость, а рентгенография позволяет точно локализовать место перелома.
Остеомиелит лопатки может напоминать флегмону. Диагностику проводит хирург, используя рентгенографию и другие методы. При наличии свищей может потребоваться фистулография.
При подозрении на опухоль лопатки пациента направляют к онкологу. Компьютерная и магнитно-резонансная томография помогают локализовать опухоль и оценить состояние окружающих тканей. Биопсия подтверждает диагноз.
Диагностика заболеваний желудочно-кишечного тракта, приводящих к отраженным болям в спине, входит в задачи гастроэнтеролога. Используются визуальные и неинвазивные методы, такие как эндоскопия и УЗИ.
Заболевания дыхательной системы требуют консультации терапевта или пульмонолога. Проводятся физикальный осмотр и рентгенография грудной клетки для выявления патологий.
При почечной колике необходима консультация уролога. Экскреторная урография позволяет выявить причину колики и диагностировать мочекаменную болезнь.
При подозрении на пиелонефрит требуется консультация нефролога и выполнение лабораторных анализов. УЗИ и экскреторная урография помогают подтвердить диагноз.
Врачи отмечают, что боли в спине могут иметь разнообразные причины, начиная от мышечного напряжения и заканчивая более серьезными заболеваниями, такими как межпозвоночные грыжи или остеохондроз. При диагностике важно учитывать локализацию боли: дискомфорт в области лопаток может указывать на проблемы с грудным отделом позвоночника, тогда как боли под ребрами часто связаны с органами брюшной полости. Специалисты рекомендуют проводить комплексное обследование, включая рентген, МРТ или КТ, чтобы точно определить источник боли. Лечение может варьироваться от консервативной терапии, такой как физиотерапия и медикаменты, до хирургического вмешательства в сложных случаях. Важно не игнорировать симптомы и обращаться за медицинской помощью, чтобы избежать осложнений и улучшить качество жизни.

Лечение причин болей в спине
Дискомфорт в спине может возникнуть из-за мышечного перенапряжения или длительного нахождения в неудобной позе. Однако иногда это симптом заболевания, способного вызвать серьезные последствия. При появлении болей в спине важно обратиться к специалисту.
| Симптом | Возможные причины | Необходимые обследования/диагностика |
|---|---|---|
| Боль в спине (диффузная, без четкой локализации) | Мышечное напряжение, остеохондроз, спондилез, фибромиалгия | Рентгенография позвоночника, МРТ, КТ, анализ крови, осмотр невролога |
| Боль в области лопаток | Остеохондроз, миозит, межреберная невралгия, проблемы с желчным пузырем (при боли справа), заболевания сердца (при боли слева) | Рентгенография грудного отдела позвоночника, ЭКГ, УЗИ органов брюшной полости, осмотр невролога, кардиолога |
| Боль под ребрами | Межреберная невралгия, заболевания органов брюшной полости (желчный пузырь, печень, поджелудочная железа, почки), грыжа пищеводного отверстия диафрагмы | Рентгенография грудного отдела позвоночника, УЗИ органов брюшной полости, ФГДС, анализ крови, осмотр гастроэнтеролога |
| Боль в спине справа | Почечная колика, заболевания желчного пузыря, аппендицит, грыжа межпозвонкового диска, мышечное напряжение | УЗИ почек, УЗИ органов брюшной полости, анализ мочи, КТ, МРТ, осмотр уролога, хирурга |
| Боль в спине слева | Заболевания сердца, заболевания селезенки, грыжа межпозвонкового диска, мышечное напряжение | ЭКГ, УЗИ органов брюшной полости, КТ, МРТ, осмотр кардиолога, хирурга |
Первая помощь
Растяжение мышц и связок — распространенное явление, часто вызывающее боль в спине. Существуют рекомендации по первой помощи, которые помогут снизить боль и ускорить восстановление при незначительных травмах.
Первая помощь при растяжении связок и мышц спины включает:
- Применение холода. В первые минуты после травмы прикладывайте холод к поврежденной области. Используйте холодовые пакеты, пакет со льдом или ткань, смоченную в холодной воде. Холод сужает сосуды, снижая риск отека и уменьшая чувствительность болевых рецепторов.
- Иммобилизация. Обеспечьте неподвижность поврежденной области, чтобы предотвратить дальнейшие травмы. Пострадавший должен занять удобное положение и минимизировать движения.
- Прием обезболивающих средств. В первые 2-3 дня рекомендуется использовать нестероидные противовоспалительные препараты (например, анальгин, напроксен, парацетамол), которые снимают боль и предотвращают отек и воспаление. Также можно применять гели и мази на основе диклофенака и кетопрофена.
- Ограничение физической активности. В первые дни после растяжения избегайте физической нагрузки, чтобы не усугубить травму.
Если после травмы возникает сильная боль в спине, это может указывать на ушиб или перелом лопатки, ребра или позвонков. В таком случае обеспечьте пострадавшему неподвижность и вызовите скорую помощь.
Боль в спине — это распространенная проблема, с которой сталкиваются многие люди. Часто пациенты описывают дискомфорт в области лопаток или под ребрами, а также боли, локализующиеся справа или слева. Диагностика таких болей может включать рентген, МРТ и консультации с неврологами или ортопедами. Важно учитывать, что причины могут быть разнообразными: от мышечного напряжения до более серьезных заболеваний, таких как межпозвоночные грыжи или остеохондроз. Лечение часто начинается с консервативных методов: физиотерапия, массаж и лечебная гимнастика. В некоторых случаях может потребоваться медикаментозное лечение или даже хирургическое вмешательство. Люди отмечают, что комплексный подход к терапии, включая изменение образа жизни и регулярные физические нагрузки, значительно улучшает качество жизни и помогает справиться с болями в спине.
Консервативное и хирургическое лечение
Заболевания, вызывающие боли в спине, могут лечиться как консервативно (медикаменты, физиотерапия), так и хирургически. Подбор методов зависит от типа заболевания, его тяжести, наличия осложнений, сопутствующих заболеваний и возраста пациента.
Лечение болей в спине
| Название заболевания | Лечение |
| Заболевания кожи и подкожно-жировой клетчатки | |
| Фурункул | Лечение неосложненного фурункула обычно консервативное. Кожу вокруг обрабатывают антисептиками. Не рекомендуется выдавливать фурункул. При появлении гнойника область обрабатывают йодом и прикладывают сухое тепло. Хирург может удалить стержень фурункула. Антибиотики назначают только при осложнениях. |
| Фурункулез | Лечение может быть консервативным или хирургическим, в зависимости от продолжительности заболевания. Важна личная гигиена. Рекомендуется ограничить водные процедуры и обрабатывать порезы антисептиками. Антибиотики применяются с новокаином для снятия боли. Хирург может назначить стафилококковый анатоксин. Хронический фурункулез лечится хирургически. |
| Карбункул | Лечение включает антибиотики в высоких дозах. Если карбункул небольшой и без сильной лихорадки, возможно амбулаторное лечение. Госпитализация требуется при выраженной интоксикации. Для снятия боли назначают обезболивающие. При отсутствии некротической ткани пораженный участок обрабатывают антисептиком. Хирургическое вмешательство необходимо чаще всего. |
| Эктима | Лечение зависит от количества гнойников. Один гнойник вскрывают и накладывают асептическую повязку. При множественных фликтенах назначают антибиотики. Локально могут применяться лазеротерапия и УВЧ. Рекомендуется растительно-молочная диета. |
| Рожистое воспаление | Лечение зависит от формы заболевания. При эритематозной форме назначают комбинированные антибиотики. В некоторых случаях используют криотерапию. Противовоспалительные препараты также могут быть назначены. Необходим постельный режим. |
| Заболевания мышечной, соединительной и жировой ткани | |
| Миозит | Если миозит вызван инфекцией или аутоиммунным процессом, лечат основное заболевание. Воспаление от физических нагрузок лечат анальгезирующими средствами. Рекомендуется ограничить физическую активность. |
| Тендинит | Лечение консервативное. Для снятия воспаления назначают местные мази. Важно ограничить нагрузку на плечевой пояс. |
| Забрюшинная флегмона | Лечение может быть консервативным или хирургическим. Назначают антибиотики широкого спектра. Госпитализация требуется при выраженной интоксикации. Операция включает дренирование. |
| Заболевания позвоночника | |
| Остеохондроз | На ранних стадиях остеохондроз лечится консервативно. Для снятия боли назначают анальгетики. Важно ускорить регенерацию хрящевой ткани с помощью хондропротекторов. Физиотерапия также важна. |
| Межпозвоночная грыжа | Лечение консервативное. Необходим строгий постельный режим. Для снятия боли назначают противовоспалительные препараты. Хирургическое вмешательство требуется при неэффективности консервативного лечения. |
| Смещение позвонков | Лечение преимущественно консервативное. Назначают лечебную гимнастику для укрепления мышц. |
| Сколиоз | Лечение зависит от степени искривления. При 1 степени назначают массаж и гимнастику. Хирургическое вмешательство показано при 3 и 4 степени. |
| Кифоз | Полного лечения кифоза не существует. Лечение 1 степени возможно с помощью мануальной терапии. |
| Болезнь Бехтерева | Лечение консервативное. Назначают противовоспалительные препараты и стероиды. |
| Туберкулез позвоночника | Лечение проводится в специализированной клинике. Назначаются обезболивающие и антибиотики. |
| Бруцеллез позвоночника | При легком течении лечение амбулаторное. Назначают антибиотики и противовоспалительные препараты. |
| Остеомиелит | Госпитализация обязательна. Назначают антибиотики и ограничивают движения в позвоночнике. |
| Перелом позвонков | Лечение зависит от типа перелома. При компрессионном переломе назначают корсет и физиотерапию. |
| Спинальная опухоль | Чаще всего требуется хирургическое вмешательство. |
| Миелит | Пациент должен соблюдать постельный режим. Назначают антибактериальную терапию. |
| Болезнь Шейермана-Мау | Раннее выявление позволяет использовать консервативное лечение. |
| Заболевания, сопровождающиеся болью в области ребер | |
| Межреберная невралгия | Необходимо соблюдать постельный режим. Лечение включает анальгетики и противовоспалительные препараты. |
| Перелом ребер | При переломах необходимо обезболивание. Лечение неосложненных переломов обычно амбулаторное. |
| Опоясывающий лишай | Обычно заболевание проходит самостоятельно, но для облегчения состояния назначают обезболивающие и антивирусные препараты. |
| Синдром Титце | Лечение в основном медикаментозное. Назначают противовоспалительные мази. |
| Остеосаркома и остеохондрома ребер | Лечение зависит от стадии заболевания. Хирургическое вмешательство является основным методом. |
| Заболевания, сопровождающиеся болью в области лопаток | |
| Синдром крыловидной лопатки | Лечение направлено на устранение причины сдавливания нерва. Боль купируют противовоспалительными препаратами. |
| Остеомиелит лопатки | Лечение хирургическое. |
| Перелом лопатки | Лечение чаще всего консервативное. |
| Экзостоз лопатки | При больших размерах экзостоза проводится операция. |
| Опухоль лопатки | Хирургическое лечение является основным методом. |
| Заболевания желудочно-кишечного тракта, приводящие к отраженным болям в спине | |
| Язва желудка или двенадцатиперстной кишки | Лечение подбирается индивидуально, часто используются схемы с антибиотиками и блокаторами протонного насоса. |
| Панкреатит | Лечение консервативное, включает голодную диету и обезболивающие. |
| Кишечная непроходимость | Начинают с консервативного лечения. |
| Болезни сердечно-сосудистой системы, приводящие к отраженным болям в спине | |
| Инфаркт миокарда | Боль купируют наркотическими анальгетиками. |
| Стенокардия | Боль купируют нитроглицерином. |
| Заболевания почек, вызывающие отраженные боли в спине | |
| Пиелонефрит | Лечение консервативное, включает антибиотики. |
| Почечная колика | Для снятия боли назначают наркотические обезболивающие. |
| Патологии дыхательной системы, сопровождающиеся болями в спине | |
| Воспаление легких | Назначают антибиотики и бронхолитики. |
| Плеврит | Лечение направлено на устранение инфекции. |
| Рак легких | Хирургическое лечение при отсутствии противопоказаний. |

Боли в области позвоночника
Наиболее распространенной причиной болей в спине является сжатие и воспаление спинномозговых корешков, или радикулит. Это может быть вызвано чрезмерными физическими нагрузками или дегенеративно-дистрофическими заболеваниями межпозвоночных дисков. Также существуют и другие заболевания, вызывающие дискомфорт в позвоночнике.
Боли в спине чаще всего наблюдаются при:
- остеохондрозе;
- радикулите;
- грыже межпозвоночного диска;
- смещении позвонков.
Остеохондроз
Остеохондроз — распространенное заболевание, вызывающее дистрофические изменения в хрящевой ткани межпозвоночных дисков. Оно может затрагивать любой участок позвоночника, но чаще всего наблюдается в поясничном и крестцовом отделах.
Постоянная нагрузка на позвоночник приводит к износу хрящевой ткани, что уменьшает расстояние между позвонками и сжимает спинномозговые нервы. Компрессия корешков спинного мозга вызывает боли в спине, шее или крестце различной интенсивности.
Наиболее распространенные причины остеохондроза:
- Возраст. С возрастом хрящевая ткань теряет способность к регенерации из-за истощения протеогликанов в хондробластах, что приводит к разрушению хрящевой ткани межпозвоночных дисков.
- Чрезмерные физические нагрузки. Постоянные микротравмы способствуют дистрофическим изменениям в клетках хрящевой ткани, что усугубляет патологический процесс.
- Работа в неудобной позе. Длительное нахождение в некомфортной позиции негативно сказывается на мышцах спины и распределении нагрузки на межпозвоночные диски, что способствует разрушению хряща.
- Деформации позвоночника. Врожденные и приобретенные деформации, такие как сколиоз и кифоз, перераспределяют нагрузку, увеличивая давление на позвонки и межпозвоночные диски, что создает условия для дистрофии.
- Неполноценное питание. Некоторые продукты, такие как заливное из мяса и рыбы, холодец, тушеное мясо с суставными хрящами, соевые продукты и авокадо, могут улучшать обновление хрящевой ткани.
- Лишний вес. Увеличение массы тела негативно влияет на опорно-двигательный аппарат, снижая способность мышц спины поддерживать нормальное положение позвоночника и увеличивая нагрузку на межпозвоночные диски.
Радикулит
Радикулит — это симптом, а не отдельное заболевание, характеризующийся воспалением корешков спинного мозга. Основная причина радикулита — сжатие этих корешков. Главный признак радикулита — боль вдоль пораженного спинномозгового нерва.
Боль может возникать внезапно и имеет приступообразный характер. Кроме болевого синдрома, возможны нарушения тактильной чувствительности, такие как снижение чувствительности или покалывание в конечностях, а также двигательные расстройства. Остеохондроз крестцово-поясничного отдела часто вызывает радикулит и может привести к ишиасу — воспалению седалищного нерва. Ишиас проявляется болями в пояснице, иррадиирующими в заднюю часть нижней конечности, включая бедро, голень и стопу.
Радикулит может развиваться на фоне следующих заболеваний:
- остеохондроз;
- остеофиты позвоночника;
- грыжа межпозвоночного диска;
- травмы позвоночного столба.
Грыжа позвоночника
Грыжа позвоночника – это разрыв оболочки межпозвоночного диска с смещением его центральной части. Чаще всего она встречается у людей в возрасте 25–45 лет, ведущих активный образ жизни.
Межпозвоночная грыжа, как и радикулит, часто развивается на фоне остеохондроза, преимущественно в поясничном отделе позвоночника. Разрыв внешнего кольца диска вызывает смещение ядра назад, что может сжимать корешки спинного мозга. Симптомы включают радикулит – боль вдоль нерва, а также нарушения чувствительности и двигательной активности конечностей. Грыжа в поясничной области часто затрагивает седалищный нерв, что приводит к ишиасу.
Смещение позвонков
Смещение позвонков, или спондилолистез, — это изменение положения одного позвонка относительно соседних. Это состояние может возникнуть у людей любого возраста.
Небольшие смещения могут не проявляться на протяжении жизни. Однако, если спондилолистез сжимает корешки спинного мозга, это может вызвать болевой синдром, связанный с радикулитом. Чаще всего смещение наблюдается в поясничной области, проявляясь симптомами ишиаса. Основной признак — боль в пояснице, отдающая в ноги. Также возможны парестезии: жжение, покалывание или онемение. В некоторых случаях снижается тактильная и болевая чувствительность. Иногда возникают трудности с мочеиспусканием и дефекацией.
Основные причины смещения позвонков:
- врожденные или приобретенные аномалии развития позвоночника;
- слабость мышечно-связочного аппарата спины;
- травмы позвоночника;
- дегенеративно-дистрофические заболевания позвоночника;
- опухоли позвоночника.
Боли в области ребер
Болевые ощущения в области ребер могут возникать по разным причинам. Одной из наиболее распространенных является компрессия межреберных нервов. Травмы грудной клетки или грудного отдела позвоночника также часто вызывают болевой синдром. Интенсивная боль в ребрах может указывать на злокачественное образование.
Основные причины болей в области ребер:
- межреберная невралгия;
- герпес зостер;
- перелом ребра.
Межреберная невралгия
Межреберная невралгия, или тораколгия, — это состояние, связанное с раздражением или сжатием межреберных нервов. Боль обычно локализуется вдоль пораженных нервов, но может иррадиировать в поясницу, область лопаток или грудину. Часто боли описываются как острые и жгучие, достигая максимальной интенсивности при вдохе. Увеличение болевых ощущений может происходить при резких движениях, кашле или чихании.
Также могут возникать спазмы межреберных мышц. Кожа в области межреберья может стать бледной или красной, а в зоне поражения нерва наблюдается потеря чувствительности и онемение.
Причины межреберной невралгии:
- длительное нахождение в неудобной позе;
- физическое перенапряжение;
- стресс;
- переохлаждение;
- резкие неудачные движения;
- травмы грудной клетки;
- остеохондроз грудного отдела позвоночника;
- болезнь Бехтерева;
- плеврит;
- опухоли спинного мозга.
Герпес зостер
Опоясывающий лишай, вызванный вирусом герпеса зостер (Herpes zoster), проявляется односторонней сыпью и сильной болью. Обычно заболевание возникает осенью и зимой, особенно у людей старше 60-65 лет. В редких случаях вирус может повторно активироваться.
Возбудитель опоясывающего лишая — вирус герпеса, вызывающий также ветряную оспу. После ветрянки вирус остается в латентном состоянии в задних рогах спинного мозга и может активироваться спустя десятилетия на фоне снижения иммунитета.
Факторы, способствующие активации вируса герпеса зостер:
- стресс;
- физическое перенапряжение;
- ВИЧ-инфекция;
- применение иммунодепрессантов;
- наличие опухолей;
- трансплантация органов.
Инфекция поражает нервную ткань и кожу, в частности межреберные нервы. Перед сыпью могут наблюдаться головные боли, мышечная слабость и небольшое повышение температуры. На месте будущих высыпаний возникают боль, зуд, жжение или покалывание. Через 24-72 часа появляются розоватые пятна, которые превращаются в пузырьки с прозрачной жидкостью. Температура может достигать 38-38,5°C. В некоторых случаях может быть затронут тройничный нерв, что приводит к поражению глаза, уха и иногда к параличу мимических мышц. Опоясывающий лишай характеризуется односторонним поражением.
У пациентов с иммунодефицитом опоясывающий лишай может вызывать генерализованные высыпания и поражение спинного и головного мозга.
Перелом ребра
Перелом ребра — это нарушение целостности костной или хрящевой ткани ребер, наиболее распространенное повреждение грудной клетки. Обычно он происходит из-за падения на острые предметы, ударов или сильного сжатия. Реже травмы возникают из-за инфекций, остеопороза (снижение плотности костной ткани) или опухолей в области грудной клетки. Чаще всего переломы наблюдаются у пожилых людей из-за остеопороза.
При переломе ребра возникает сильная боль, усиливающаяся при движении, кашле, разговоре или глубоком вдохе. Кожа на грудной клетке может побледнеть, наблюдается отек мягких тканей и иногда гематома (скопление крови под кожей). Если повреждена кожа, при пальпации можно ощутить крепитацию воздуха, напоминающую поскрипывание. Также может быть деформация грудной клетки в виде ступеньки.
Перелом одного ребра обычно не приводит к серьезным осложнениям, таким как гемоторакс, повреждение органов грудной полости или пневмоторакс.
Боли в области лопаток
Боль в области лопаток может возникать из-за растяжения мышц и связок, травм или дегенеративных изменений в позвоночнике. Иногда дискомфорт в этой зоне отражает заболевания желудочно-кишечного тракта или сердечно-сосудистой системы.
Боли под лопаткой
Боли под лопаткой могут быть вызваны различными заболеваниями, включая травмы и остеохондроз. В некоторых случаях дискомфорт указывает на серьезные состояния, такие как инфаркт, язвенная болезнь или почечная колика.
К причинам болей под лопаткой относятся:
- Остеохондроз грудного отдела позвоночника проявляется болями в области плеча, грудной клетки и подлопаточной зоны. Боль возникает из-за сжатия спинномозговых корешков. Возможны потеря чувствительности и нарушения движений в руках. Остеохондроз грудного отдела встречается реже, чем поясничный.
- Межреберная невралгия вызывает боли вдоль межреберного нерва. Сжатие нижних спинномозговых корешков может вызывать дискомфорт под лопатками. Боль острая и резкая, усиливается при движениях, чихании или кашле. Иногда наблюдаются спазмы межреберных мышц.
- Язва желудка может проявляться болями в верхней части живота и отражаться на грудной клетке и области под лопатками. Боль возникает сразу после еды, также могут быть изжога, отрыжка, тошнота, рвота и потеря веса. Язвенная болезнь часто обостряется осенью и весной.
- Печеночная (желчная) колика возникает из-за спазма желчного пузыря или закупорки желчных путей. Основной симптом — резкая, колющая боль в правом подреберье, которая может иррадиировать в правое плечо, лопатку, шею или челюсть. В редких случаях боль может распространяться влево, имитируя стенокардию.
- Пиелонефрит обычно проявляется болями в пояснице, но дискомфорт может ощущаться в области подреберья или под лопаткой. Возможны проблемы с мочеиспусканием (учащение и болезненность). Острый пиелонефрит сопровождается лихорадкой, ознобом, слабостью, головными болями, иногда тошнотой и рвотой.
- Почечная колика может вызывать сильные боли в подлопаточной области, хотя такая локализация встречается реже. Боль чаще распространяется по мочеточнику в пах и бедро. Также может наблюдаться учащение мочеиспускания с болями в мочеиспускательном канале.
- Инфаркт миокарда возникает из-за недостаточного кровоснабжения сердечной мышцы, что приводит к некрозу миокарда. Сильная и продолжительная боль в груди может иррадиировать в левое плечо, руку, лопатку, шею, челюсть и верхнюю часть живота.
- Травма лопатки может произойти при ударе или падении на спину. В некоторых случаях травма возникает из-за падения на выпрямленную руку или локоть. Боль может ощущаться как в самой лопатке, так и под ней, усиливаясь при движениях плечевого пояса. При переломах лопатки боль становится острой, может возникнуть отек и припухлость мягких тканей.
Боли между лопатками
Боли между лопатками чаще всего связаны с проблемами позвоночника. Основной причиной является остеохондроз грудного отдела. Также боли могут вызывать врожденные аномалии, такие как кифоз и сколиоз. Некоторые заболевания органов пищеварительной, дыхательной и сердечно-сосудистой систем могут приводить к иррадиирующим болям в этой области.
К болям между лопатками могут приводить следующие заболевания:
- Кифоз — искривление грудного отдела позвоночника, проявляющееся сутулостью или горбатостью. Боль возникает из-за увеличенной нагрузки на спинные мышцы и связки, часто наблюдаются нарушения работы дыхательных мышц.
- Остеохондроз грудного отдела позвоночника — дистрофические изменения в хрящевой ткани межпозвоночных дисков. Утрата эластичности дисков уменьшает пространство между позвонками и может сжимать спинномозговые нервы, вызывая межреберную невралгию с сильными болями вдоль пораженного нерва, иногда ощущаемыми между лопатками.
- Смещение грудных позвонков может сжимать корешки спинного мозга, вызывая резкую, приступообразную боль, локализующуюся в межреберье, с возможной иррадиацией в плечо, руку, грудину и надлопаточную область. Также могут возникать парестезии, снижение чувствительности и двигательные расстройства.
- Сколиоз — боковое искривление позвоночника, уменьшающее расстояние между позвонками и сжимающее спинномозговые корешки (радикулит). Степень искривления может нарушать осанку и положение органов малого таза.
- Поддиафрагмальный абсцесс — скопление гноя под диафрагмой, осложнение заболеваний желудочно-кишечного тракта, таких как аппендицит, холецистит или перитонит. Боли между лопатками сопровождаются высокой температурой, ознобом, головной болью, мышечной слабостью и потерей аппетита.
- Стенокардия — проявление ишемической болезни сердца, характеризующееся болями или дискомфортом за грудиной, иррадиирующими в левое плечо, руку, шею и между лопатками. Приступы стенокардии не длятся более 15 минут.
- Язва желудка может проявляться болями не только в верхней части живота, но и в области лопаток. Боль описывается как сильная, острая, жгучая, иногда кинжальная. Часто наблюдаются изжога, тошнота, рвота и потеря аппетита.
Боли под левой лопаткой
Боль под левой лопаткой может быть связана с заболеваниями пищеварительной системы или сжатиями межреберного нерва. В некоторых случаях она сигнализирует о серьезных сердечных проблемах, таких как инфаркт миокарда, требующих немедленной медицинской помощи.
Причины болей под левой лопаткой:
- межреберная невралгия;
- стенокардия;
- инфаркт миокарда;
- язва желудка;
- панкреатит;
- перелом нижних ребер;
- левосторонняя почечная колика.
Боли под правой лопаткой
Боли в области правой лопатки часто связаны с заболеваниями пищеварительной или мочевыделительной систем. Они могут указывать на серьезные недуги, требующие срочной госпитализации.
К причинам болей под правой лопаткой относятся:
- холецистит;
- желчная колика;
- ретроцекальный аппендицит;
- правосторонняя почечная колика.
Когда боли отдают в лопатку?
Существует множество заболеваний, проявляющихся болями в области лопатки. Длительная боль, не связанная с физическим или умственным напряжением, может указывать на серьезные проблемы с внутренними органами.
Некоторые заболевания, вызывающие отраженные боли в лопатке:
- Инфаркт миокарда – проявление ишемической болезни сердца, при котором недостаток кровоснабжения приводит к некрозу сердечной ткани. Боль в груди может иррадиировать в левое плечо, руку и лопатку. Приступ боли длится от нескольких до десятков минут и может привести к остановке сердца.
- Стенокардия – форма ишемической болезни сердца с менее выраженными болями. Они обычно не длятся более 10-15 минут и локализуются в грудной клетке, отдавая в лопатку и левую руку. Боль купируется нитроглицерином или другими нитратами.
- Пиелонефрит – воспаление почечной ткани и лоханки. Острый пиелонефрит сопровождается повышением температуры, ознобом, головными болями, тошнотой и рвотой. Тупая боль в пояснице может отражаться в нижнюю часть живота, пах и иногда в лопатку.
- Почечная колика – синдром, связанный с мочевыделительной системой, возникающий из-за спазма мочеточника или почки. Внезапная резкая боль длится от нескольких минут до десятков минут, локализуясь в пояснице и отражаясь в пах и половые органы. В некоторых случаях боль может подниматься до лопатки.
- Желчная колика – приступообразные боли из-за спазма желчевыводящих путей или их закупорки камнем. Боль в правом подреберье может отдавать в правую руку, лопатку и грудную клетку, часто сопровождаясь тошнотой и рвотой. Длительное нарушение оттока желчи может привести к желтухе.
- Поддиафрагмальный абсцесс – осложнение холецистита, аппендицита и перитонита, представляющее собой скопление гноя под диафрагмой. Проявляется высокой температурой, ознобом, головными болями и повышенной потливостью. Боли в нижней части грудной клетки могут отражаться в ключицу и лопатку, часто наблюдаются одышка и сухой кашель.
- Спинальная опухоль – доброкачественные или злокачественные новообразования в спинном мозге или позвоночнике. Боль локализуется в грудном или поясничном отделе и усиливается ночью или утром. Она может отражаться в конечностях и лопатке, а также вызывать потерю чувствительности и мышечную слабость.
Почему болит спина и живот?
Появление болей в спине и животе часто указывает на заболевания желудочно-кишечного тракта. Эти боли обычно связаны с инфекциями, требующими срочного медицинского вмешательства.
Наиболее распространенные причины болей в спине и животе:
- Язвенная болезнь. Язвы желудка и двенадцатиперстной кишки вызывают резкие боли в верхней части живота, которые могут отдавать в грудной отдел позвоночника и поясницу. При язве двенадцатиперстной кишки возникают «голодные боли», исчезающие после еды, тогда как боли при язве желудка могут усиливаться сразу после приема пищи. Язвенная болезнь также сопровождается изжогой, тошнотой с рвотой и снижением аппетита. Обострения происходят весной и осенью.
- Кишечная непроходимость вызывает боли в пояснице и животе. При резком или длительном нарушении кровоснабжения кишечника может возникнуть некроз тканей, сопровождающийся острой болью, которая со временем становится менее интенсивной. Некоторые формы кишечной непроходимости проявляются многократной рвотой. Скопление каловых масс и газов приводит к асимметрии и вздутию живота.
- Аппендицит — распространенное заболевание, связанное с воспалением червеобразного отростка. Воспаление аппендикса, находящегося в нетипичном положении, вызывает тупые боли в животе, правом подреберье и правой подлопаточной области. Также могут наблюдаться лихорадка (37,5 – 38°C), тошнота, рвота и нарушения стула (диарея).
Почему болит спина и отдает в ноги?
Боль в спине, отдающая в ноги, обычно указывает на сжатие и воспаление седалищного нерва, известное как ишиас. Седалищный нерв, образованный нижними поясничными и крестцовыми спинномозговыми нервами, является самым крупным нервом в организме. Он охватывает ягодицу, заднюю часть бедра, голень и стопу.
При ишиасе болевые ощущения чаще всего возникают с одной стороны. Дискомфорт начинается в пояснице и крестце, затем распространяется по седалищному нерву на заднюю часть ноги.
Наиболее распространенной причиной ишиаса является остеохондроз поясничного отдела. Это заболевание приводит к дистрофическим изменениям в хрящевой ткани межпозвоночных дисков, что со временем уменьшает расстояние между позвонками и может сжимать нервные волокна седалищного нерва. Межпозвоночная грыжа также может вызывать ишиас, когда разрыв наружной части диска приводит к выпячиванию ядра в сторону нерва, вызывая его сдавление.
Вопрос-ответ
Что делать, если болит позвоночник в области лопаток?
Если болит спина в районе лопаток, необходимо обратиться на прием к неврологу. При сопутствующем кашле, повышении температуры, общей слабости поможет терапевт, пульмонолог. Для определения диагноза оценивают анализы крови и мочи, проводят компьютерное, магнитно-резонансное сканирование, электрокардиографию.
Что может болеть на спине справа под ребрами?
Боль в правом боку в районе подреберья – это симптом многих заболеваний органов брюшной полости. В районе правого подреберья расположен желчный пузырь, головка поджелудочной железы, часть двенадцатиперстной, тонкой и ободочной кишки. Болезни печени и почек тоже проявляются болезненностью в той же области.
Какой препарат снимает боль в позвоночнике?
Самыми распространенными препаратами в лечении болей в спине являются нестероидные противовоспалительные средства («Мовалис», «Кеторол», «Кетанал», «Дексалгин» и др.). Основной их фармакологический эффект — заблокировать циклооксигеназу в тромбоцитах крови человека.
Советы
СОВЕТ №1
Обратитесь к врачу для точной диагностики. Боли в спине могут быть вызваны различными причинами, включая мышечные спазмы, проблемы с позвоночником или внутренние заболевания. Консультация с врачом поможет определить источник боли и выбрать правильное лечение.
СОВЕТ №2
Регулярно выполняйте упражнения для укрепления мышц спины и улучшения гибкости. Упражнения, такие как растяжка, йога или пилатес, могут помочь снизить напряжение в мышцах и улучшить осанку, что в свою очередь может уменьшить болевые ощущения.
СОВЕТ №3
Обратите внимание на свою осанку и ergonomics. Правильная осанка при сидении, стоянии и подъеме тяжестей может значительно снизить нагрузку на позвоночник. Используйте удобные стулья и подушки, чтобы поддерживать правильное положение тела.
СОВЕТ №4
Не игнорируйте болевые симптомы. Если боль в спине сохраняется более нескольких дней или усиливается, важно не откладывать визит к специалисту. Раннее вмешательство может предотвратить развитие более серьезных проблем со здоровьем.