Анатомия нижней части живота у женщин
Человеческий живот делится на три зоны:
- эпигастрия (верхняя часть);
- мезогастрия (средняя часть);
- гипогастрия (нижняя часть).
| Зона живота | Органы |
| Эпигастрия | * часть пищевода; * желудок; * двенадцатиперстная кишка; * печень; * желчный пузырь; * поджелудочная железа; * селезенка; * верхняя часть левой и правой почек; |
| Мезогастрия | * тонкий и толстый кишечник; * нижняя часть левой и правой почек; * верхняя часть мочеточников; |
| Гипогастрия | * конечный участок подвздошной кишки; * слепая кишка; * аппендикс; * петли тонкого кишечника; * сигмовидная кишка; * прямая кишка; * нижняя часть мочеточников; * мочевой пузырь; * матка; * маточные трубы; * яичники. |
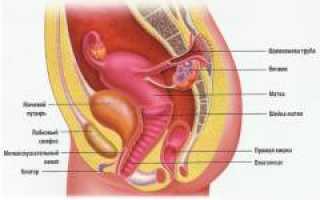
В нижней части живота расположены:
- тонкий и толстый кишечник;
- мочевой пузырь;
- матка;
- маточные трубы;
- яичники.
Боли внизу живота у женщин могут иметь разнообразные причины, и врачи подчеркивают важность их своевременной диагностики. Одной из наиболее распространенных причин является менструация, однако существуют и другие факторы, такие как воспалительные заболевания органов малого таза, кисты яичников или даже аппендицит. Важно отметить, что боли могут быть как острыми, так и хроническими, что требует индивидуального подхода к каждому случаю.
При возникновении болей внизу живота рекомендуется не игнорировать симптомы. Врачи советуют обратиться к специалисту для проведения обследования, которое может включать УЗИ, анализы крови и другие диагностические процедуры. Самолечение может привести к ухудшению состояния, поэтому важно следовать рекомендациям врача. В некоторых случаях может потребоваться медикаментозное лечение или даже хирургическое вмешательство. Забота о здоровье и своевременное обращение к врачу помогут избежать серьезных осложнений.

Тонкая и толстая кишка
Тонкая кишка — ключевой элемент пищеварительной системы, где происходит переваривание пищи, включая химическую и механическую обработку.
Тонкая кишка делится на:
- двенадцатиперстную кишку;
- тощую кишку;
- подвздошную кишку.
Толстая кишка завершает пищеварительную систему. Здесь происходит всасывание воды и формирование кала.
Толстая кишка включает:
- слепую кишку и аппендикс;
- ободочную кишку (восходящая, поперечная, нисходящая и сигмовидная ободочная кишка);
- прямую кишку.
| Причина боли внизу живота | Симптомы (кроме боли) | Что делать |
|---|---|---|
| Менструация | Кровотечение, спазмы, вздутие живота | Принимать обезболивающие (Ибупрофен, Парацетамол), использовать грелку, отдыхать. При сильной боли обратиться к врачу. |
| Овуляция | Легкая боль, тянущие ощущения, возможно небольшое кровотечение | Отдых, тепло, обезболивающие при необходимости. |
| Эндометриоз | Сильные боли во время менструации, боли во время полового акта, бесплодие, нерегулярные менструации | Обратиться к гинекологу для диагностики и лечения. |
| Киста яичника | Боль внизу живота, вздутие живота, тошнота, рвота, нарушение менструального цикла | Обратиться к гинекологу для диагностики и лечения. |
| Внематочная беременность | Боль внизу живота, кровотечение, головокружение, слабость | НЕМЕДЛЕННО обратиться к врачу – это опасное для жизни состояние. |
| Аппендицит | Боль внизу живота (часто начинается в районе пупка и перемещается вниз), тошнота, рвота, лихорадка | НЕМЕДЛЕННО обратиться к врачу – это требует срочной медицинской помощи. |
| Воспалительные заболевания органов малого таза (ВЗОМТ) | Боль внизу живота, необычные выделения, лихорадка, частое мочеиспускание | Обратиться к гинекологу для диагностики и лечения. |
| Мочекаменная болезнь | Боль внизу живота, боль при мочеиспускании, кровь в моче | Обратиться к урологу. |
| Запор | Боль внизу живота, вздутие, затрудненный стул | Увеличить потребление жидкости и клетчатки, принять слабительное (после консультации с врачом). |
| Стресс | Боль внизу живота, головная боль, беспокойство | Расслабляющие техники, психотерапия. |
Мочевой пузырь
Мочевой пузырь — орган выделительной системы, расположенный в малом тазу, позади лобкового симфиза.
Основные функции мочевого пузыря — накопление мочи и ее выведение через мочеиспускательный канал.
Структура мочевого пузыря:
- нижняя часть — дно;
- средняя часть — тело;
- верхняя часть — верхушка.
В верхней части расположены мочеточники, а в нижней — соединение с мочеиспускательным каналом. В области внутреннего отверстия мочеиспускательного канала мышечные волокна образуют сфинктер, который удерживает мочу в пузыре.
Боли внизу живота у женщин — это распространенная проблема, о которой часто говорят в медицинских кругах и на форумах. Многие женщины описывают эти боли как острые, тянущие или спазматические. Причины могут быть разнообразными: от менструации и овуляции до более серьезных заболеваний, таких как эндометриоз, миома матки или воспалительные процессы. Важно понимать, что каждая ситуация индивидуальна, и не стоит игнорировать симптомы, особенно если они сопровождаются другими признаками, такими как высокая температура или сильная слабость.
При возникновении болей рекомендуется обратиться к врачу для диагностики. В некоторых случаях может помочь применение тепла, отдых или безрецептурные обезболивающие. Однако самолечение не всегда безопасно, поэтому консультация специалиста — лучший путь к облегчению состояния и выявлению причины болей.

Матка
Матка — внутренний половой орган женского организма, предназначенный для развития плода.
Она расположена в малом тазу, между мочевым пузырем и прямой кишкой.
Структура матки включает:
- дно;
- тело;
- шейку матки.
В верхних углах находятся маточные трубы, а в нижней части орган сужается, образуя канал шейки матки, который соединяет матку с влагалищем.
Шейка матки — узкая область, состоящая из влагалищной и надвлагалищной частей. Внутри проходит цервикальный канал с слизистой пробкой, защищающей полость матки от микробов.
Стенка матки состоит из:
- эндометрия (слизистая оболочка, частично отторгающаяся во время менструации);
- миометрия (три слоя гладкомышечных волокон);
- периметрия (брюшина, покрывающая матку).
Длина матки у женщин составляет от семи до девяти сантиметров. Масса матки у нерожавших женщин — от сорока до пятидесяти граммов, у рожавших — от восьмидесяти до девяноста граммов.
Маточные трубы
Маточные трубы начинаются от верхних углов матки и соединяют ее с брюшной полостью. Их основная функция — создать условия для перемещения сперматозоидов к яйцеклетке и обеспечить ее транспорт в полость матки после оплодотворения.
Маточная труба делится на следующие участки:
- интерстициальный;
- истмический;
- ампулярный.
Оплодотворение яйцеклетки происходит в ампулярном участке. Затем зигота перемещается по трубе благодаря перистальтическим сокращениям и ресничкам на слизистой оболочке.

Яичники
Яичники — парные половые железы, расположенные по бокам матки, за широкими связками.
Основные функции яичников:
- образование и созревание женских половых клеток;
- синтез половых гормонов (эстроген, прогестерон, андрогены).
Структура яичников:
- корковое вещество с первичными фолликулами и желтыми телами;
- мозговое вещество из соединительной ткани с сосудами и нервами.
Каждый месяц в яичниках созревает фолликул и яйцеклетка. В середине менструального цикла фолликул разрывается, и яйцеклетка выходит. На месте разорвавшегося фолликула образуется желтое тело.
Яичниковый цикл делится на две фазы:
- первая фаза – фолликулярная, характеризуется развитием фолликула и выработкой эстрогена;
- вторая фаза – лютеиновая, в ходе которой формируется желтое тело и синтезируется прогестерон.
Женский таз
Таз служит хранилищем для внутренних органов и состоит из двух тазовых костей, крестца и копчика. Он делится на большой и малый таз.
В женском тазу находятся:
- мочевой пузырь;
- прямая кишка;
- яичники;
- маточные трубы;
- матка;
- влагалище.
Таз играет ключевую роль в родах, так как плод проходит через него. Во время беременности размеры таза измеряются с помощью тазомера (инструмент с сантиметровой шкалой), что позволяет предсказать возможность естественных родов.
Женский таз шире и плосче мужского, а объем полости малого таза у женщин больше.
Какие структуры могут воспаляться в нижней части живота у женщин?
Боли в нижнем животе могут быть вызваны поражением следующих органов:
- внутренние половые органы (влагалище, шейка матки, матка, маточные трубы, яичники);
- тонкий кишечник (подвздошная кишка);
- толстый кишечник (слепая кишка, аппендикс, сигмовидная и прямая кишка);
- мышцы таза (грушевидная мышца);
- седалищный нерв;
- почки;
- мочевой пузырь;
- мочеточник.
Причины болей в нижней части живота у женщин
Боли в нижнем животе у женщин могут иметь различные причины.
Причины болей в нижней части живота у женщин:
- внематочные репродуктивные нарушения;
- заболевания матки;
- проблемы с мочевыводящей системой;
- расстройства кишечника;
- неврологические нарушения.
Внематочные репродуктивные расстройства
Внематочные репродуктивные расстройства включают заболевания половых органов, таких как влагалище, маточные трубы и яичники.
Клинические проявления гинекологических заболеваний:
- боли в нижней части живота (усиливающиеся перед менструацией);
- нарушения менструального цикла;
- выделения (часто слизисто-гнойные);
- бесплодие;
- зуд в области промежности (при воспалении);
- слабость и утомляемость;
- частое мочеиспускание.
Основные внематочные репродуктивные расстройства:
- эндометриоз;
- спаечная болезнь;
- киста яичника;
- внематочная беременность;
- сальпингит и сальпингоофорит (аднексит);
- синдром остаточного яичника;
- овуляторный синдром;
- вагинит.
| Наименование расстройства | Описание | Симптомы |
| Эндометриоз | Заболевание, при котором клетки эндометрия разрастаются за пределами слизистой матки, в половых органах или других органах. Эти клетки реагируют на гормоны, вызывая циклические изменения и кровотечения, что может приводить к воспалению. Эндометриоз чаще встречается у женщин репродуктивного возраста. | Женщины испытывают периодические боли внизу живота перед менструацией, которые могут стать постоянными. Боли могут возникать во время полового акта, мочеиспускания и дефекации. Наблюдаются нарушения менструального цикла и изменения в характере выделений. Бесплодие также часто сопутствует эндометриозу. |
| Спаечная болезнь | Плохая гигиена или инфекции могут привести к воспалению и образованию спаек в половых органах. Это может затруднить попадание яйцеклетки в трубу и вызвать бесплодие. Если яйцеклетка попадает в трубу, может возникнуть внематочная беременность, требующая экстренной помощи. | Симптомы спаечной болезни: * бесплодие; * периодические боли внизу живота. Заболевание может протекать бессимптомно, и основная жалоба при обращении к врачу часто связана с бесплодием. Обычно спаечная болезнь выявляется при УЗИ. |
| Киста яичника | Киста — полостное образование, заполненное жидкостью или кровью. Кисты делятся на функциональные и нефункциональные. Функциональные кисты могут рассасываться самостоятельно, нефункциональные требуют удаления. Основная причина — гормональный дисбаланс. | Женщина может испытывать: * тянущие боли внизу живота (обычно с одной стороны); * нарушения менструального цикла; * изменения в характере и количестве выделений. При осложнениях боли становятся интенсивными, может повышаться температура, возникать тошнота и рвота. |
| Внематочная беременность | Эмбрион имплантируется вне полости матки, чаще всего в маточной трубе. Причины — заболевания половых органов, аборты или недоразвитие маточных труб. Трубная беременность может прерваться через 2-12 недель. | На начальных стадиях симптомы могут быть схожи с нормальной беременностью. При разрыве маточной трубы возникают резкие боли внизу живота, слабость, головокружение, кровянистые выделения, снижение артериального давления и учащение пульса. |
| Сальпингит и сальпингоофорит(аднексит) | Инфекционно-воспалительное заболевание маточных труб, часто с вовлечением яичников. Причины: * проникновение патогенной микрофлоры; * внутриматочные вмешательства. | Острая форма может проявляться: * отсутствием менструации; * болями внизу живота; * повышением температуры; * серозно-гнойными выделениями; * болезненными ощущениями при половом акте; * частыми и болезненными мочеиспусканиями. При хронической форме общее состояние может улучшаться, но боли сохраняются. |
| Синдром остаточного яичника | Возникает, если ткани яичника не были полностью удалены во время овариэктомии. | Основная жалоба — боль внизу живота с одной или обеих сторон. |
| Овуляторный синдром | Проявляется симптомами в период овуляции, когда яйцеклетка выходит из фолликула. Причина возникновения не установлена, но предполагается, что разрыв фолликула может вызывать раздражение брюшины. | Основной симптом — боль внизу живота, локализующаяся с одной стороны. Также могут наблюдаться слабость, тошнота, незначительные кровянистые выделения и болезненные ощущения во время полового акта. |
| Вагинит | Воспаление слизистой оболочки влагалища. Причины: * инфекции; * гормональные изменения; * повреждение слизистой; * аллергические реакции; * недостаточная гигиена. | Симптомы: * выделения с неприятным запахом; * зуд и болезненные ощущения; * ноющие боли внизу живота; * отек и покраснение слизистой; * дискомфорт во время полового акта; * жжение при мочеиспускании. |
Маточные репродуктивные расстройства
Маточные репродуктивные расстройства включают:
- аденомиоз (генитальный эндометриоз);
- эндометрит;
- миома матки;
- цервицит;
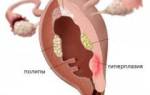
- полипы матки;
- дисменорея;
- стеноз цервикального канала;
- генитальный пролапс;
- неправильно подобранная внутриматочная спираль.
| Наименование расстройства | Описание | Симптомы |
| Аденомиоз | Заболевание, при котором эндометрий проникает в мышечный слой матки (миометрий). Стадии аденомиоза: * первая – проникновение в промежуточные ткани; * вторая – менее половины мышечного слоя; * третья – более половины; * четвертая – проникновение через весь мышечный слой в брюшную полость. Основные причины: гормональные нарушения, выскабливания, наследственность и использование внутриматочной спирали. | Женщины с аденомиозом испытывают регулярные боли внизу живота, особенно перед и во время менструации, а также во время полового акта. Характерны обильные менструальные кровотечения и кровянистые выделения между менструациями. Возможны нарушения менструального цикла и бесплодие. Форма матки может изменяться на округлую или шарообразную. |
| Эндометрит | Воспаление эндометрия, слизистого слоя матки. Эндометрий образуется заново каждый месяц и утолщается для приема оплодотворенной яйцеклетки. Воспаление возникает при проникновении инфекционных агентов через половые пути или кровеносную систему, что может нарушить менструальную и репродуктивную функции. Факторы риска: авитаминоз, установка внутриматочной спирали, выскабливания и плохая гигиена. | Эндометрит может быть острым или хроническим. При остром течении наблюдаются повышение температуры, боли внизу живота, кровотечения или ненормальные выделения (мутные с неприятным запахом). При хроническом эндометрит симптомы ослабевают, но могут сохраняться нарушения менструального цикла и незначительные выделения. |
| Миома матки | Доброкачественная опухоль из мышечной ткани матки. Основная причина – гормональный дисбаланс (преобладание эстрогенов). Миома может быть одиночной или множественной и классифицируется по расположению: * субмукозная – близко к слизистому слою; * интерстициальная или интрамуральная – в мышечном слое; * субсерозная – под наружным слоем. | Симптомы зависят от расположения миомы. Субмукозная миома может вызывать боли внизу живота и обильные менструальные кровотечения, что может привести к анемии. Интрамуральная или субсерозная миома вызывает болезненные ощущения, усиливающиеся во время менструации. Рост миомы может привести к бесплодию и сдавлению соседних органов. |
| Цервицит | Воспаление влагалищной части шейки матки, защищающей матку от инфекций. Воспаление снижает защитную функцию, что может привести к распространению инфекции. Цервицит делится на экзоцервицит (воспаление влагалищной части) и эндоцервицит (воспаление слизистого слоя цервикального канала). | На начальной стадии может протекать бессимптомно. Ранние признаки: изменения в характере и количестве выделений. При прогрессировании могут возникать менструальные кровотечения, боли внизу живота, жжение при мочеиспускании и болезненные ощущения во время полового акта. |
| Полипы матки | Доброкачественные разрастания базального слоя эндометрия, размером от нескольких миллиметров до нескольких сантиметров. Типы полипов: * железистые (из железистой ткани); * фиброзные (из соединительной ткани); * железисто-фиброзные (смешанные); * аденоматозные (с высоким риском рака). Основные причины: гормональный дисбаланс (избыток эстрогенов и недостаток прогестеронов), оперативные вмешательства и воспалительные процессы. | Основной симптом – нарушение менструального цикла, включая межменструальные кровянистые выделения и обильные менструации. Регулярные потери крови могут привести к анемии, проявляющейся бледностью и слабостью. Также могут возникать тянущие боли внизу живота независимо от менструального цикла. Полипы могут вызвать бесплодие или осложнения во время беременности. |
| Дисменорея | Болезненные менструации, делящиеся на первичную и вторичную. Первичная дисменорея возникает у девочек через 1-3 года после начала менструации, причины неясны. Предполагается, что на ее развитие влияют недоразвитие половых органов и выработка простагландинов, вызывающих спастические сокращения матки. Вторичная дисменорея связана с заболеваниями половых органов. | Симптомы: боли различного характера (тянущие, острые, режущие), возникающие за 1-2 дня до менструации или в день ее начала. Боль может иррадиировать в прямую кишку, промежность или поясницу и сопровождаться головокружением, тошнотой и снижением аппетита. |
| Стеноз цервикального канала | Патологическое сужение цервикального канала, соединяющего влагалище с полостью матки. Стеноз может быть врожденным или приобретенным, например, из-за инфекций, хирургических вмешательств или рака шейки матки. | Симптомы: аменорея (отсутствие менструации), дисменорея, менструальные кровотечения и бесплодие. У женщин в менопаузе стеноз может протекать бессимптомно. |
| Генитальный пролапс | Состояние, при котором внутренние половые органы опускаются или выпадают из влагалища из-за нарушений в связочном аппарате. Чаще встречается у пожилых женщин. Причины: * многочисленные роды; * послеродовые травмы; * повышение внутрибрюшного давления; * травмы тазового дна; * дефицит эстрогенов. | Основные симптомы – ощущение инородного тела во влагалище и тянущие боли внизу живота и пояснице. Пролапс может нарушать работу соседних органов, вызывая проблемы с мочеиспусканием и дефекацией, что может привести к инфекционно-воспалительным процессам. |
| Неправильно подобранная внутриматочная спираль | Внутриматочная спираль – контрацептивное средство, представляющее собой пластиковое устройство с медью, серебром или гормонами. Установка спирали должна проводиться врачом-гинекологом. | Симптомы могут включать боли внизу живота, менструальные кровотечения или аменорею, возникающие из-за адаптации организма к инородному телу или неправильной установки спирали. |
Урологические расстройства
Боли в нижней части живота при заболеваниях мочевыводящей системы могут быть связаны с поражением почек, мочеточников, мочевого пузыря и уретры.
Урологические заболевания:
- мочекаменная болезнь;
- цистит;
- опухоли мочевого пузыря.
| Название заболевания | Описание | Симптомы |
| Мочекаменная болезнь | Заболевание проявляется образованием камней в органах мочевыделительной системы, чаще всего в почках, но также в мочеточниках и мочевом пузыре. В некоторых случаях камни образуются исключительно в мочевом пузыре из-за препятствий для оттока мочи. Факторы риска: * наследственность; * недостаток жидкости; * обменные нарушения (например, ожирение); * избыток или нехватка кальция; * чрезмерное потребление соли и мяса; * недостаток овощей и фруктов; * малоподвижный образ жизни. | Основной симптом — почечная колика, возникающая из-за обструкции мочевыводящих путей камнем, что вызывает сильные боли в пояснице и может иррадиировать в нижнюю часть живота. Боль может длиться от нескольких минут до нескольких дней. Также возможны повышение температуры, тошнота, рвота и кровь в моче. |
| Цистит | Воспаление мочевого пузыря, вызванное инфекцией (например, кишечной палочкой). Патогенные микроорганизмы поражают внутреннюю оболочку, вызывая ложные позывы к мочеиспусканию и жжение. Цистит может быть первичным или вторичным, развиваясь на фоне других заболеваний. | Симптомы у женщин: * учащенное мочеиспускание (до 20 раз в день); * резкая боль в конце мочеиспускания; * ноющая боль в нижней части живота; * помутнение мочи; * повышение температуры; * общее недомогание. |
| Опухоли мочевого пузыря | Опухоли делятся на доброкачественные (эпителиальные и неэпителиальные) и злокачественные (рак и саркома). Причины их возникновения не установлены, но факторы риска включают наследственность, канцерогены, воспалительные заболевания и болезни, нарушающие отток мочи. | На ранних стадиях опухоли могут не проявляться. Позже возможны такие признаки, как кровь в моче (гематурия), болезненные мочеиспускания и боли в надлобковой области. Если опухоль растет рядом с мочеточниками или уретрой, это может привести к нарушению оттока мочи, пиелонефриту и хронической почечной недостаточности. |
Кишечные расстройства
Боли в нижней части живота могут возникать при поражении следующих участков кишечника:
- подвздошная кишка (нижний сегмент тонкой кишки);
- слепая кишка (начальный сегмент толстой кишки);
- аппендикс (червеобразный отросток);
- сигмовидная ободочная кишка (часть ободочной кишки);
- прямая кишка (конечный сегмент толстой кишки).
Кишечные расстройства включают:
- неспецифический язвенный колит;
- болезнь Крона;
- кишечная непроходимость;
- хронический запор;
- синдром раздраженного кишечника;
- дивертикулез толстого кишечника;
- полипы толстой кишки;
- грыжи;
- аппендицит;
- рак толстого кишечника.
| Наименование расстройства | Описание | Симптомы |
| Неспецифический язвенный колит | Хроническое воспаление толстого кишечника с образованием язв. Обычно начинается с прямой кишки и затем затрагивает другие участки. Причины не установлены, но влияют факторы окружающей среды, инфекции, генетика и иммунитет. | Постепенное проявление. Обострения чередуются с ремиссиями. Начальные симптомы: кровотечения из прямой кишки, оформленный или жидкий стул с примесью слизи и крови, боли в животе (чаще слева), повышение температуры, снижение аппетита и массы тела. |
| Болезнь Крона | Воспаление желудочно-кишечного тракта, которое может затрагивать любой его участок. В образовавшихся язвах возможны кровотечения и прободения. | При остром начале симптомы могут напоминать аппендицит: общее недомогание, повышение температуры, сильные боли в животе (локализация зависит от пораженного участка). |
| Кишечная непроходимость | Нарушение прохождения содержимого кишечника. Может быть врожденной или приобретенной. Приобретенная непроходимость может развиваться на фоне: * воспалительных заболеваний; * травм и операций; * почечной колики; * тромбоза сосудов; * переедания; * глистных инвазий; * опухолей; * рубцов; * ущемления кишечных петель. | Внезапные схваткообразные боли в животе, разлитой характер. Пациенты беспокойны, принимают вынужденное положение. Боль может сопровождаться рвотой и вздутием. Задержка стула и газов, но при неполной закупорке возможно отхождение небольшого количества каловых масс. |
| Хронический запор | Задержка стула более 48 часов, нарушение перистальтики. Причины запора: * недостаток клетчатки и жидкости; * синдром раздраженного кишечника; * механические препятствия (спайки, опухоли); * заболевания органов брюшной полости; * малоподвижный образ жизни; * неврологические расстройства; * воспалительные заболевания; * эндокринные заболевания; * беременность и менопауза. | Признаки запора: * отсутствие стула; * редкое опорожнение в небольшом количестве; * регулярный стул без облегчения; * выделение газов, слизи, крови без каловых масс. Задержка стула вызывает распирание, тупую боль в области пупка и низа живота, ложные позывы к дефекации. |
| Синдром раздраженного кишечника | Хроническое расстройство работы толстого кишечника, проявляющееся нарушением перистальтики. Причины ненормального сокращения кишечника не установлены, но известно о чувствительности к стрессу, недостатку сна и неправильному питанию. | Основные симптомы: чередование запоров и жидкого стула. Быстрые движения кишечника приводят к поносу, медленные — к запорам. Также могут наблюдаться боли, дискомфорт, вздутие и спазмы. |
| Дивертикулез толстого кишечника | Образование мешковидных выпячиваний в стенке кишки, чаще в нисходящей ободочной и сигмовидной кишке. Причины: хронические запоры, ожирение, метеоризм, бесконтрольный прием слабительных. | На начальных стадиях может быть бессимптомным. По мере прогрессирования появляются боли (чаще слева), нарушения стула и метеоризм. При воспалении дивертикулов (дивертикулит) возможны повышение температуры, сильные боли и наличие слизи и крови в стуле. |
| Полипы толстой кишки | Образования из железистого эпителия, предраковое состояние. Чаще всего встречаются в ободочной и прямой кишке. Размеры варьируются от миллиметров до сантиметров. | Изначально полипы бессимптомны, могут быть обнаружены случайно. При увеличении размера и количества возможны кишечные кровотечения, боли, нарушения стула и анемия. |
| Грыжи | Выхождение органов через слабые места апоневроза. Грыжи могут быть врожденными или приобретенными. Причины: повышение внутрибрюшного давления из-за поднятия тяжестей, запоров, кашля, ожирения, беременности и асцита. | Развитие грыжи происходит постепенно. Сначала возникают болезненные ощущения при нагрузке, затем грыжа выпячивается и исчезает в покое. При вправимой грыже боли периодические, при невправимой – постоянные. |
| Аппендицит | Воспаление аппендикса, может быть острым или хроническим. Острый аппендицит бывает катаральным, деструктивным и осложненным. Причины: застой в слепой кишке, глистная инвазия, хронические воспаления. | Острые боли сначала в эпигастральной области, затем перемещаются в правую подвздошную область. Возможны тошнота, рвота, повышение температуры, задержка стула и газов. |
| Рак толстого кишечника | Злокачественная опухоль из клеток слизистой оболочки. Опухоль может прорастать в стенку или выступать в просвет. Чаще всего локализуется в: * слепой кишке; * сигмовидной ободочной кишке; * прямой кишке. Предрасполагающие факторы: * неправильное питание; * наследственность; * гиподинамия; * кишечные заболевания; * хронические запоры. | На ранних стадиях бессимптомно. Позже возможны кишечные кровотечения, нарушения стула, боли внизу живота слева, кровь в кале, метеоризм и тенезмы. При прогрессировании – потеря веса, слабость, бледность кожи. |
Неврологические расстройства
К неврологическим расстройствам, вызывающим боли в нижней части живота, относятся:
- синдром грушевидной мышцы;
- повреждение поясничного сплетения и его ветвей.
| Наименование расстройства | Описание | Симптомы |
| Синдром грушевидной мышцы | Грушевидная мышца расположена в области таза под большой ягодичной мышцей. Она начинается от крестца и тянется к большому вертелу бедренной кости. Спазм мышцы может сжать и раздражить седалищный нерв, проходящий под ней. | Спазм вызывает сильные боли в ягодице и бедре, которые могут иррадиировать в пах и заднюю часть ноги. Боль усиливается при движении ноги из-за натяжения нерва. |
| Повреждение поясничного сплетения и его ветвей | Боли в нижней части живота могут быть вызваны повреждением следующих нервов поясничного сплетения: * подвздошно-подчревного нерва (иннервация нижних отделов прямой мышцы живота); * подвздошно-пахового нерва (иннервация поперечной и внутренней косой мышц живота); * бедренно-полового нерва (иннервация кожи верхних отделов бедра, у женщин – кожи больших половых губ и круглой связки матки). Эти нервы могут быть повреждены во время операций на органах малого таза или при грыжесечении. | При повреждении этих нервов у женщин возникают выраженные боли. Локализация зависит от затронутого нерва: при повреждении подвздошно-подчревного нерва боли ощущаются в нижней части живота; при повреждении подвздошно-пахового нерва – в пояснице, паху и внутренней поверхности бедра; при повреждении бедренно-полового нерва – в нижней части живота, паховой области и внутренней поверхности бедра. |
Диагностика причин болей внизу живота у женщин
Для определения заболеваний, вызывающих боли в нижней части живота, используются следующие методы диагностики:
- сбор медицинской истории;
- пальпация живота;
- анализ крови.
В зависимости от локализации проблемы женщине могут быть рекомендованы:
- гинекологическое обследование;
- диагностика органов мочевыделительной системы;
- исследование кишечника.
Сбор анамнеза
Из-за сложности болей в нижней части живота врачу важно применять комплексный подход и тщательно собирать анамнез. Эти данные помогут в анализе жалоб и назначении необходимых консультаций.
Врач должен задавать конкретные вопросы для детального обзора состояния репродуктивной, скелетно-мышечной, урологической и психоневрологической систем.
Необходимо выяснить, обращалась ли женщина ранее за медицинской помощью по поводу болей внизу живота, какие исследования были назначены и каковы их результаты. Это поможет избежать повторного назначения дорогостоящих и инвазивных процедур.
При болях внизу живота у женщины следует уточнить:
- когда и как начались боли;
- с чем пациентка связывает их возникновение;
- как развивались боли (постепенно или внезапно);
- проводилось ли лечение и насколько оно было эффективным.
Во время опроса врачу следует обратить внимание на ключевые аспекты боли:
- Локализация боли. Важно выяснить местоположение боли. Для уточнения можно попросить пациентку указать место боли на схеме с изображением человеческого тела (фронтальный и боковой вид).
- Провоцирующие факторы. Важно узнать, какие факторы усиливают или вызывают боль. Например, при эндометриозе боли часто возникают во время или после полового акта.
- Облегчающие факторы. Нужно выяснить, существуют ли факторы, уменьшающие боль. Например, отдых может снизить боль, связанную с опорно-двигательным аппаратом или половой системой.
- Характер боли. Пациенты могут описывать боль по-разному: пульсирующая, стреляющая, покалывающая, колющая, режущая, тянущая, жгучая, сжимающая или тупая.
- Иррадиация боли. Важно выяснить, распространяется ли боль на другие области (например, на весь живот) и есть ли иррадиация в другие части тела (например, в поясницу, бедра, паховую область). Эта информация важна при оценке нейропатической боли.
- Интенсивность боли. Для оценки боли рекомендуется использовать рейтинговые системы. Наиболее информативным способом является числовая шкала от одного до десяти, где десять – очень сильная боль, а один – очень слабая, ноющая.
Затем необходимо собрать информацию о различных системах организма и возможных расстройствах.
| Наименование системы | Описание |
| Половая система | * тип менструаций (продолжительность, периодичность, интенсивность, наличие болей); * обильные менструальные кровотечения (можно предположить миому матки или аденомиоз); * секреторная функция (количество выделений, цвет, наличие крови, запах); * проводились ли операции на органах малого таза (можно предположить наличие спаек); * пациентки со стенозом шейки матки часто имеют в анамнезе хроническую инфекцию шейки матки или лечение криодеструкцией, лазерной хирургией; * наличие нескольких половых партнеров (фактор риска для воспалительных заболеваний малого таза). |
| Мочевыделительная система | * учащенное мочеиспускание (можно предположить цистит); * болезненные ощущения во время или после мочеиспускания; * случаи недержания мочи. |
| Пищеварительная система | * регулярность стула; * характер стула (жидкий, плотный); * вздутие живота; * кровь в кале (можно предположить полипы, неспецифический язвенный колит, рак толстого кишечника); * тошнота, рвота. |
| Нервная система | * постоянная жгучая боль (встречается у пациентов с невралгиями); * резкая боль при движении ногой, в положении сидя или во время ходьбы. |
Исследование живота
Данный метод позволяет выявить патологические процессы в органах малого таза и брюшной полости, а также провести дифференциальную диагностику заболеваний половых и смежных органов.
Сначала специалист осматривает живот пациента, обращая внимание на симметричность и наличие грыжевых выпячиваний. Затем выполняется пальпация по анатомическим областям живота, при этом болезненные участки исследуются в последнюю очередь.
Во время пальпации врач оценивает напряженность мышц передней стенки живота и наличие болезненных ощущений.
Исследование крови
При анализе крови женщине могут быть рекомендованы общий и биохимический анализы.
Общий анализ крови оценивает состояние клеток: эритроцитов, тромбоцитов и лейкоцитов, а также уровень гемоглобина, лейкограмму и скорость оседания эритроцитов (СОЭ). При воспалительных процессах, сопровождающих боль в нижней части живота, могут наблюдаться лейкоцитоз и ускоренная СОЭ.
Биохимический анализ крови оценивает функционирование органов, таких как печень и почки, а также систем, например, пищеварительной и мочевыделительной. Показатели воспаления, такие как C-реактивный белок, серомукоид (+++) и гиперфибриногенемия, могут указывать на воспалительный процесс.
Анализы рекомендуется сдавать утром натощак. Кровь берется из локтевой вены (для общего анализа возможен забор из безымянного пальца).
Гинекологическое исследование
Методы обследования гинекологических пациенток:
- осмотр наружных половых органов;
- исследование влагалища с зеркалами;
- двуручное обследование.
Осмотр наружных половых органов
Врач-гинеколог оценивает наружное отверстие уретры, преддверие влагалища и высоту промежности.
Осмотр наружных половых органов позволяет выявить:
- степень оволосения;
- характер выделений из влагалища;
- образования, язвы и поражения на коже и слизистых;
- опущение стенок влагалища и матки.
Исследование влагалища с зеркалами
Используются одноразовые влагалищные зеркала разных размеров для расширения стенок влагалища и визуализации шейки матки.
Исследование влагалища в зеркалах позволяет оценить:
- состояние стенок влагалища (патологические изменения, цвет, язвы или разрывы);
- влагалищные и шейные выделения (их наличие и характер);
- форму (коническая, цилиндрическая), размер и состояние шейки матки (гипертрофия, гипоплазия);
- целостность слизистой шейки матки (разрывы, выворот, язвы);
- наличие папиллом;
- форму наружного зева (отверстие матки);
- опущение матки.
При исследовании влагалища в зеркалах осуществляется забор материала для анализов:
- Урогенитальный мазок. Определяет степень чистоты влагалищной флоры. Отделяемое берется из шейки матки, влагалища и уретры, наносится на стекло и исследуется под микроскопом.
- Бактериальный посев. При инфекционно-воспалительном процессе проводится для идентификации возбудителя и определения его чувствительности к антибиотикам.
- Мазок Папаниколау (цитологический мазок). Выявляет раковые и предраковые клетки. Забор клеток осуществляется из цервикального канала с помощью специального инструмента.
Двуручное обследование
Метод для оценки состояния внутренних половых органов. Обследование проводится двумя руками: пальцы одной руки вводятся во влагалище, другая рука располагается на передней брюшной стенке.
Двуручное обследование позволяет определить:
- емкость влагалища;
- состояние стенок влагалища;
- аномалии развития влагалища;
- состояние влагалищной части шейки матки (размер, форма, болезненность);
- тело матки (положение, подвижность, размер, форма, болезненность, консистенция);
- маточные трубы и яичники (в норме не пальпируются);
- связочный аппарат.
Инструментальные методы диагностики:
- кольпоскопия;
- гистероскопия;
- лапароскопия;
- гистеросальпингография;
- ультразвуковое исследование.
Кольпоскопия
Исследование стенок влагалища и шейки матки с помощью кольпоскопа (оптический и осветительный инструмент). Существует простая и расширенная кольпоскопия, последняя включает нанесение уксусной кислоты или раствора Люголя.
Кольпоскопия позволяет:
- оценить состояние стенок влагалища и шейки матки;
- выявить патологические изменения, язвы;
- отличить доброкачественные опухоли от злокачественных;
- взять образец ткани для биопсии.
Гистероскопия
Эндоскопический метод для исследования полости матки с помощью гистероскопа. Может быть диагностической или лечебной.
Показания для диагностической гистероскопии:
- боли внизу живота неясной этиологии;
- нарушения менструального цикла;
- подозрения на эндометриоз, спайки, миомы, полипы и рак матки;
- менструальные кровотечения;
- кровянистые выделения в постменопаузальный период;
- подозрение на остатки плодного яйца;
- бесплодие.
Гистероскопия позволяет выявить и устранить внутриматочные патологии, удалить спираль и взять образец ткани для биопсии.
Лапароскопия
Метод для исследования органов брюшной полости с использованием лапароскопа. Исследование проводится через небольшие отверстия на передней брюшной стенке.
Лапароскоп оснащен линзами и видеокамерой, передающей изображение на монитор. Применяется как с диагностической, так и с лечебной целью.
Лапароскопия помогает выявить:
- эндометриоз;
- спайки малого таза;
- хронические воспалительные заболевания органов малого таза;
- кисты яичников;
- грыжи;
- остаток яичника;
- миому матки;
- эндосальпингит;
- внематочную беременность;
- разрыв яичника.
Диагностическая лапароскопия может быть преобразована в лечебную при необходимости.
Гистеросальпингография
Рентгенологический метод для исследования полости матки и проходимости маточных труб. Врач вводит контрастное вещество в полость матки с помощью шприца.
Гистеросальпингография позволяет выявить:
- анатомические патологии матки (например, внутриматочную перегородку);
- спайки в полости матки и маточных трубах;
- полипы и миому матки;
- гидросальпинкс.
Ультразвуковое исследование
Метод, использующий высокочастотные звуковые волны. Может проводиться через переднюю брюшную стенку или вагинально.
Процедура: женщина ложится на кушетку, обнажая область для датчика. При вагинальном исследовании на датчик надевается презерватив. Датчик посылает ультразвуковые волны, отражающиеся от тканей и формирующие изображение на мониторе.
Этот метод позволяет оценить состояние:
- шейки матки;
- матки;
- маточных труб;
- яичников.
Ультразвуковое исследование назначается при болях внизу живота, нарушениях менструального цикла и обильных менструальных кровотечениях.
Ультразвуковое исследование позволяет выявить:
- аномалии строения матки;
- состояние слизистого и мышечного слоев матки;
- рубцовые образования на матке;
- доброкачественные (например, полип, миома) и злокачественные образования матки и яичников.
Исследование органов мочевыделительной системы
Для диагностики заболеваний мочевыделительной системы могут быть назначены следующие исследования:
- анализ мочи;
- цистоскопия;
- цистография;
- ультразвуковое исследование.
| Наименование исследования | Описание |
| Анализ мочи | Лабораторный метод для изучения физико-химических характеристик мочи и микроскопической оценки осадка. Позволяет выявить: * мочекаменную болезнь; * воспалительные процессы в почках и мочевом пузыре (цистит, пиелонефрит, нефрит); * гематурию (наличие крови в моче). |
| Цистоскопия | Эндоскопический метод для исследования мочевого пузыря с использованием цистоскопа — металлической трубки, вводимой через мочеиспускательный канал под местным или общим обезболиванием. Показания: кровь в моче, нарушения мочеиспускания (болезненные ощущения, частое или редкое мочеиспускание), опухоли, частые рецидивы цистита. Позволяет выявить камни, полипы, дивертикулы, опухоли и воспалительные процессы. |
| Цистография | Рентгенологический метод для исследования мочевого пузыря с контрастным веществом. Может быть восходящей (введение через мочеиспускательный канал) и нисходящей (внутривенное введение). Помогает определить: * анатомические особенности и расположение органа; * пороки развития; * наличие камней, дивертикулов и опухолей; * пузырно-мочеточниковый рефлюкс; * свищи мочевого пузыря. |
| Ультразвуковое исследование | Метод для оценки состояния почек и мочевого пузыря. Показания: боли в нижней части живота, частое и болезненное мочеиспускание, наличие крови и эритроцитов в моче, подозрения на новообразования. Позволяет выявить: * камни в почках и мочевом пузыре; * доброкачественные (полипы) и злокачественные опухоли; * дивертикулы стенки мочевого пузыря; * воспалительные заболевания (цистит). Перед процедурой мочевой пузырь должен быть заполнен для четкого изображения. Рекомендуется выпить поллитра воды за один-два часа до исследования. |
Исследование кишечника
Для диагностики состояния кишечника женщине могут быть рекомендованы следующие процедуры:
- анализ кала на скрытую кровь;
- аноректальная и толстокишечная манометрия;
- колоноскопия;
- ректороманоскопия;
- ирригоскопия.
Анализ кала на скрытую кровь
Это исследование выявляет скрытое кровотечение в кишечнике.
За неделю до анализа следует прекратить прием слабительных и препаратов железа. За три дня до исследования необходимо исключить из рациона продукты, содержащие железо (например, яблоки, мясо, печень). Накануне анализа запрещены клизмы и рентгенологические исследования желудочно-кишечного тракта.
В день анализа пациент должен опорожнить кишечник и собрать кал из трех разных мест в специальный контейнер, который нужно как можно быстрее доставить в лабораторию.
Анализ позволяет выявить язвы, доброкачественные (например, полипы) и злокачественные опухоли.
Аноректальная и толстокишечная манометрия
Эти функциональные исследования оценивают тонус сфинктеров, моторную активность и согласованность работы различных отделов толстой кишки.
Исследование проводится с помощью катетера с множеством каналов, соединенных с датчиками давления и водяной помпой. Вода подается через каналы со скоростью полмиллилитра в минуту, а датчики фиксируют изменения давления и передают данные на устройство, отображающее результаты в виде графиков.
Показаниями для манометрии являются:
- боли в нижней части живота;
- хронический запор (если другие методы лечения неэффективны);
- недержание кала;
- дивертикулез толстой кишки;
- аномалии развития толстой кишки (например, болезнь Гиршпрунга, мегаколон);
- синдром раздраженного кишечника;
- необходимость оценки работы анальных сфинктеров;
- необходимость определения устойчивости к медикаментозным препаратам для лечения заболеваний кишечника;
- необходимость оценки эффективности лечения;
- необходимость анализа работы кишечника до и после хирургического вмешательства.
Колоноскопия
Эндоскопический метод диагностики толстой кишки с использованием гибкого зонда – колоноскопа, оснащенного видеокамерой. Обычно проводится под общим наркозом.
Показаниями для колоноскопии являются:
- частые боли в животе неясного происхождения;
- наличие полипов или подозрение на них;
- желудочно-кишечные кровотечения;
- подозрение на неспецифический язвенный колит;
- подозрение на болезнь Крона;
- подозрение на злокачественные образования;
- анемия;
- хронический запор;
- необъяснимая потеря веса.
Во время колоноскопии врач может осмотреть кишечник, взять образец ткани для биопсии и провести лечебные процедуры, такие как остановка кишечного кровотечения, удаление полипов и коагуляция язв.
Ректороманоскопия
Метод диагностики, позволяющий исследовать прямую и часть сигмовидной кишки с помощью ректороманоскопа – металлической трубки с осветительной системой и устройством для подачи воздуха.
Во время процедуры пациент укладывается на левый бок, согнув ноги в коленях и прижав их к животу. Врач вводит ректороманоскоп, затем в прямую кишку подается воздух для расправления стенок. Устанавливается окуляр для осмотра полости органа.
Ирригоскопия
Рентгенологический метод диагностики толстой кишки с введением контрастного вещества с помощью клизмы.
Ирригоскопия используется для выявления:
- степени поражения кишечника при болезни Крона и неспецифическом язвенном колите;
- опухолей, полипов, дивертикулов и свищей толстой кишки;
- пороков развития.
Что делать при болях в нижней части живота у женщин?
Лечение заболеваний, вызывающих боли в нижней части живота, должно сосредоточиться на восстановлении работы пораженного органа, минимизации инвалидности, улучшении качества жизни и предотвращении рецидивов.
При симптомах воспаления органов малого таза важно обратиться к врачу. Раннее диагностирование поможет избежать серьезных последствий. Боль внизу живота может указывать не только на гинекологические проблемы, но и на хирургические патологии, такие как аппендицит.
Что нельзя делать при острых болях в животе:
- принимать обезболивающие и спазмолитики — это может скрыть истинную картину и усложнить диагностику;
- прикладывать тепло — это может расширить сосуды и распространить инфекцию;
- проводить промывание кишечника при кишечной непроходимости — это может усугубить ситуацию;
- использовать слабительные средства — это ухудшит состояние при кишечной непроходимости.
Если при болях внизу живота возникают тошнота, рвота, повышение температуры, ухудшение состояния, маточное кровотечение или нарастание боли, необходимо срочно обратиться за медицинской помощью.
Методы лечения болей внизу живота у женщин могут включать:
- диетическое питание;
- терапию болевого синдрома;
- антибактериальное лечение;
- гормональную терапию;
- эндоскопические процедуры;
- лапароскопию;
- физиотерапию.
Диетотерапия
При заболеваниях кишечника женщине могут рекомендовать третий или четвертый стол. Важно соблюдать режим питания, принимая пищу регулярно и в одно и то же время. Продукты должны быть разнообразными и свежеприготовленными.
Диетическое питание при заболеваниях кишечника способствует:
- улучшению моторной активности кишечника;
- предотвращению обострений;
- нормализации стула;
- устранению неприятных симптомов, таких как метеоризм и боли в животе;
- снижению риска пищевой аллергии;
- увеличению поступления необходимых питательных веществ;
- восстановлению микрофлоры кишечника.
Стол №3
Назначается при атонических запорах.
Рекомендуемые продукты:
- продукты, богатые растительной клетчаткой (свежие или вареные овощи и фрукты);
- фруктовые компоты и соки;
- сухофрукты (чернослив, инжир, курага);
- черный хлеб;
- кисломолочные изделия (молоко, простокваша, кефир);
- каши (гречневая, перловая, овсяная);
- мясо и рыба;
- достаточное количество жидкости, включая обычную и газированную минеральную воду.
При спастическом запоре, вызванном повышенной моторной активностью кишечника, следует ограничить потребление продуктов с растительной клетчаткой. Рекомендуется избегать крепкого чая, кофе, супов слизистой консистенции и киселей.
Стол №4
Назначается при обострениях заболеваний кишечника с диареей.
Рекомендуемые продукты:
- сухари из белого хлеба;
- творог;
- вареное яйцо всмятку (не более одного в день);
- супы слизистой консистенции;
- каши (рисовая и манная);
- мясо и рыба в вареном виде;
- нежирный кефир;
- крепкий чай, кофе, какао, кисели.
Лечение болевого синдрома
Медикаментозная терапия включает симптоматическое лечение для уменьшения или устранения болей.
Лечение (название препарата, дозировка и продолжительность терапии) подбирается индивидуально по трехступенчатой шкале.
Трехступенчатая шкала включает:
- нестероидные противовоспалительные средства (например, ибупрофен, диклофенак, дексалгин);
- анальгетики сильного действия (например, трамадол, трамал);
- наркотические анальгетики (например, морфин).
Сначала назначаются легкие анальгетики, такие как парацетамол, ибупрофен или аспирин. Если эффект недостаточен, врач может перейти к сильнодействующим или наркотическим анальгетикам (например, при онкологии матки или толстого кишечника).
Нестероидные противовоспалительные средства не только обезболивают, но и обладают противовоспалительным и противоотечным действием. Обычно их принимают дважды в день, но при необходимости частоту можно увеличить до трех-четырех раз. Увеличение дозы не рекомендуется, так как это не улучшит обезболивание и повысит риск побочных эффектов.
Побочные эффекты нестероидных противовоспалительных препаратов:
- тошнота и рвота;
- язвы слизистой оболочки желудочно-кишечного тракта;
- желудочно-кишечные кровотечения (в результате язв);
- негативное влияние на красный костный мозг;
- расстройства стула (диарея);
- токсическое воздействие на печень и почки.
Рекомендуется принимать эти препараты строго после еды. В дополнение могут быть назначены обволакивающие средства, такие как альмагель, маалокс или фосфалюгель.
Для облегчения болевого синдрома могут быть прописаны спазмолитики (например, дротаверин, но-шпа, платифиллин). Эти препараты снижают тонус гладкой мускулатуры и расширяют сосуды, обладая обезболивающим эффектом (например, при почечной колике или менструальных болях).
Антибактериальное лечение
Антибиотики — это вещества природного или полусинтетического происхождения, которые подавляют активность микроорганизмов. Их назначают при болях в нижней части живота, вызванных инфекционно-воспалительными процессами, такими как цистит, цервицит или эндометрит.
Перед началом антибактериальной терапии женщине необходимо пройти бактериологическое исследование. Это поможет выявить инфекционного агента и определить его чувствительность к конкретному антибиотику. Лечение инфекционно-воспалительных заболеваний подбирается индивидуально на основе результатов анализа.
Антибактериальные препараты делятся на средства широкого и узкого спектра действия. Антибиотики широкого спектра уничтожают как грамм-положительные, так и грамм-отрицательные микроорганизмы, в то время как препараты узкого спектра действуют избирательно на одну из этих групп.
Эти препараты также различаются по механизму действия. Бактерицидные средства уничтожают инфекционные агенты, а бактериостатические — останавливают их рост и размножение.
Неправильный или длительный прием антибактериальных средств может нарушить нормальную микрофлору влагалища или кишечника и спровоцировать грибковую инфекцию. Поэтому параллельно с антибиотиками могут назначаться антимикотические препараты, такие как кетоконазол или флуконазол.
Гормональная терапия
Половые гормоны — прогестерон, эстроген и тестостерон — выполняют уникальные функции. Эстроген формирует первичные и вторичные половые признаки. Прогестерон отвечает за начало и поддержание беременности, а тестостерон влияет на либидо и работоспособность.
Эти гормоны должны находиться в определенных пропорциях. Изменение соотношений может привести к гормональным нарушениям у женщин.
Повышенный уровень эстрогена при недостатке прогестерона может вызвать гиперплазию, кистозное перерождение эндометрия и рост гормональных опухолей, таких как миома матки.
При нехватке собственных гормонов врачи могут рекомендовать гормональную коррекцию с использованием таблеток или инъекций.
В зависимости от заболевания и рекомендаций врача, могут быть назначены эстрогенные или гестагенные препараты. Эстрогенные средства применяются в период климакса, при бесплодии или нарушениях работы яичников. Прогестерон назначают при угрозе преждевременного прерывания беременности, недостаточной функции желтого тела, маточных кровотечениях, эндометриозе, альгодисменорее и аменорее (отсутствие менструации более шести месяцев). Гормональная терапия также эффективна для лечения функциональных кист яичников, фолликулярных кист и кист желтого тела.
Назначение препаратов, их дозировка и продолжительность лечения определяются индивидуально лечащим врачом-гинекологом или эндокринологом.
Если гормональный дисбаланс стал причиной опухоли, консервативное лечение может быть недостаточным, и потребуется хирургическое вмешательство для удаления.
Эндоскопические методы лечения
В зависимости от заболевания женщине могут быть рекомендованы следующие процедуры:
- колоноскопия;
- цистоскопия;
- гистероскопия.
| Название эндоскопической процедуры | Описание | Лечебные действия |
| Колоноскопия | Перед процедурой требуется подготовка: специальная диета (отказ от пищи за сутки), обильное питье (не менее трех литров воды) и прием слабительных средств (например, дюфалак). Пациентка располагается на боку, колоноскоп вводится через анальное отверстие в прямую кишку. Для лучшей визуализации стенок кишечника вводится углекислый газ, который выводится через канал эндоскопа. | Колоноскопия позволяет: * удалить доброкачественные (например, полипы) и злокачественные образования (на ранних стадиях); * остановить кишечное кровотечение (коагулировать язвенные дефекты). |
| Цистоскопия | Перед процедурой необходимо очистить наружные половые органы. Эндоскоп вводится через уретру, полость мочевого пузыря заполняется физиологическим раствором для лучшей визуализации. После процедуры возможны дискомфорт и жжение при мочеиспускании в течение нескольких дней. Врач может назначить антибиотики для предотвращения инфекций. | Цистоскопия позволяет: * удалить доброкачественные (например, полипы) и злокачественные образования (на ранних стадиях); * остановить кровотечение; * устранить закупорку мочевого пузыря (при мочекаменной болезни); * раздробить и удалить камни; * устранить патологическое сужение уретры или устья мочеточника. |
| Гистероскопия | Гистероскоп вводится через канал шейки матки в полость матки. Оперативный гистероскоп шире диагностического. При необходимости используются хирургические инструменты (например, лазер, ножницы). Для расширения полости матки вводят углекислый газ или физиологический раствор. Гистероскопия может проводиться амбулаторно или в стационаре. После операции могут быть назначены обезболивающие и антибиотики для снижения риска инфекции. | Гистероскопия позволяет: * удалить полипы; * произвести выскабливание полости матки; * рассечь спайки в полости матки; * удалить подслизистую миому матки; * рассечь перегородки в полости матки; * удалить остатки внутриматочной спирали. |
Эти процедуры могут выполняться под местной анестезией или общим наркозом.
Лапароскопия
При лапароскопии в брюшную полость через три небольших разреза вводят специализированные инструменты и оптическую систему, передающую изображение органов на экран. Для улучшения видимости в процессе операции в брюшную полость подается углекислый газ, который удаляется после завершения процедуры.
В гинекологии лапароскопия позволяет осмотреть матку, придатки, связочный аппарат и брюшину.
Показания для лапароскопии:
- новообразования матки, маточных труб и яичников;
- хронические воспалительные заболевания органов малого таза;
- эндометриоз;
- спаечные процессы;
- кисты яичников;
- хронические боли в области таза;
- внематочная беременность;
- бесплодие;
- аномалии развития матки.
С помощью лапароскопии можно:
- удалить доброкачественные (например, кисты) и злокачественные образования яичников;
- удалить доброкачественные (например, миомы, эндометриоз) и злокачественные опухоли матки;
- рассечь спайки;
- удалить плодное яйцо при внематочной беременности;
- восстановить проходимость маточных труб;
- перевязать маточные трубы;
- удалить матку, маточные трубы и яичники;
- остановить кровотечение (например, при разрыве кисты или маточной трубы при внематочной беременности);
- скорректировать аномальное строение матки.
Лапароскопия также может использоваться для лапароскопической аппендэктомии (удаление аппендицита), но применяется реже, чем традиционный метод через разрез на передней брюшной стенке.
Физиотерапия
Для устранения болей в области живота у женщин могут быть рекомендованы следующие физиотерапевтические методы:
- ультразвуковая терапия;
- электрофорез;
- магнитотерапия;
- УВЧ (ультравысокочастотная) терапия.
| Метод физиотерапии | Описание | При каких заболеваниях используется? |
| Ультразвуковая терапия | Использует ультразвуковые волны для лечения. На обрабатываемую область наносят контактный гель (например, глицерин), через который передается ультразвук. Лечебные свойства: * восстановление тканей; * противовоспалительное действие; * обезболивающий и спазмолитический эффекты; * улучшение кровообращения; * активизация обмена веществ. | Применяется при заболеваниях, вызывающих боли внизу живота: * вагинит; * эрозия шейки матки; * цервицит; * эндометрит; * аднексит; * цистит; * мочекаменная болезнь; * колиты. Не рекомендуется при злокачественных опухолях и острых воспалительных процессах. |
| Электрофорез | Воздействует постоянным электрическим током для введения лекарств. Используются электроды с гидрофильной прокладкой и марля, пропитанная препаратом. Дозировка зависит от концентрации и электрофоретической подвижности. Обладает противовоспалительными, обезболивающими и сосудорасширяющими свойствами, улучшает обмен веществ и местное кровообращение. | Применяется при заболеваниях, вызывающих боли внизу живота: * колит; * цистит; * эндометрит; * эндометриоз; * сальпингоофорит; * цервицит; * вагинит. Противопоказан при злокачественных опухолях и обострениях инфекций. |
| Магнитотерапия | Воздействует магнитным полем на организм. Лечебные эффекты: * улучшение обмена веществ; * снижение отечности; * ускорение восстановления тканей; * противовоспалительное действие; * улучшение кровообращения. | Применяется при заболеваниях, вызывающих боли внизу живота: * колиты; * цистит; * мочекаменная болезнь; * альгодисменорея; * сальпингоофорит; * эндометрит; * цервицит; * вагинит. |
| УВЧ-терапия | Использует переменное электромагнитное поле высокой и ультравысокой частоты через конденсаторные пластины. Лечебные эффекты: * выраженное противовоспалительное действие (при острых и подострых воспалениях); * бактериостатический эффект; * повышение местного иммунитета; * улучшение кровообращения. | Применяется при заболеваниях, вызывающих боли внизу живота: * запор; * колиты; * цистит; * сальпингит; * сальпингоофорит; * эндометрит. |
Особенности болей внизу живота у женщин
Почему у женщин возникают боли внизу живота слева?
У женщин боль в нижней части живота слева может быть вызвана следующими факторами:
- заболевания сигмовидной кишки;
- левосторонняя почечная колика;
- внематочная беременность;
- киста левого яичника.
Заболевания сигмовидной кишки
Сигмовидная кишка — последний участок ободочной кишки, расположенный в левой подвздошной области, ниже которой находится прямая кишка. Эта часть кишечника важна для пищеварения, так как здесь происходит всасывание воды и формирование каловых масс. Патологии сигмовидной кишки могут нарушать работу всего кишечника.
При заболеваниях сигмовидной кишки могут наблюдаться такие симптомы, как проблемы с дефекацией (запоры или поносы), ложные и болезненные позывы к дефекации (тенезмы), а также боли в нижней части живота слева.
Боли в нижней части живота слева могут возникать при следующих заболеваниях сигмовидной кишки:
- Сигмоидит. Воспаление слизистой оболочки сигмовидной кишки, развивающееся как самостоятельно, так и на фоне других заболеваний (например, болезнь Крона, язвенный колит, дизентерия). Анатомические аномалии, застой каловых масс и травмы слизистой могут способствовать развитию сигмоидита. Воспаление может затрагивать соседние отделы толстой кишки. Заболевание может проявляться в острой или хронической форме. При сигмоидите отмечаются сильные боли в левой подвздошной области, метеоризм, тенезмы и нарушения стула (частый жидкий стул). Также могут наблюдаться повышение температуры, слабость и проблемы со сном.
- Дивертикулез. Заболевание, при котором образуются слепые мешковидные образования, выходящие за пределы кишки из-за повышения давления внутри кишечника. При продвижении содержимого кишечника каловые массы могут попадать в эти выпячивания, вызывая воспаление, известное как дивертикулит. Симптомы дивертикулеза включают боли в нижней части живота слева, метеоризм, колики, запоры или поносы. Дивертикулез может протекать без выраженных симптомов на протяжении длительного времени.
- Опухоли. Среди доброкачественных образований сигмовидной кишки наиболее распространены полипы. Полип — вырост из слизистого слоя кишки, который может перерождаться в рак. Наличие опухоли может привести к кишечной непроходимости, болям в левой подвздошной области, кишечным кровотечениям и выделению крови с калом, метеоризму и нарушениям стула (диарея или запор).
Левосторонняя почечная колика
Почечная колика — синдром, проявляющийся болевыми приступами из-за нарушения оттока мочи, чаще всего при мочекаменной болезни.
Мочекаменная болезнь характеризуется образованием камней в различных отделах мочевыделительной системы (например, в почках или мочевом пузыре). Камень может заблокировать мочеточник, что приводит к нарушению оттока мочи и повышению давления в почках.
Левосторонняя почечная колика возникает при закупорке левого мочеточника. У человека появляется резкая боль в пояснице и в нижней части живота слева, которая может иррадиировать в паховую область. Боль настолько сильная, что пациент может метаться по комнате. Также могут наблюдаться тошнота, рвота, вздутие живота, помутнение мочи и наличие крови в ней.
Внематочная беременность
После зачатия оплодотворенная яйцеклетка перемещается в матку и прикрепляется к ее стенке. В редких случаях яйцеклетка может остаться в маточной трубе и развиваться там, что называется внематочной беременностью.
Опасность внематочной беременности заключается в том, что рост эмбриона может привести к разрыву маточной трубы, вызывая внутреннее кровотечение и, в случае попадания крови в брюшную полость, перитонит, угрожая жизни женщины.
На начальных этапах внематочная беременность может проявляться симптомами, схожими с нормальной беременностью. Позже у женщины возникают резкие боли в нижней части живота с одной стороны. Боль слева указывает на развитие внематочной беременности в левой маточной трубе. Боль может иррадиировать в плечо, лопатку и задний проход. Также могут наблюдаться маточные кровотечения, бледность кожи и снижение артериального давления.
Киста левого яичника
В яичниках ежемесячно созревает фолликул с яйцеклеткой. Когда фолликул достигает зрелости, он лопается, и происходит овуляция. На месте лопнувшего фолликула образуется желтое тело, вырабатывающее прогестерон. Если беременности не происходит, желтое тело рассасывается.
Однако под воздействием определенных факторов (например, гормональный дисбаланс, стресс) желтое тело или фолликул могут увеличиваться, образуя кисту. Эти кисты обычно рассасываются самостоятельно, но существуют и такие, которые требуют удаления, например, цистаденомы, дермоидные и эндометриоидные кисты.
При кисте яичника у женщины могут наблюдаться нарушения менструального цикла и ноющие боли в нижней части живота с одной стороны. Боль слева указывает на наличие кисты в левом яичнике. Если возникают осложнения, такие как перекрут или разрыв кисты, боль становится более интенсивной и может сопровождаться тошнотой и рвотой.
Почему у женщин возникают боли внизу живота справа?
Боли в нижней части живота справа могут быть вызваны следующими заболеваниями:
- аппендицит;
- правосторонняя почечная колика;
- внематочная беременность;
- киста правого яичника.
| Название заболевания | Описание |
| Аппендицит | Воспаление аппендикса, чаще встречающееся у людей от десяти до тридцати лет. Может проявляться в острой или хронической форме. Боль начинается в верхней части живота или в области пупка, затем перемещается в правую подвздошную область. Симптомы включают повышение температуры, слабость, расстройства стула, тошноту и рвоту. |
| Правосторонняя почечная колика | Острый болевой синдром, возникающий при мочекаменной болезни. Боль возникает из-за закупорки правого мочеточника камнем, что затрудняет отток мочи и повышает давление в почке. Симптомы: тошнота, рвота, метеоризм, помутнение и кровь в моче. |
| Внематочная беременность | Плодное яйцо развивается вне матки, чаще всего в маточной трубе. Факторы риска: хирургические вмешательства, гормональные нарушения, инфекции, опухоли и анатомические аномалии. В начале состояние может не отличаться от маточной беременности, но по мере прогрессирования возникают резкие боли внизу живота с одной стороны, а также возможны внутренние или маточные кровотечения, снижение давления и учащение пульса. |
| Киста правого яичника | Полостное образование, заполненное серозной или геморрагической жидкостью. Кисты делятся на требующие хирургического вмешательства и функциональные, которые могут исчезнуть сами. При образовании кисты в правом яичнике возникают ноющие боли в правой подвздошной области и нарушения менструального цикла. Опасность кисты заключается в возможных осложнениях, таких как перекрут или разрыв, что вызывает резкую боль, тошноту и рвоту. |
Каковы наиболее частые причины болей внизу живота у женщин?
Боль в нижней части живота — распространенная жалоба женщин при обращении к гинекологам. Заболевания внутренних половых органов часто являются причиной этих болей.
Характерные признаки гинекологических заболеваний:
- острые иррадиирующие боли (например, альгодисменорея);
- схваткообразные боли (часто связаны с менструацией);
- тянущие боли, усиливающиеся во время полового акта и гинекологического осмотра (характерны для воспалительных заболеваний).
Наиболее распространенные причины болей внизу живота у женщин:
- Инфекционно-воспалительные заболевания внутренних половых органов. Инфекция вызывает воспаление, что может привести к цервициту, эндометриту, сальпингиту и оофориту. Симптомы включают боли внизу живота, обильные выделения и повышение температуры, что может вызвать интоксикацию (слабость, потерю аппетита, головную боль, головокружение).
- Альгодисменорея. Это сильные боли в нижней части живота и пояснице, возникающие за несколько дней до менструации. Боли могут сопровождаться головной болью, головокружением, тошнотой и рвотой. Обычно они проходят с началом менструации.
- Киста яичника. Доброкачественное образование, представляющее собой полостную опухоль с серозным или геморрагическим секретом. Киста может вызывать регулярные тянущие боли и нарушения менструального цикла.
- Эндометриоз. Заболевание, при котором эндометриальная ткань разрастается за пределами матки (например, в миометрий, яичники, маточные трубы). Эндометриоз может развиться после выскабливаний или операций. Симптомы включают боли во время менструации, менструальные кровотечения, бесплодие и кровянистые выделения в межменструальный период.
Цистит, воспаление слизистой оболочки мочевого пузыря, также часто вызывает боли внизу живота. При остром цистите женщины испытывают боли, рези и жжение при мочеиспускании, а также могут наблюдать повышение температуры.
Причины болей внизу живота, отдающих в ногу у женщин
Причины болей в нижней части живота, отдающих в ногу у женщин, могут включать:
- почечную колику при мочекаменной болезни;
- аппендицит;
- сигмоидит;
- паховую или бедренную грыжу.
Почечная колика возникает из-за блокировки мочеточника камнем, вызывая резкую, схваткообразную боль в пояснице и нижней части живота, которая может иррадиировать в наружные половые органы и внутреннюю поверхность бедра.
При аппендиците, воспалении аппендикса, боль сначала разлита, локализуясь над пупком или в эпигастральной зоне. Через несколько часов она перемещается в правую подвздошную область. При резких движениях, ходьбе, кашле или чихании боль может отдавать в поясницу, правую ногу или паховую область.
Сигмоидит, воспаление слизистой сигмовидной кишки, вызывает интенсивные боли в левой подвздошной области, которые могут иррадиировать в левую ногу и поясницу.
Паховая грыжа у женщин встречается реже, чем у мужчин. При наличии грыжи возникает резкая боль в паховой области, отдающая в ногу при движении.
Бедренная грыжа, наоборот, у женщин встречается чаще. Воротами для грыжи служит бедренное кольцо под паховой связкой, а характер болей аналогичен болям при паховой грыже.
Причины болей внизу живота, отдающих в поясницу у женщин
Существует несколько причин болей в нижней части живота, которые могут отдавать в поясницу у женщин:
- Почечная колика при мочекаменной болезни. Блокировка мочевыводящих путей камнем вызывает сильные боли в пояснице и внизу живота вдоль мочеточника. Боль может быть настолько интенсивной, что пациентка начинает метаться в поисках облегчения.
- Аппендицит. Острое воспаление аппендикса вызывает выраженные болевые ощущения. Сначала боль ощущается в области эпигастрия и вокруг пупка, затем перемещается в правую подвздошную область. В зависимости от расположения аппендикса, дискомфорт может иррадиировать в поясницу и ногу.
- Альгодисменорея. Перед менструацией у женщин могут возникать сильные боли внизу живота и пояснице, иногда сопровождающиеся тошнотой, рвотой, головокружением и общей слабостью.
- Внематочная беременность. Развитие эмбриона вне матки может вызвать резкие боли с одной стороны нижней части живота, которые отдают в поясницу, плечо, лопатку и прямую кишку.
- Апоплексия яичника. Кровоизлияние в яичник, например, при разрыве фолликула или функциональной кисты, вызывает резкую боль внизу живота с одной стороны, которая может отдавать в поясницу и прямую кишку.
- Сигмоидит. Воспаление сигмовидной кишки вызывает болезненные ощущения в левой подвздошной области, которые отдают в поясницу и правую ногу. Также могут наблюдаться нарушения стула, слабость и повышение температуры.
- Цистит. Воспаление слизистой оболочки мочевого пузыря приводит к болям внизу живота и пояснице, частому и болезненному мочеиспусканию, повышению температуры и общей слабости.
- Сальпингоофорит. Воспаление маточных труб и яичников проявляется острыми болями внизу живота и пояснице, а также повышением температуры, недомоганием, слабостью и головной болью.
Почему может болеть низ живота при беременности?
Боли внизу живота во время беременности могут быть вызваны:
- растяжением связок;
- проблемами с кишечником;
- гинекологическими заболеваниями;
- хирургическими патологиями;
- внематочной беременностью;
- самопроизвольным абортом;
- преждевременной отслойкой плаценты.
Растяжение связок
Боль в нижней части живота во втором и третьем триместре может быть связана с растяжением тканей и связок из-за увеличения матки.
Поддерживающие связки матки:
- круглые связки (отходят от углов матки);
- широкие связки (отходят от боковых стенок матки).
При увеличении матки связки растягиваются, что может вызывать острую боль при резких движениях. Обычно она длится несколько минут. Для уменьшения дискомфорта рекомендуется выполнять плавные движения и принимать сидячее или лежачее положение.
Проблемы с кишечником
Во время беременности могут возникать вздутие, нарушения пищеварения, колики и запоры.
Основные причины кишечных проблем:
- неправильное питание (переедание, жирная пища);
- давление увеличенной матки на кишечник;
- обострение существующих заболеваний;
- гормональные изменения (прогестерон снижает перистальтику).
Для облегчения болей важно скорректировать рацион, исключив продукты, вызывающие дискомфорт.
Рекомендации по питанию:
- избегать переедания и строгих диет;
- готовить на пару;
- сократить или исключить жирную и жареную пищу;
- есть небольшими порциями, но часто;
- тщательно пережевывать пищу;
- увеличить потребление овощей и фруктов;
- пить около восьми стаканов воды в день;
- ежедневно гулять на свежем воздухе.
Полезно включить кисломолочные продукты, крупы, сухофрукты, морепродукты и нежирные сорта мяса (например, курицу и баранину).
Гинекологические заболевания
Боли могут быть следствием обострения хронических гинекологических заболеваний. Беременным важно следить за личной гигиеной, так как в этот период может увеличиться потоотделение и выделения из влагалища.
Рекомендации по гигиене:
- подмываться теплой водой, избегая горячей;
- использовать гипоаллергенные средства;
- ограничить использование мыла, чтобы избежать пересушивания кожи.
Инфекционно-воспалительные процессы могут угрожать здоровью плода. При болях внизу живота, обильных выделениях с изменением цвета и запаха, зуде или боли при мочеиспускании необходимо обратиться к врачу. Специалист проведет исследования и решит, возможно ли начать лечение до родов.
Хирургические заболевания
Во время беременности могут обостряться острый аппендицит, желчнокаменная болезнь, мочекаменная болезнь и кишечная непроходимость.
При этих состояниях боль выраженная и постоянная, могут наблюдаться повышение температуры, тошнота, рвота, головокружение и слабость. Эти заболевания опасны как для матери, так и для плода, так как могут привести к преждевременным родам. При появлении указанных симптомов необходимо срочно обратиться за медицинской помощью.
Внематочная беременность
При внематочной беременности оплодотворенная яйцеклетка развивается в маточной трубе, а не в матке. Тест на беременность будет положительным, и женщина может ощущать признаки нормальной беременности. Боли с одной стороны живота могут указывать на увеличение яйцеклетки в трубе. Промедление может привести к разрыву трубы.
Внематочная беременность обычно прерывается в период от двух-трех до десяти-двенадцати недель.
Самопроизвольный аборт
Самопроизвольный аборт (выкидыш) — это прерывание беременности до двадцати двух недель. Если такие случаи повторяются, это называется привычным выкидышем.
Признаки связаны с отторжением плода от стенки матки и различными кровотечениями.
Стадии самопроизвольного аборта:
- Угрожающий аборт. Начало отслойки плодного яйца. Женщина ощущает тянущие боли, кровянистые выделения отсутствуют. Матка мягкая и безболезненная.
- Начавшийся аборт. Отслоение прогрессирует. У беременной возникают схваткообразные боли и кровянистые выделения. Наблюдается повышение тонуса матки. Своевременная помощь может сохранить беременность.
- Аборт в ходу. Нарастание отслойки. У женщины развивается кровотечение и боли. Сохранить беременность невозможно, но помощь поможет избежать серьезной кровопотери.
- Неполный аборт. Полная отслойка плодного яйца. Канал шейки матки раскрыт. Наблюдается излитие околоплодных вод и обильное кровотечение. Необходима срочная госпитализация.
- Полный аборт. Полное освобождение полости матки от элементов плодного яйца.
При высоком риске самопроизвольного аборта женщине следует немедленно обратиться к врачу для оценки состояния и назначения необходимых мер.
Преждевременная отслойка плаценты
Это состояние характеризуется преждевременным отделением плаценты от стенки матки.
Причины могут включать:
- гестозы (поздний токсикоз);
- заболевания сердечно-сосудистой системы (гипертония);
- многоводие;
- крупный плод или двойня;
- короткая пуповина.
Отслойка может происходить по центру (без кровотечения) или по краю (с кровотечением).
Симптомы:
- боли в животе в области матки;
- изменения в шевелениях плода;
- кровотечение (может отсутствовать при центральной отслойке);
- уплотнение и болезненность матки;
- слабость;
- головокружение;
- бледность кожи;
- учащение пульса и снижение артериального давления.
Почему могут возникать тянущие боли внизу живота у женщин?
Тянущие боли в нижней части живота могут быть вызваны воспалительными процессами в органах малого таза или менструальными спазмами.
Воспалительные процессы
Воспалительные заболевания органов малого таза — это инфекции, затрагивающие слизистую матки, маточных труб или яичников. Патогенные микроорганизмы, проникая в слизистую, выделяют продукты метаболизма, что вызывает характерные симптомы.
Симптомы воспалительных заболеваний органов малого таза:
- хронические боли в области таза (постоянные тянущие ощущения внизу живота);
- обильные выделения из влагалища (характер выделений зависит от типа микроорганизма или вируса);
- повышение температуры тела.
Из-за близости внутренних половых органов к уретре и прямой кишке у женщин могут возникать нарушения мочеиспускания (частые болезненные позывы) и проблемы со стулом (метеоризм, диарея или запоры).
Боли во время менструации
Каждый месяц в яичниках происходит овуляция. Если оплодотворение не происходит, начинается менструация, сопровождающаяся отторжением функционального слоя эндометрия. В норме менструация проходит безболезненно.
Во время менструации женщины могут ощущать легкую тяжесть в животе и вздутие, но эти симптомы не мешают повседневной жизни.
Боли во время менструации (альгодисменорея) могут указывать на нарушения. Обычно они локализуются в нижней части живота и могут отдавать в поясницу, чаще всего имеют тупой характер.
Причинами альгодисменореи могут быть анатомические аномалии матки, ее недоразвитие, воспалительные заболевания половых органов и эндометриоз.
Эндометриоз характеризуется расположением клеток эндометрия не только в полости матки, но и в ее мышечном слое. Эта ткань отекает и кровоточит во время менструации, что вызывает выраженные боли.
При воспалительных заболеваниях женщины испытывают постоянные боли внизу живота, независимо от менструации.
Обратиться за медицинской помощью необходимо в следующих случаях:
- если менструация становится обильной (прокладка не выдерживает привычного времени);
- если в выделениях появляются крупные сгустки;
- если наблюдается повышение температуры;
- если возникают головокружение, тошнота и рвота;
- если боль усиливается.
Для облегчения болей во время менструации женщина может принять одну таблетку анальгезирующего (например, анальгин) или спазмолитического (например, но-шпа) препарата.
Почему у женщины возникают боли внизу живота во время или после полового акта?
Боли в нижней части живота у женщин во время или после полового акта могут быть вызваны следующими факторами:
- особенностями полового акта;
- заболеваниями репродуктивной системы.
Особенности полового акта
У девушек в начале половой жизни могут возникать боли внизу живота во время и после полового акта, которые обычно исчезают со временем. В процессе первых половых актов возможны кровянистые выделения, которые также проходят.
Боли могут быть связаны с недостаточной выработкой естественной смазки, что приводит к трению и травмам слизистой влагалища.
Вагинизм, характеризующийся спазмом мышц влагалища, также может вызывать дискомфорт и боль.
Несоответствие половых органов партнеров, например, узкое влагалище и большой размер пениса, может приводить к болезненным ощущениям. Сексуальные позы с глубоким проникновением могут также вызывать дискомфорт.
Аллергия на контрацептивы (латексные презервативы, спермициды) или средства интимной гигиены может вызывать зуд и болезненные ощущения. Использование мыла перед половым актом или презерватива может усугубить ситуацию.
Для снижения или предотвращения болей во время или после полового акта рекомендуется:
- применять лубриканты (смазки);
- использовать гипоаллергенные средства (при аллергии);
- избегать латексных презервативов и спермицидов (при наличии аллергии);
- выбирать комфортные сексуальные позы.
Заболевания органов репродуктивной системы
Боли в нижней части живота у женщин во время или после полового акта могут быть вызваны следующими гинекологическими заболеваниями:
- Вагинит. Воспаление слизистой влагалища, вызванное патогенными микроорганизмами. Симптомы: обильные выделения, зуд, жжение и боли, усиливающиеся во время полового акта.
- Цервицит. Воспаление шейки матки, может быть экзоцервицитом или эндоцервицитом. Симптомы: интенсивные выделения, зуд, тянущие боли внизу живота, усиливающиеся во время или после полового акта.
- Эрозия шейки матки. Патологическое изменение слизистой шейки матки. При воспалении или раковом перерождении могут возникать тянущие боли, частое и болезненное мочеиспускание, кровянистые выделения.
- Эндометрит. Воспаление слизистой матки. Симптомы острого эндометрита: высокая температура, менструальные кровотечения, сильные боли внизу живота. При хроническом эндометрите боли могут сохраняться, усиливаясь во время полового акта.
- Эндометриоз. Разрастание ткани эндометрия в других органах. Симптомы: болезненные менструации, кровянистые межменструальные выделения, боли внизу живота, бесплодие, болезненные ощущения во время дефекации и полового акта.
- Миома матки. Доброкачественная опухоль из мышечного слоя матки. Симптомы: менструальные кровотечения, постоянные тупые боли, усиливающиеся во время менструации и полового акта.
- Рак матки. Злокачественная опухоль с бесконтрольным размножением атипичных клеток. На ранних стадиях может протекать бессимптомно, позже появляются выделения и боли внизу живота, которые могут усиливаться во время полового акта.
- Аднексит (сальпингоофорит). Воспаление маточных труб и яичников. При остром аднексите: высокая температура, болезненность живота, общая слабость. При хроническом аднексите боли могут быть менее выраженными, но усиливаться во время полового акта.
Почему при мочеиспускании возникает боль внизу живота?
Боль в нижней части живота, усиливающаяся при мочеиспускании, — ключевой симптом цистита.
Цистит — это воспаление слизистой оболочки мочевого пузыря, возникающее из-за инфекционного агента.
Инфекция может проникнуть в мочевой пузырь следующими путями:
- восходящий (из уретры и влагалища);
- нисходящий (из почек);
- гематогенный (через кровь);
- лимфогенный (через лимфатическую систему).
Цистит бывает первичным или вторичным, острым или хроническим.
При остром цистите у женщин могут наблюдаться следующие симптомы:
- боль в нижней части живота (усиливающаяся при мочеиспускании);
- резкая боль и жжение во время мочеиспускания;
- частые, но неэффективные позывы;
- помутнение мочи;
- наличие крови в моче;
- повышение температуры;
- общая слабость и недомогание.
Почему при климаксе у женщин возникает боль внизу живота?
Климакс (менопауза) — это период угасания функции яичников и прекращения выработки фолликулов и яйцеклеток, обычно начинающийся в возрасте 45–55 лет.
Менопауза может быть:
- ранней (в 40–45 лет);
- поздней (после 55 лет).
Начало климакса часто сопровождается изменениями в менструальном цикле. Яичники перестают вырабатывать гормон эстроген, что нарушает функционирование органов, чувствительных к этому гормону (центральная нервная система, мочеполовые органы, молочные железы, кожа, кости).
Боль внизу живота может быть связана с инфекционно-воспалительными процессами в половых органах. Снижение уровня эстрогена вызывает сухость слизистой влагалища и зуд, что может привести к повреждению слизистой и развитию инфекции.
Женщины могут испытывать учащенное мочеиспускание и быть подвержены инфекциям мочевого пузыря, что проявляется болями внизу живота и болезненными позывами.
При наличии инфекции могут развиться следующие заболевания:
- вагинит (воспаление слизистой влагалища);
- цервицит (воспаление шейки матки);
- эндометрит (воспаление матки);
- сальпингоофорит (воспаление маточных труб и яичников);
- уретрит (воспаление уретры);
- цистит (воспаление мочевого пузыря).
Воспалительные процессы обычно начинаются в нижних отделах мочеполовых органов, таких как влагалище и уретра, но могут прогрессировать и затрагивать матку, маточные трубы и мочевой пузырь.
Климакс также может вызывать следующие симптомы:
- приливы жара;
- нарушения сна (включая ночную потливость);
- изменения настроения (возможны депрессивные состояния);
- снижение полового влечения;
- уменьшение размеров и дряблость молочных желез;
- сухость и потеря эластичности кожи (глубокие морщины, седение волос);
- остеопороз (заболевание костной ткани) и изменения осанки;
- сухость глаз;
- головокружение;
- одышка;
- увеличение веса;
- учащенное сердцебиение.
В этот период рекомендуется придерживаться диеты (избегать острых блюд и алкоголя), пить много жидкости и заниматься физической активностью. В помещениях желательно поддерживать прохладную температуру. При необходимости врач-гинеколог может назначить заместительную гормональную терапию с препаратами, содержащими эстрогены.
Почему у женщин при овуляции может возникнуть боль внизу живота?
Овуляция — это процесс, при котором яйцеклетка покидает яичник.
Каждый месяц в яичнике женщины созревает фолликул, который в середине менструального цикла разрывается, и яйцеклетка попадает в маточную трубу, готовая к оплодотворению в течение суток.
Чаще всего в период овуляции женщины не ощущают явных симптомов. Однако разрыв фолликула может вызвать кровоизлияние в яичник, что приводит к резкой боли внизу живота, которая может ощущаться как в правой, так и в левой подвздошной области. Боль может иррадиировать в поясницу и прямую кишку. Интенсивность и продолжительность боли зависят от индивидуальных особенностей, но обычно дискомфорт проходит самостоятельно.
Во время овуляции у женщин могут наблюдаться следующие признаки:
- усиление полового влечения;
- изменение консистенции шейки матки (шеечная слизь становится более обильной);
- прилив сил до овуляции и их снижение после;
- незначительные кровянистые выделения.
Может ли боль внизу живота быть признаком беременности?
Тянущая боль в нижней части живота может сигнализировать о беременности.
Оплодотворение яйцеклетки происходит в ампулярной области маточной трубы. С момента соединения сперматозоида с яйцеклеткой начинается беременность.
Оплодотворенная яйцеклетка, благодаря движению ресничек эпителия и перистальтическим сокращениям, перемещается по маточной трубе к матке. На шестой-восьмой день после оплодотворения зародыш (бластоциста) внедряется в слизистую оболочку матки.
Имплантация эмбриона в стенку матки может вызвать болезненные ощущения внизу живота и незначительные кровянистые выделения. Однако боль в этой области является лишь предположительным признаком беременности.
К возможным признакам беременности также относятся:
- изменение вкусовых предпочтений;
- тошнота и рвота;
- усиление обоняния;
- общая слабость и недомогание;
- повышенная сонливость;
- учащенное мочеиспускание;
- болезненность и увеличение молочных желез;
- увеличение объема живота;
- изменения в пигментации кожи.
Эти признаки основаны на субъективных ощущениях женщины. Для подтверждения беременности рекомендуется обратиться к врачу-гинекологу или акушеру, пройти ультразвуковое исследование или сделать тест на беременность.
О чем расскажет боль внизу живота у женщин и как от нее избавиться? — Видео
Вопрос-ответ
Что нужно делать при боли внизу живота?
При появлении болей внизу живота нужно незамедлительно обратиться к врачу-гинекологу для определения причин болевого синдрома и назначения необходимого лечения.
Какие таблетки от боли внизу живота?
Для облегчения боли внизу живота можно использовать обезболивающие препараты, такие как ибупрофен или парацетамол. Однако важно учитывать причину боли, поэтому перед приемом любых таблеток рекомендуется проконсультироваться с врачом, особенно если боль сильная или сопровождается другими симптомами.
Как отличить боль в матке от боли в кишечнике?
Боли в кишечнике часто сопровождаются вздутием, запорами. Они имеют колющий характер, чаще в виде спазмов. При болях в матке это чаще тупые тянущие ощущения, похожие на менструальные боли, напряжения живота.
Что болит в самом низу живота у женщин?
Боль внизу живота у женщин может указывать на патологии беременности, эндометриоз, новообразования органов репродуктивной системы, а также на болезни почек и кишечника. Альгоменорея, или болезненные менструации, — одна из самых частых причин боли внизу живота.
Советы
СОВЕТ №1
Если вы испытываете боли внизу живота, важно обратить внимание на их характер и продолжительность. Записывайте, когда и как часто возникают боли, а также какие дополнительные симптомы сопровождают их. Эта информация поможет врачу быстрее установить диагноз.
СОВЕТ №2
Не игнорируйте боли, которые сопровождаются другими тревожными симптомами, такими как высокая температура, рвота, сильная слабость или кровотечения. В таких случаях необходимо незамедлительно обратиться за медицинской помощью.
СОВЕТ №3
Попробуйте вести дневник питания и активности, чтобы выявить возможные триггеры болей. Иногда боли могут быть связаны с определенными продуктами или физической нагрузкой. Это поможет вам и вашему врачу лучше понять ситуацию.
СОВЕТ №4
Не занимайтесь самолечением. При возникновении болей внизу живота лучше всего обратиться к специалисту, который сможет провести необходимые обследования и назначить правильное лечение. Самолечение может усугубить ситуацию и привести к осложнениям.