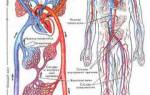
Анатомия голени
Голень — это нижняя часть ноги, ограниченная коленным суставом сверху и голеностопным снизу. Прямохождение создает значительную нагрузку на голень, что способствует развитию костно-мышечного аппарата. Однако травмы костей, мышц и связок голени во время движения часто вызывают боли в этой области.
Структура голени включает:
- большеберцовую кость;
- малоберцовую кость;
- мышцы голени;
- нервы голени;
- сосуды голени;
- голеностопный сустав.
Боль в голени может возникать по различным причинам, и врачи подчеркивают важность правильной диагностики. Одной из распространенных причин является травма, включая растяжения и переломы. Также возможны воспалительные процессы, такие как тендинит или фасциит, которые могут вызывать дискомфорт при движении. Врачи отмечают, что боли могут быть связаны с заболеваниями сосудов, например, тромбофлебитом или артериальной недостаточностью, что требует немедленного внимания.
Существует несколько видов болей: острые, хронические и ноющие, каждая из которых может указывать на разные патологии. Важно учитывать сопутствующие симптомы, такие как отек или покраснение, которые могут сигнализировать о более серьезных проблемах. Врач рекомендует при возникновении болей в голени обратиться за медицинской помощью, чтобы определить точную причину и назначить соответствующее лечение. Самолечение может усугубить состояние, поэтому важно следовать рекомендациям специалистов.

Кости голени
Голень человека состоит из двух трубчатых костей: большеберцовой и малоберцовой. Каждая из них включает тело кости и эпифизы — расширенные концевые части, формирующие суставы с другими костями.
Большеберцовая кость
Это крупная кость, расположенная с внутренней стороны голени. Тело кости треугольное, а передняя поверхность близка к коже и легко прощупывается. В верхней части большеберцовая кость расширяется, образуя два мыщелка — медиальный и латеральный, которые участвуют в формировании коленного сустава. Здесь же она соединяется с малоберцовой костью через межберцовый сустав. Коленный сустав подвижен, позволяя сгибательные и разгибательные движения, в то время как в межберцовом суставе кости фиксированы связками, что ограничивает их движение.
В нижней части большеберцовой кости находится внутренняя лодыжка, соединяющаяся с таранной костью стопы и участвующая в образовании голеностопного сустава. На верхнем эпифизе, на передней поверхности, расположена бугристость большеберцовой кости — место прикрепления сухожилий мышц.
Малоберцовая кость
Эта кость также длинная и трубчатая, но тоньше большеберцовой. Верхний эпифиз соединяется с большеберцовой костью, а нижний заканчивается боковой лодыжкой, которая участвует в формировании голеностопного сустава. Между телами берцовых костей на протяжении всей длины располагается межкостная перепонка голени из плотной соединительной ткани, удерживающая кости в правильном положении. В перепонке есть отверстия для кровеносных сосудов и нервов.
| Причина боли в голени | Вид боли | Патология/Возможные диагнозы | Помощь при боли |
|---|---|---|---|
| Мышечный спазм | Резкая, схваткообразная, локализованная | Мышечный спазм, судороги | Растяжка, массаж, тепло, приём спазмолитиков |
| Растяжение мышц | Тупая, ноющая, усиливающаяся при движении | Растяжение мышц, разрыв мышечных волокон | Покой, холод, компрессионная повязка, противовоспалительные препараты |
| Ушиб | Острая, пульсирующая, с возможной гематомой | Ушиб мягких тканей, перелом | Холод, покой, при необходимости — обезболивающие |
| Перелом | Острая, интенсивная, усиливающаяся при движении | Перелом костей голени | Иммобилизация, обезболивание, срочная медицинская помощь |
| Тендинит | Тупая, ноющая, усиливающаяся при движении и нагрузке | Тендинит (воспаление сухожилий) | Покой, холод, физиотерапия, противовоспалительные препараты |
| Остеоартрит | Тупая, ноющая, усиливающаяся при движении и нагрузке | Остеоартрит (дегенеративное заболевание суставов) | Физиотерапия, обезболивающие, хондропротекторы |
| Нейропатия | Жгучая, стреляющая, покалывающая | Нейропатия (поражение нервов) | Лечение основного заболевания, обезболивающие, физиотерапия |
| Варикозное расширение вен | Тяжесть, боль, судороги, отеки | Варикозное расширение вен | Компрессионное белье, флеботоника, склеротерапия, хирургическое лечение |
| Тромбоз глубоких вен | Острая, интенсивная боль, отек, покраснение | Тромбоз глубоких вен | Срочная медицинская помощь, антикоагулянты |
| Дефицит витаминов и минералов | Тупая, ноющая боль, слабость мышц | Дефицит витаминов и минералов (например, магния, калия) | Прием витаминно-минеральных комплексов, коррекция питания |
Мышцы голени
Мышцы голени хорошо развиты, что необходимо для поддержания вертикального положения тела и равновесия. В голени выделяют несколько групп мышц, отвечающих за движения в коленном и голеностопном суставах, а также в суставах стопы. Эти группы разделены соединительнотканными перегородками и окружены фасциями.
Мышцы голени
| Группа мышц | Названия мышц | Выполняемые функции |
| Передняя группа | Передняя большеберцовая мышца | Разгибает стопу в голеностопном суставе и поворачивает ее наружу. |
| Длинный разгибатель пальцев | Разгибает стопу и пальцы (со 2 по 5). | |
| Длинный разгибатель большого пальца | Разгибает большой палец и стопу в голеностопном суставе. | |
| Задняя группа | Трехглавая мышца голени | Основная мышца, отвечающая за сгибание голени и стопы. Пучки соединяются в ахиллово сухожилие. |
| Подошвенная мышца | Сгибает голень и стопу. | |
| Подколенная мышца | Сгибает и поворачивает голень внутрь. | |
| Длинный сгибатель пальцев | Сгибает стопу и пальцы (со 2 по 5). | |
| Длинный сгибатель большого пальца стопы | Сгибает стопу и большой палец. | |
| Задняя большеберцовая мышца | Сгибает стопу. | |
| Боковая группа | Длинная малоберцовая мышца | Сгибает стопу и поднимает ее боковой край, выворачивая наружу. |
| Короткая малоберцовая мышца |
Боль в голени — распространенная проблема, о которой говорят многие. Причины могут варьироваться от травм и перенапряжения до серьезных заболеваний, таких как тромбофлебит или остеомиелит. Люди часто описывают болевые ощущения как тупые, резкие или пульсирующие, что может указывать на разные патологии. Например, при мышечном перенапряжении боль обычно локализуется в области икроножной мышцы, тогда как при венозной недостаточности может ощущаться тяжесть и отечность.
Важно не игнорировать такие симптомы, особенно если они сопровождаются покраснением или отеком. В качестве первой помощи рекомендуется отдых, холодные компрессы и противовоспалительные препараты. Однако для точной диагностики и назначения лечения стоит обратиться к врачу, который сможет определить причину боли и предложить соответствующую терапию.

Нервы голени
Иннервация голени осуществляется большеберцовым и общим малоберцовым нервами, которые формируются в подколенной ямке из седалищного нерва. Седалищный нерв начинается в крестцовом сплетении, образуясь из волокон спинномозговых нервов крестцового отдела.
Большеберцовый нерв иннервирует:
- кости голени;
- заднюю группу мышц;
- кожу внутренней поверхности голени;
- стенки сосудов голени.
Общий малоберцовый нерв отвечает за иннервацию:
- боковой группы мышц;
- передней группы мышц;
- кожи наружной и задней поверхности голени.
Повреждение нервных путей на любом уровне, включая травмы голени, седалищного нерва, крестцового сплетения или спинномозговых нервов, может вызвать болевой синдром.
Сосуды голени
Кровоснабжение голени осуществляется через переднюю и заднюю большеберцовые артерии. Первая питает переднюю группу мышц, вторая — боковую и заднюю. Венозный отток происходит по поверхностным и глубоким венам, соединённым коммуникантными венами. Нарушение проходимости вен может привести к переполнению и расширению других вен голени.
Лимфатическая система голени представляет собой сеть капилляров и сосудов. Лимфа образуется в тканях из жидкости, выходящей из кровеносных сосудов, и собирается в лимфатических капиллярах, которые объединяются в более крупные сосуды. Вся лимфа от нижних конечностей поступает в грудной лимфатический проток, затем в крупные вены и возвращается в системный кровоток. Правильная циркуляция лимфы важна для обмена веществ и функционирования иммунной системы.
Голеностопный сустав
Этот сустав формируется большеберцовой, малоберцовой и таранной костями. Костные выступы берцовых костей (внутренняя и наружная лодыжки) обрамляют таранную кость. Основные движения в суставе происходят вокруг фронтальной оси (сгибание и разгибание стопы), также возможно небольшое отведение и приведение стопы.
Связочный аппарат голеностопного сустава состоит из крепких связок, удерживающих суставные кости и предотвращающих их смещение. Выделяют наружные связки (пяточно-малоберцовая, передняя и задняя таранно-малоберцовая), которые располагаются по бокам сустава, и дельтовидную связку, поддерживающую внутреннюю часть сустава.
Какие структуры могут воспаляться в голени?
Все ткани голени содержат болевые нервные окончания, раздражение которых вызывает боль. Механизм и характер боли зависят от типа поврежденной ткани и характера травмы.
В голени могут быть повреждены:
- кожные покровы;
- мышцы;
- связки;
- сухожилия;
- кости;
- элементы суставов;
- нервы;
- сосуды.
Боль в голени может возникать по следующим причинам:
- Прямое повреждение тканей. Это происходит в результате травмы, когда травмирующий фактор воздействует на нервные окончания, вызывая острую кратковременную боль. После прекращения воздействия интенсивность боли уменьшается.
- Воспалительный процесс. Повреждение тканей вызывает воспаление. В зону воспаления мигрируют лейкоциты, которые разрушаются и выделяют биологически активные вещества, вызывая боль. Это приводит к расширению сосудов, увеличению их проницаемости и образованию отека, что может сжимать нервные окончания и вызывать «давящую» или «распирающую» боль.
- Нарушение кровообращения. Клетки организма выделяют продукты обмена веществ, которые с током крови уносятся на переработку и выведение. При нарушении кровообращения или лимфооттока эти продукты накапливаются в тканях, что, наряду с гипоксией, может вызывать сильную боль.
- Повреждение нервов. Травма нервных волокон на любом уровне может привести к патологическим болевым импульсам, которые передаются в головной мозг и вызывают боль в голени.
Причины болей в голени
Боль в голени или голеностопном суставе может возникать из-за повреждений костно-мышечного аппарата (например, травм). Также болевой синдром может быть вызван инфекциями или воспалительными процессами в тканях.
Факторы, способствующие болям в голени:
- травмы голени;
- заболевания костей;
- заболевания мышечной ткани;
- сосудистые заболевания;
- патологии позвоночника;
- инфекционные болезни;
- опухоли в голени.
Травмы голени
В результате травмы могут пострадать как мягкие ткани (кожа, мышцы, сухожилия), так и кости голени.
Травмы голени
| Название заболевания | Механизм возникновения болей |
| Перелом костей голени | Перелом возникает при воздействии силы, превышающей упругость кости. Причиной может быть удар (сила действует извне) или падение на ноги с высоты (образуется «вколоченный» перелом). Перелом всегда сопровождается острой болью, вызванной несколькими факторами: * Повреждением кости. При переломе раздражаются внутрикостные болевые рецепторы, отвечающие за передачу болевых сигналов. Эти рецепторы находятся и в надкостнице (внешней оболочке кости), что усиливает болевые ощущения. * Повреждением мягких тканей. Травмирующий фактор может затрагивать кожу, мышцы и другие ткани голени, насыщенные нервными окончаниями, что вызывает сильную боль. Костные отломки могут сжимать кровеносные сосуды и повреждать мышцы и кожу. * Повреждением нервных стволов. Костные отломки могут сжимать или повреждать нервы голени, вызывая боли в области иннервации. * Развитием воспалительного процесса. Перелом сопровождается повреждением тканей и разрушением клеток, что запускает воспалительный процесс, образуя медиаторы воспаления, отек и нарушая микроциркуляцию. Это усиливает болевые ощущения и вызывает гипералгезию, когда ткани становятся крайне чувствительными. Исключение составляет «патологический перелом», когда кость ломается из-за опухоли. В этом случае боль может быть незначительной или отсутствовать, если перелом не сопровождается смещением отломков и повреждением мягких тканей. |
| Ушиб голени | Этот термин обозначает травму тканей голени тупым предметом. При этом не нарушается анатомическая целостность мягких тканей, но они подвергаются значительному сжатию, что вызывает боль. Максимальная боль ощущается в момент травмы и в первые секунды после нее. Через несколько минут интенсивность боли может уменьшаться, но из-за воспалительного процесса может развиться гипералгезия. Ушиб голени в области переднебоковой поверхности опасен, так как кожа близка к большеберцовой кости. Ударом кожа может быть размозжена между предметом и костью, что может привести к некрозу. Также возможно воспаление надкостницы, которое может перейти на кость. Повреждение кровеносных сосудов может привести к образованию гематомы – полости в мягких тканях, заполненной кровью, что усиливает болевые ощущения. |
| Растяжение (разрыв) мышц голени | Растяжение или разрыв мышцы происходит, когда нагрузка превышает ее прочность, что приводит к разрыву мышечных волокон. Растяжение чаще всего происходит в области сухожилия, но могут наблюдаться и разрывы самих волокон. В тяжелых случаях может произойти полный отрыв мышцы от кости. В этот момент человек испытывает сильную боль, связанную с повреждением внутримышечных нервных рецепторов. Боль острая и усиливается при попытках сократить поврежденную мышцу. В первые часы после травмы развивается воспалительный процесс, что усиливает болевые ощущения. Разрыв всегда сопровождается кровотечением, что может привести к образованию гематомы. |
| Растяжение связок голеностопного сустава | Связки голеностопного сустава прочные, но могут быть повреждены. Растяжение или разрыв связок обычно происходят во время занятий спортом или при ходьбе (если человек «подвернул ногу»), когда масса тела переносится не на стопу, а на связочный аппарат. В момент разрыва человек ощущает сильную боль в области голеностопного сустава. Попытки пошевелить стопой или прикоснуться к поврежденной области усиливают боль. Область сустава быстро отекает и становится болезненной из-за воспаления. |
| Вывих голеностопного сустава | Вывих – это состояние, при котором из-за разрыва связок нарушается фиксация костей голеностопного сустава, и они смещаются. Причиной вывиха обычно становятся падения или неудачные приземления. В момент вывиха пациент ощущает сильную боль, которая со временем усиливается. Стопа может находиться в неестественном положении, согнутом внутрь или наружу. Попытки встать на поврежденную ногу, пошевелить стопой или прощупать область повреждения усиливают боль. |
Заболевания костей голени
Существуют не только травматические переломы, но и другие заболевания, поражающие кости голени и вызывающие боль.
Нетравматические заболевания костей голени
| Название заболевания | Механизм возникновения болей |
| Остеохондропатия бугристости большеберцовой кости(болезнь Осгуда-Шлаттера) | Заболевание чаще встречается у детей и подростков 10–20 лет, активно занимающихся спортом (бег, футбол, баскетбол). Бугристость большеберцовой кости расположена на передней поверхности верхнего эпифиза, где прикрепляется сухожилие четырехглавой мышцы бедра, отвечающей за разгибание голени в колене. Быстрый рост костей в сочетании с повышенными нагрузками приводит к микротравмам, нарушению кровоснабжения и даже некрозу костной ткани. Боль при болезни Осгуда-Шлаттера развивается постепенно, первый приступ часто связан с интенсивной физической нагрузкой. Изначально боль может быть слабой, но со временем усиливается, имеет ноющий характер, усиливается при разгибании ноги и почти исчезает в покое. |
| Деформирующий остеит | Костная ткань постоянно обновляется: остеокласты разрушают старую ткань, остеобласты создают новую. При деформирующем остеите наблюдается повышенная активность обоих типов клеток, что приводит к разрушению определенных участков костей остеокластами и их восстановлению остеобластами. Однако структура вновь образованной костной ткани нарушена, что делает ее менее прочной и более подверженной переломам. Пораженная кость деформируется, вызывая тупые, ноющие боли, которые практически не утихают и могут усиливаться даже в покое. |
Заболевания мышц голени
Болезненные ощущения в мышцах голени часто связаны с воспалением, вызванным различными заболеваниями.
Заболевания мышц голени
| Название заболевания | Механизм возникновения болей |
| Крепатура | Крепатура вызывает ноющие боли, которые появляются в течение суток после физической активности и могут сохраняться несколько дней. Причиной является повреждение мышечных волокон из-за чрезмерной нагрузки на неподготовленные мышцы. Это приводит к микроразрывам, воспалению и мышечной слабости. Боль исчезает через несколько дней по мере восстановления. |
| Мышечный спазм(судорога) | Судороги — болезненные непроизвольные сокращения мышц голени, возникающие после длительной физической активности. При нагрузках истощаются энергетические запасы, что повышает возбудимость нервных клеток и нарушает расслабление мышц. Это приводит к резкому сокращению, которое может длиться от секунд до минут, вызывая мучительную боль. |
| Синдром расколотой голени | Этот синдром чаще наблюдается у неподготовленных спортсменов, начинающих интенсивные тренировки. Увеличение кровотока в мышцах вызывает отек и сдавливание тканей, что приводит к болевым ощущениям. Также возможен воспалительный процесс в местах прикрепления мышц к костям. Боль ноющая, слабой или умеренной интенсивности, локализуется на передней или внутренней поверхности голени и уменьшается в состоянии покоя. |
| Туннельные синдромы голени | Некоторые группы мышц находятся в фасциальных футлярах, что необходимо для их сокращения. Эти футляры из соединительной ткани слабо растяжимы, что может привести к сжатию мышц. При различных патологиях (переломы, повреждения сосудов, ушибы) возникает отек, повышающее давление внутри футляра, что нарушает кровоснабжение и вызывает сильные боли. |
К туннельным синдромам голени относятся:
* Туннельный синдром переднего футляра. В этом футляре находятся передняя группа мышц (большеберцовая мышца и длинные разгибатели пальцев). При отеке и сдавливании возникают интенсивные боли по передней поверхности голени, усиливающиеся при попытке согнуть пальцы или стопу и при пальпации пораженных мышц.
* Туннельный синдром заднего глубокого футляра. В этом футляре располагаются задняя большеберцовая мышца и длинные сгибатели пальцев, а также артерии и нервы голени. Боль усиливается при разгибании стопы или пальцев и при пальпации внутренних отделов нижней части голени.
Заболевания сосудов голени
При повреждении сосудов нарушается кровоснабжение тканей голени, что может вызвать ишемические боли из-за недостатка кислорода и гибели клеток.
Заболевания сосудов голени
| Название заболевания | Механизм возникновения боли |
| Атеросклероз | Атеросклероз — заболевание артерий, возникающее из-за нарушений обмена жиров и холестерина. Причинами могут быть малоподвижный образ жизни, неправильное питание и курение. Основная причина — накопление холестерина в стенках сосудов. Заболевание может развиваться с молодого возраста, но долгое время не проявляется. Со временем образуются жировые бляшки, сужающие просвет сосуда и нарушающие кровоснабжение. Это приводит к недостатку кислорода и гибели клеток, что вызывает выделение биологически активных веществ и сильные боли. На начальных стадиях боль возникает при физической активности, так как поврежденная артерия не может обеспечить достаточное поступление кислорода. С прогрессированием заболевания боли усиливаются и могут возникать даже в покое. |
| Облитерирующий эндартериит | Это состояние чаще встречается у молодых и средних людей и характеризуется закупоркой мелких артерий, что приводит к нарушению кровоснабжения и некрозу тканей. Причины разнообразны: курение, переохлаждение, инфекции и др. Все они приводят к спазму артерий, что нарушает кровоснабжение сосудистой стенки. Это вызывает разрушение эндотелия и прилипание тромбоцитов, образуя тромбы, которые могут полностью перекрыть просвет сосуда. Ишемия тканей вызывает боли, схожие с болями при атеросклерозе. |
| Варикозное расширение вен | В нижних конечностях имеются глубокие и поверхностные вены с клапанами, которые пропускают кровь только вверх. Повреждение клапанов может привести к образованию щелей между створками, что вызывает обратный ток крови и расширение вен. Боль при варикозном расширении возникает из-за нарушения микроциркуляции и имеет тянущий или давящий характер. Обычно боли предшествует длительная физическая нагрузка, а после отдыха с приподнятыми ногами они уменьшаются. |
| Тромбофлебит | Это воспаление стенки вен с образованием тромба и нарушением кровотока. Причинами могут быть генетическая предрасположенность, инфекции, травмы и варикоз. Нарушение целостности стенки вены приводит к прилипанию тромбоцитов и образованию тромба, который перекрывает просвет вены, вызывая застой крови. Боль может быть вызвана нарушением микроциркуляции и воспалительным процессом. |
Заболевания позвоночника
Нервы, иннервирующие ткани голени, начинаются в крестцовом сплетении, сформированном спинномозговыми нервами. Спинномозговой нерв — это совокупность нервных волокон, отходящих от спинного мозга и проходящих между позвонками. Травмы в пояснично-крестцовом отделе могут сжимать спинномозговые нервы, вызывая боль в ногах.
Заболевания крестцового отдела позвоночника
| Название заболевания | Механизм возникновения болей |
| Пояснично-крестцовый остеохондроз | Остеохондроз нарушает кровоснабжение и обмен веществ в межпозвоночных дисках, что приводит к их истончению и деформации. Это уменьшает расстояние между позвонками и сжимает спинномозговые нервы, вызывая боль. |
| Протрузия межпозвоночного диска | Протрузия — это нарушение целостности межпозвоночного диска, приводящее к его выпячиванию в позвоночный канал и сжатию спинного мозга. Протрузия в поясничном отделе может вызывать боли в спине и нижних конечностях, включая голень. Боли могут быть острыми, ноющими или тянущими, проявляясь как постоянно, так и периодически. |
| Грыжа межпозвоночного диска | Прогрессирование протрузии может привести к разрыву фиброзного кольца, что вызывает еще большее сжатие спинного мозга и ухудшение состояния (боли становятся более интенсивными и постоянными). |
Инфекционные заболевания
Инфицирование кожи, мягких тканей или костей голени может вызывать боли в этой области.
Инфекционные заболевания голени
| Название заболевания | Механизм возникновения болей |
| Фурункул | Инфекционное воспаление волосяного фолликула с образованием гноя и некрозом тканей. Вызывается гноеродными микроорганизмами, чаще золотистыми стафилококками, проникающими в фолликул через микротрещины на коже, особенно при плохой гигиене. В начальной стадии проявляется болезненным покраснением и легким отеком. Со временем воспалительный очаг увеличивается, образуя болезненный бугорок с черной точкой в центре. После прорыва гнойника боль уменьшается. |
| Рожистое воспаление(рожа) | Инфекционное заболевание кожи, вызванное стрептококками. Заражение происходит через микротравмы на голени или при переохлаждении, что снижает защитные функции организма. Через несколько дней пораженный участок кожи становится ярко-красным и отекает. Пациент ощущает сильную жгучую и распирающую боль, которая может длиться от нескольких дней до недель. |
| Флегмона голени | Разлитое гнойное воспаление подкожно-жировой клетчатки и мягких тканей, возникающее из-за инфицирования гноеродными бактериями, такими как стрептококки и стафилококки. Чаще встречается у людей с ослабленным иммунитетом. При проникновении бактерий начинается воспалительный процесс, вызывающий острые боли, усиливающиеся при прикосновении. Воспаление быстро распространяется, затрагивая кожу, мышцы и другие ткани, что ухудшает состояние пациента. |
| Газовая гангрена | Заболевание, вызываемое клостридиями, развивающимися в бескислородной среде. Заражение происходит при попадании земли или пыли с клостридиями в рану. Споры активируются и начинают размножаться, разрушая окружающие ткани. Первые симптомы — сильная боль в области раны, возникающая через 4-6 часов после травмы. Края раны отечны, и при прикосновении боль усиливается. Токсины клостридий распространяются на близлежащие ткани, увеличивая зону болезненности. |
| Трофическая язва голени | Осложнение заболеваний, связанных с нарушением кровоснабжения и микроциркуляции, таких как варикозное расширение вен, диабет или облитерирующий эндартериит. Недостаток кислорода приводит к массовой гибели клеток. Истончение кожи снижает местные защитные механизмы, делая ее уязвимой для инфекций. Даже незначительное повреждение может привести к язве, которая со временем увеличивается. Основная жалоба — острая жгучая боль в области язвы и распирающие боли в нижней конечности. |
| Остеомиелит | Гнойное инфекционное поражение костной ткани, приводящее к ее разрушению. При попадании гноеродных микроорганизмов в кость начинается воспалительный процесс, в результате которого в костное вещество проникает большое количество лейкоцитов. Они выделяют вещества и ферменты, борющиеся с инфекцией, но разрушающие костную ткань. Боль острая, давящая и мучительная, возникает из-за воспалительного процесса в кости и надкостнице, а также отека окружающих мягких тканей. Пациенты стараются не двигать больной ногой, так как любое движение вызывает сильную боль. |
Опухоли голени
Каждая клетка в организме человека имеет ограниченное количество делений, после чего погибает. Опухолевые клетки, возникающие из-за мутаций, теряют этот контроль и могут бесконечно делиться.
В организме человека каждую минуту образуются сотни опухолевых клеток, но нормальная работа иммунной системы позволяет быстро их распознавать и уничтожать. При нарушении иммунной системы, что часто наблюдается у пожилых людей или пациентов с ВИЧ и другими иммунодефицитными состояниями, либо в результате одновременной мутации множества клеток, например, после радиационного облучения, одна опухолевая клетка может выжить и начать бесконтрольно делиться, образуя множество подобных клеток.
С прогрессированием заболевания количество опухолевых клонов увеличивается, что приводит к росту опухоли и сжатию окружающих тканей. Опухолевые клетки могут отделяться от основной массы, проникая в кровеносные сосуды и метастазируя, оседая в других тканях и нарушая их функции, что может привести к множественной органной недостаточности и смерти.
На ранних стадиях опухоль слишком мала и не вызывает симптомов, так как опухолевая ткань не содержит нервных окончаний. Клинические проявления, включая боль, возникают на более поздних стадиях, когда повреждаются окружающие ткани.
Боль в области голени может быть вызвана:
- Сжатием мягких тканей голени растущей опухолью – давящая, распирающая боль.
- Повреждением кровеносных сосудов – сильная мучительная боль ишемического характера, усиливающаяся при физической нагрузке.
- Закупоркой кровеносных сосудов опухолевыми клетками – боли ишемического типа.
- Сжатием большеберцового или малоберцового нерва – острая, колющая, ноющая или тянущая боль, распространяющаяся от верхней части голени до стопы и пальцев ног.
Боль в голени может возникать как при доброкачественных опухолях, так и при злокачественных.
К доброкачественным опухолям голени относятся:
- Фиброма – опухоль из соединительной ткани.
- Липома – опухоль из жировой ткани.
- Лейомиома – опухоль из гладкомышечной ткани.
- Рабдомиома – опухоль из мышечной ткани голени.
- Хондрома – опухоль из хрящевой ткани.
- Остеома – опухоль из костной ткани.
- Невринома – опухоль из нервной ткани.
- Ангиома – опухоль из мелких кровеносных или лимфатических сосудов.
К злокачественным опухолям голени относятся:
- Саркома – злокачественная опухоль из костной, хрящевой или мышечной ткани.
- Меланома – опухоль кожи с высоким содержанием пигмента меланина.
- Плоскоклеточный рак кожи.
Диагностика причин болей в голени
Заболевания голени требуют внимания врача-специалиста, который на основе клинических симптомов может предположить наличие патологии. При необходимости он назначает дополнительные лабораторные и инструментальные исследования для уточнения диагноза.
К какому врачу обращаться при болях в голени?
Часто пациентам сложно определить, какое заболевание вызывает болевые ощущения и к какому специалисту обратиться. Если боль сильная, быстро усиливается или сопровождается угрожающим состоянием (например, кровотечением), нужно немедленно вызвать скорую помощь. Врачи быстро устранят угрозу для жизни, проведут обезболивание и доставят пациента в стационар для лечения. При легких или умеренных болях, не связанными с опасными состояниями, стоит сначала обратиться к семейному врачу. Он оценит симптомы и направит к нужному специалисту.
При болях в голени могут участвовать:
- Семейный врач – диагностирует и лечит заболевания, не представляющие угрозу для жизни (например, боли от мышечных спазмов, легких ушибов или растяжений связок).
- Травматолог – занимается серьезными травмами голени с повреждением костей, мышц и связок, а также вывихами голеностопного сустава.
- Невролог – лечит заболевания нервной системы.
- Нейрохирург – необходим при поражениях спинного мозга и нервов, требующих хирургического вмешательства (например, грыжа межпозвоночного диска).
- Ангиохирург – работает с заболеваниями, связанными с повреждением или закупоркой сосудов.
- Инфекционист – нужен при подозрении на инфекционное заболевание.
- Онколог – занимается злокачественными и доброкачественными опухолями.
- Эндокринолог – консультирует по вопросам сахарного диабета и других заболеваний эндокринной системы.
Диагностика травм голени
Диагностика травматических повреждений голени обычно несложна, так как часто видны следы травмы. Однако для точного диагноза и выявления осложнений необходимо внимательно рассмотреть симптомы и провести дополнительные исследования.
Диагностика травм голени
| Название заболевания | Основные симптомы | Дополнительные исследования |
| Перелом костей голени | — Острая боль и хруст в момент травмы. — Ограничение подвижности ноги. — Неестественное положение голени. — Патологическая подвижность в области перелома. — Хруст при пассивных движениях. — Выступание костного отломка (при открытом переломе). — Отечность и припухлость тканей. |
— Рентгенография. Подтверждает диагноз при значительных переломах. — Компьютерная томография (КТ). Выявляет мелкие переломы и определяет количество, расположение и размеры отломков. |
| Ушиб голени | — Отечность и припухлость. — Подкожная гематома, меняющая цвет от багрово-красного до желтоватого. — Болезненное уплотнение при повреждении глубоких сосудов. |
— Ультразвуковое исследование (УЗИ) для выявления скопления крови. — Рентген и КТ для исключения перелома. |
| Растяжение (разрыв) мышц голени | — Отечность в области поврежденной мышцы. — Невозможность выполнения определенных движений. — Подкожное кровоизлияние при значительном разрыве. |
Дополнительные исследования не требуются. |
| Растяжение (разрыв) связок голеностопного сустава | — Отек в области голеностопного сустава. — Невозможность сгибания или вращения голени. — Подкожное кровоизлияние на поверхности сустава. |
Рентгенография не показывает мягкие ткани. В сомнительных случаях назначается магнитно-резонансная томография (МРТ) для выявления повреждений связок. |
| Вывих голеностопного сустава | Все симптомы разрыва связок, стопа фиксируется в согнутом положении. | Рентгенография в двух проекциях подтверждает вывих и помогает разработать план лечения. |
Диагностика заболеваний костей голени
Несвоевременное или недостаточное выявление заболеваний костей голени может привести к серьезным изменениям в костной структуре и инвалидности.
Диагностика заболеваний костей голени
| Название заболевания | Основные симптомы | Дополнительные исследования |
| Остеохондропатия бугристости большеберцовой кости (болезнь Осгуда-Шлаттера) | Боль и отек мягких тканей в области бугристости большеберцовой кости под коленным суставом, возникающие при физической активности. | * Рентгенография. Позволяет на поздних стадиях обнаружить деформацию костной ткани. * Компьютерная томография (КТ). Выявляет изменения в костной ткани на разных стадиях заболевания, включая снижение плотности, образование новых сосудов, разрушение костной ткани и появление фрагментов. |
| Деформирующий остеит | * Увеличение и деформация пораженных костей голени. * При распространении на коленный или голеностопный сустав может развиться остеоартрит, проявляющийся скованностью и ограничением подвижности. * Повышенная ломкость костей приводит к частым переломам даже при минимальных нагрузках. | * Рентгенография. Выявляет деформацию и искривление костной ткани, а также участки разрушения с пониженной плотностью, чередующиеся с новообразованной костной тканью. * Биохимический анализ крови. Определяет уровень щелочной фосфатазы (ЩФ) выше 240 единиц у женщин или более 270 у мужчин. ЩФ – фермент, содержащийся в костной ткани, который повышается при разрушении кости. * Сцинтиграфия. Введение специального препарата, накапливающегося в тканях с повышенной активностью обмена. Излучаемые радиационные волны позволяют определить участки активного образования костной ткани. |
Диагностика заболеваний мышц голени
Некоторые заболевания, такие как редкие мышечные спазмы, не требуют углубленной диагностики, в то время как другие, например, туннельные синдромы голени, требуют своевременного выявления, чтобы избежать серьезных последствий для здоровья и инвалидности.
Диагностика заболеваний мышц голени
| Название заболевания | Основные симптомы | Дополнительные исследования |
| Мышечный спазм (судорога) | Основной признак — болевой синдром. | Для определения причин судороги могут быть назначены: * Общий анализ крови — для оценки состояния здоровья. * Ионограмма — для анализа уровня микроэлементов в крови. * Электромиография — для оценки чувствительности и возбудимости мышечных волокон. * Генетическое исследование — для выявления наследственных заболеваний, например, синдрома Туретта, сопровождающегося судорогами. |
| Синдром расколотой голени | Болевой синдром после физической нагрузки, отек мягких тканей и покраснение кожи в области лодыжек. | Дополнительные исследования (рентген, КТ, МРТ) проводятся для исключения других заболеваний, таких как переломы или разрывы связок. |
| Туннельные синдромы голени | При нарастании отека мышц происходит сжатие мягких тканей, сосудов и нервов, что приводит к нарушению чувствительности и двигательной активности в нижней части голени и стопе. Пациенты могут испытывать парестезию, онемение и мышечную слабость. Появление этих симптомов требует немедленного обращения к врачу, так как заболевание может вызвать нарушение кровообращения и некроз мышц и мягких тканей голени. | Для уточнения диагноза и исключения других заболеваний могут быть использованы: * Рентген — для выявления переломов костей голени. * УЗИ — для обнаружения гематомы в глубоких тканях голени после травмы. * МРТ — для оценки состояния мышц, сухожилий и связок голени. * Электромиография — для исключения заболеваний, связанных с нарушением возбудимости мышечных волокон, и оценки функционального состояния мышц в процессе восстановления. |
Диагностика заболеваний сосудов голени
Нарушение проходимости сосудов голени — серьезная медицинская проблема, требующая своевременной диагностики.
Диагностика сосудистых заболеваний голени
| Наименование заболевания | Ключевые симптомы | Дополнительные методы исследования |
| Атеросклероз | Симптомы атеросклероза сосудов голени: * Онемение голеней и стоп при физической активности. * Понижение температуры кожи на нижних конечностях. * Трофические язвы. * Отсутствие пульса на задней большеберцовой артерии. * Инфекционные осложнения (например, фурункулы или флегмоны). | * Биохимический анализ крови. Выявляет нарушения обмена веществ, включая повышенный уровень холестерина, триглицеридов и липопротеидов низкой плотности, а также сниженный уровень липопротеидов высокой плотности. * Допплерография. Оценивает степень сужения сосудов и нарушения кровотока. * Ангиография. Введение рентгеноконтрастного вещества для выявления сужений и оценки кровотока. * Электрокардиография. Обнаруживает признаки гипертрофии сердца из-за увеличенной нагрузки на сердечную мышцу. |
| Облитерирующий эндартериит | * Увеличенная утомляемость при ходьбе; * Пониженная температура нижних конечностей; * Парестезии в области голеней или стоп; * Онемение нижних конечностей; * Хромота; * Синюшность кожи голени; * Атрофия мышц голени; * Трофические язвы; * Инфекционные осложнения. | * Реовазография. Исследует состояние сосудов и кровотока с помощью электрического тока. * Капиллярография. Оценивает микроциркуляцию в пораженной конечности. * Допплерография. Определяет степень облитерации сосудов. * Ангиография. Выявляет поврежденные сосуды и оценивает кровоснабжение тканей. * Термография. Оценивает кровоснабжение и микроциркуляцию в тканях голени. |
| Варикозное расширение вен | * Тяжесть и боли в ногах; * Отечность голеней и стоп; * Расширение и деформация вен; * Частые судороги в мышцах голени; * Синюшность кожи голени; * Трофические язвы (особенно на поздних стадиях). | * УЗИ и допплерография. Исследуют стенки сосудов и оценивают кровоток и деформацию клапанов. * КТ и МРТ. Предоставляют полную картину венозной сети нижних конечностей. * Оценка свертывающей системы крови. Проводится при риске тромбоза в расширенных венах. |
| Тромбофлебит | * Воспаление, уплотнение и покраснение кожи над тромбом. * Повышение температуры кожи в области воспаления. * Отек голени и стопы. * Признаки системной интоксикации при инфекционном тромбофлебите (например, повышение температуры, учащенное дыхание и сердцебиение, боли в мышцах, слабость). | * Общий анализ крови. Выявляет признаки инфекции и воспаления. * Биохимический анализ крови. Повышение уровня Д-димеров может указывать на тромбоз. * Оценка свертывающей системы крови. * Допплерография. Локализует поврежденный сосуд и оценивает кровоток. * КТ и МРТ. Уточняют диагноз и оценивают состояние венозной системы. |
Диагностика заболеваний позвоночника
Ранняя и точная диагностика — ключ к успешному лечению заболеваний позвоночника. Длительное поражение спинного мозга или спинномозговых нервов приводит к серьезным изменениям в нервных волокнах.
Диагностика заболеваний позвоночника
| Название заболевания | Основные симптомы | Дополнительные исследования |
| Пояснично-крестцовый остеохондроз | * Боли в пояснице, иррадиирующие в бедро, голень и стопу (включая пальцы). * Ограничение подвижности в поясничном отделе. * Изменения чувствительности в нижних конечностях (онемение, покалывание, ощущение мурашек). * Снижение мышечной силы (в запущенных случаях — атрофия мышц). * Проблемы с функциями тазовых органов (задержка или недержание мочи, нарушения половой функции у мужчин и др.). | * Рентгенография. Выявляет искривления позвоночника, деформации позвонков, уменьшение высоты межпозвоночных дисков и сужение межпозвоночных пространств. * Компьютерная томография (КТ). Позволяет детально изучить деформации позвонков, степень компрессии спинномозговых нервов и повреждения спинного мозга, а также локализовать протрузию или грыжу и разработать план хирургического вмешательства. |
| Протрузия или грыжа межпозвоночного диска |
Диагностика инфекционных заболеваний
При подозрении на гнойную или анаэробную инфекцию врач должен немедленно госпитализировать пациента и провести обследование для определения источника инфекции, оценки состояния и назначения лечения.
Диагностика инфекционных заболеваний голени
| Название заболевания | Основные симптомы | Дополнительные исследования |
| Фурункул | В начале заболевания наблюдаются местные изменения кожи и болевые ощущения. Позже может возникнуть повышение температуры (до 38ºС), лихорадка, учащенное дыхание и сердцебиение. Если фурункул вскрывается наружу, клинические проявления могут прекратиться, но при вскрытии в мягких тканях инфекция может попасть в кровь, что приведет к ухудшению состояния пациента (температура до 40ºС и выше, слабость, головные и мышечные боли). | * Дерматоскопия. Исследование состояния кожи под увеличением. * Бактериоскопическое исследование. Забор материала с поверхности кожи для анализа под микроскопом. * Бактериологическое исследование. Полученный биоматериал помещается на питательные среды для стимуляции роста бактерий. * Антибиотикограмма. Определяет чувствительность микроорганизмов к антибиотикам. * Общий анализ крови. Оценка состояния организма и уровня лейкоцитов. |
| Рожистое воспаление(рожа) | * Явные симптомы интоксикации с повышением температуры до 39 – 40ºС. * Покраснение, отечность, зуд и жжение кожи в пораженной области, площадь которой быстро увеличивается. * Пораженные участки кожи ярко-красные, с неровными краями. * Повышение температуры в области воспаления. * Мелкие пузырьки с гноем или кровянистым содержимым. * Увеличение подколенных лимфатических узлов. | * Общий анализ крови – увеличение лейкоцитов и скорости оседания эритроцитов. * Бактериоскопическое и бактериологическое исследование – выявление стрептококка из гноя и мазков. * Серологические исследования – обнаружение антистрептококковых антител в крови. |
| Флегмона голени | Выраженная отечность и синюшность кожи на большой площади голени. Голень увеличивается, становится неподвижной, при пальпации горячая и болезненная. Признаки интоксикации выражены (температура может достигать 40ºС и более). У пожилых людей и пациентов с иммунодефицитом проявления могут быть менее выраженными. | * Общий анализ крови показывает лейкоцитоз и увеличение СОЭ. * Бактериологическое исследование помогает выявить возбудителя. |
| Газовая гангрена | * Явный отек тканей с некрозом, образованием пузырьков газа. * При глубокой ране видны мышцы, которые также некротизируются. * Кожные покровы бледные и холодные. * При пальпации слышен треск лопающихся пузырьков газа. * Симптомы интоксикации проявляются с первого дня заболевания. | * Общий анализ крови. Лейкоцитоз и увеличение СОЭ, возможная анемия. * Исследование функции почек. Поражение почек проявляется снижением объема мочи. * Бактериологическое исследование. Выделение клостридий из раневого содержимого. * Рентгенологическое исследование. Выявляет «пористость» мышц. |
| Трофическая язва голени | * Истончение кожи, сухость и холодность. * Образование синего пятна, на месте которого формируется язвенный дефект. * При заражении из язвы может выделяться гнойное содержимое. | Диагноз ставится на основании опроса и клинического обследования. Дополнительные исследования для оценки состояния организма и кровообращения. При трофической язве могут быть назначены: * Общий анализ крови. * Определение уровня сахара в крови. * Бактериологическое исследование мазка. * Гистологическое исследование. * Допплерография и ангиография. |
| Остеомиелит | * Припухлость и отечность тканей голени. * Покраснение и повышение температуры кожи над очагом воспаления. * Прорыв гноя в мягкие ткани через фистулы. * Увеличение симптомов интоксикации (температура до 39 – 40ºС и выше, слабость, головная боль). | * Общий анализ крови. Лейкоцитоз и увеличение СОЭ. * Рентгенологическое исследование. Выявляет деформацию кости и костные отломки. * УЗИ. Выявляет абсцессы и воспаление. * КТ и МРТ. Позволяют детально изучить повреждения костей. * Бактериологическое исследование. Анализ крови для выявления возбудителя. |
Диагностика опухолей голени
Клинические признаки опухолей (доброкачественных и злокачественных) на ранних стадиях почти не проявляются. Первые симптомы злокачественных образований возникают, когда опухоль начинает выделять токсические вещества в кровь. Эти симптомы не специфичны и могут указывать на другие заболевания.
Начальные признаки злокачественной опухоли:
- общая слабость;
- повышенная утомляемость;
- потеря веса;
- изменения в аппетите;
- частые колебания настроения;
- плаксивость;
- постоянный субфебрилитет (температура тела 37–37,5ºС в течение нескольких недель или месяцев без признаков инфекции или воспалительных заболеваний).
Методы диагностики опухоли:
- Рентгенологическое исследование — эффективно для костных опухолей.
- КТ и МРТ — позволяют детально исследовать ткани и выявить опухоли на ранних стадиях (размером до нескольких миллиметров).
- Сцинтиграфия — помогает обнаружить участки с активными обменными процессами, характерными для злокачественных опухолей.
- Термография — выявляет более теплые участки кожи, что может указывать на злокачественную опухоль (в ней обменные процессы происходят быстрее, выделяя больше тепла).
- Ангиография — оценивает степень нарушения кровотока из-за сдавливания сосудов растущей опухолью.
- Гистологическое исследование — изучает клеточную структуру опухолевой ткани для определения типа и степени злокачественности. Забор материала для анализа при подозрении на злокачественную опухоль осуществляется только после удаления опухоли, чтобы избежать попадания клеток в кровь и развития метастазов.
- Определение опухолевых маркеров — специфических веществ, которые появляются в крови только при наличии определенной опухоли.
Лечение болей в голени при различных заболеваниях
Дискомфорт в голени может указывать на серьезные заболевания, требующие диагностики и лечения. Если вы испытываете умеренные или сильные боли, которые не проходят длительное время, усиливаются или сопровождаются другими симптомами, обратитесь к специалисту.
Как устранить боль в голени?
Боль — это физиологическая реакция, предупреждающая о повреждении тканей. Однако иногда болевой синдром становится интенсивным и длительным, вызывая страдания. В таких случаях боль теряет свою сигнальную функцию и становится патологическим состоянием, ухудшающим общее самочувствие и способным привести к новым заболеваниям. Врач любой специальности должен назначить обезболивающие препараты сразу после диагноза, а иногда и раньше. Хотя в некоторых случаях применение болеутоляющих средств может затруднить диагностику, при тяжелых посттравматических болях не стоит откладывать обезболивание.
Современная медицина предлагает множество медикаментов, воздействующих на различные механизмы боли. Самостоятельное использование обезболивающих допустимо не более чем на 1-2 дня. Если симптомы не исчезают, необходимо обратиться к врачу.
Медикаментозное лечение болей в голени
| Группа препаратов | Представители | При каких болях назначаются и как действуют? | Способ применения и дозы |
| Нестероидные противовоспалительные средства(НПВС) | Нимесил | Применяются при воспалительных болях слабой или средней интенсивности. Блокируют циклооксигеназу в области воспаления и центральной нервной системе, уменьшая болевой импульс. | Внутрь по 100 мг 1-2 раза в день. Боль обычно утихает через 20-30 минут, эффект длится 6-8 часов. |
| Диклофенак | Внутрь или внутримышечно по 50 мг 3 раза в сутки. Эффект сохраняется на 5-7 часов. | ||
| Парацетамол | Внутрь по 25-50 мг каждые 8 часов. | ||
| Наркотические обезболивающие препараты | Морфин | Аналоги эндогенных опиатов, снижающих болевую чувствительность при стрессах и травмах. Блокируют передачу нервных импульсов от периферии к центральной нервной системе. | Назначается при умеренных или сильных болях внутрь, внутримышечно или подкожно по 10-20 мг 4-6 раз в сутки (только в стационаре из-за риска остановки дыхания). |
| Кодеин | Внутрь по 60 мг каждые 12 часов (при болях умеренной интенсивности). | ||
| Омнопон | Назначается только в стационаре при умеренных и сильных болях. Дозировка и частота зависят от тяжести болевого синдрома и состояния пациента. |
Лечение травм голени
Как уже отмечалось, травма приводит к повреждению сосудов, воспалению и болевому синдрому. Минимизация негативных последствий на этапе до госпитализации снижает вероятность осложнений и ускоряет выздоровление.
Рекомендации при травме голени:
- Обеспечьте покой поврежденной ноге. При переломах или растяжениях лишние движения могут усугубить повреждение тканей и усложнить лечение.
- Приложите лед к травмированной области. Холод снижает чувствительность тканей, уменьшая боль, и вызывает спазм сосудов, что помогает остановить кровотечение и предотвратить гематому.
- Обратитесь к врачу. Если боль усиливается, вызовите скорую помощь — повреждение может быть серьезным.
- Отдохните. Даже при легкой травме, такой как ушиб или растяжение, рекомендуется обеспечить покой конечности на несколько дней, чтобы избежать повторного повреждения.
Основы лечения травм голени
| Тип травмы | Методы лечения |
| Перелом костей голени | * Обезболивание. Первая помощь и лечение проводятся после введения НПВС и, при необходимости, наркотических анальгетиков. * Иммобилизация. Используется временная иммобилизация жесткой шиной до госпитализации. В стационаре накладывается гипс на 3-6 недель. * Хирургическое вмешательство. Показано при множественных переломах с смещением и повреждением мягких тканей. Операция включает сопоставление костей и восстановление сосудов и нервов. * Постельный режим. В первые 1-2 недели необходимо соблюдать постельный режим, чтобы не нарушить сращение костей. Позже можно передвигаться с помощью костылей в течение 3-4 недель. * Реабилитация. После сращения кости начинают массаж и физиотерапию для улучшения кровообращения и ускорения заживления. |
| Ушиб голени | * Обезболивание. Используются НПВС и лед на 3-5 минут. Рекомендуется наложение тугой эластичной повязки для предотвращения отека и гематомы. * Постельный режим. Избегайте движений в течение 1-2 дней. При гематоме постельный режим может быть продлен до 1 недели. * Физиотерапия. Назначается после уменьшения воспаления (на 3-4 день) для улучшения кровообращения. * Гимнастика. Начинается с 7-8 дня после травмы для улучшения микроциркуляции. |
| Растяжение мышц и связок голени | * Обезболивание с помощью НПВС. * Приложение льда или холодного компресса. * Постельный режим. В первый день минимизируйте движения. Позже, при легком растяжении, можно передвигаться, избегая тяжелых нагрузок в течение 7-10 дней. * Использование эластичного бинта или чулка. Это помогает зафиксировать поврежденную мышцу. * Гипсовая повязка. Накладывается при полном разрыве связок на 1-3 недели с постельным режимом в первые 5-7 дней. |
| Вывих голеностопного сустава | * Обезболивание (НПВС и наркотические анальгетики) и холод помогают предотвратить отек до госпитализации. * Перед вправлением вывиха пациента вводят в состояние сна, так как процедура болезненна. * После вправления накладывается гипс на 1-3-4 недели. * Рекомендуется постельный режим в течение недели после вправления. |
Лечение заболеваний костей голени
Заболевания этой категории связаны с нарушением обмена веществ в костной ткани и ее повреждением. Лечение должно начинаться как можно раньше и включает устранение первопричины, коррекцию осложнений и профилактику обострений.
Лечение заболеваний костей голени
| Название заболевания | Принципы лечения |
| Остеохондропатия бугристости большеберцовой кости(болезнь Осгуда-Шлаттера) | * Покой конечности. Рекомендуется временно отказаться от тяжелых видов спорта, сократить бег и приседания, избегать перегрузок мышц бедра и голени. Эффективно ношение эластичного бинта или чулка. В сложных случаях возможно наложение гипсовой повязки на несколько недель. * Обезболивание. Хорошие результаты дает применение нестероидных противовоспалительных средств (НПВС), таких как нимесил или диклофенак. * Физиопроцедуры. В острый период рекомендуется электрофорез с новокаином для уменьшения воспаления и боли. В дальнейшем применяются тепловые процедуры, магнитотерапия и ультравысокочастотная (УВЧ) терапия для улучшения кровообращения. * Хирургическое лечение. Показано при выраженной деформации бугристости большеберцовой кости и включает фиксацию костных фрагментов с использованием трансплантатов. |
| Деформирующий остеит | * Постельный режим. Рекомендуется ограничить нагрузку на пораженную голень, чтобы избежать переломов. В тяжелых случаях может быть наложена фиксирующая металлическая шина. * Медикаментозное лечение. Назначаются препараты, замедляющие разрушение костной ткани и способствующие накоплению кальция (кальцитонин, памидроновая кислота, алендроновая кислота). При гипокальциемии могут быть рекомендованы препараты кальция. При необходимости проводится обезболивание с помощью НПВС. * Лечебная гимнастика. Разрабатываются индивидуальные программы физических упражнений, щадящие кости голени и способствующие развитию мышц. * Хирургическое лечение. Восстановление целостности кости после переломов. |
Лечение заболеваний мышц голени
Некоторые болезни, такие как мышечные спазмы, можно лечить самостоятельно, в то время как другие, например туннельные синдромы, требуют немедленного медицинского вмешательства из-за риска серьезных осложнений.
Лечение заболеваний мышц голени
| Название заболевания | Принципы лечения |
| Мышечный спазм(судорога) | * Покой. При судороге рекомендуется сесть или лечь. Если судорога возникает в воде, нужно позвать на помощь и выбраться на берег. * Согревание мышцы. Это можно сделать теплой водой или массажем области судороги. * Иглоукалывание. Процедуру должен проводить квалифицированный специалист с использованием стерильных игл. Народный метод с прокалыванием спазмированной мышцы обычной иголкой также может быть эффективным. * Правильное питание. После судороги рекомендуется проверить уровень микроэлементов (калия, кальция и магния) в крови и скорректировать рацион. * Массаж. Регулярный массаж ног улучшает микроциркуляцию и обмен веществ в мышцах, снижая риск повторных спазмов. * Физическая активность. Умеренные нагрузки (ходьба, легкий бег, лечебная гимнастика) улучшают кровообращение и обмен веществ в организме, включая мышцы ног. |
| Синдром расколотой голени | Существует множество методов лечения (например, НПВС, препараты для улучшения обмена веществ в костях и тканях). Однако ни один из методов не будет эффективным, если пациент продолжает выполнять физические упражнения, вызвавшие боли. Основной принцип лечения — устранение причины. Остальные мероприятия применяются для улучшения состояния и борьбы с болевым синдромом. Пациенты могут заниматься спортом с низкими нагрузками на ноги (например, плаванием), гимнастикой, йогой и т.д. |
| Туннельные синдромы голени | * Противовоспалительная терапия. НПВС назначаются сразу при подозрении на заболевание. На пораженные мышцы накладывается мешочек со льдом или холодный компресс (менять каждые 2–3 минуты) для устранения отека и предотвращения сжатия мышц, нервов и сосудов. Давящие повязки накладывать нельзя. * Хирургическое лечение. Назначается, если консервативные методы не дают результата в течение нескольких часов (отек не уменьшается, боль усиливается). Производится разрез фасции поврежденной группы мышц, после чего продолжается противовоспалительная терапия и поиск причин заболевания. |
Лечение заболеваний сосудов голени
Хронические нарушения кровообращения в нижних конечностях приводят к изменениям в тканях голени и требуют тщательной диагностики и выбора терапии. Острые нарушения могут вызвать некроз тканей за несколько часов, что требует срочного вмешательства.
Методы лечения заболеваний сосудов голени
| Наименование заболевания | Основные принципы терапии |
| Атеросклероз | * Коррекция образа жизни. Атеросклероз часто связан с неправильным питанием и недостатком физической активности. Снижение потребления животных жиров, регулярные физические нагрузки и отказ от курения помогут замедлить прогрессирование. * Медикаментозная терапия. Используются препараты для улучшения микроциркуляции (например, трентал), увеличения доставки кислорода (актовегин) и снижения уровня холестерина (симвастатин, правастатин). * Хирургическое вмешательство. Рекомендуется при неэффективности медикаментозного лечения, когда сужение сосуда вызывает гипоксию и некроз тканей. Существуют методы удаления пораженного участка артерии или разрушения бляшки для восстановления проходимости. Однако операция без медикаментозной терапии не гарантирует полного выздоровления. |
| Облитерирующий эндартериит | * Медикаментозная терапия. Назначаются сосудорасширяющие средства (но-шпа, никотиновая кислота), препараты для улучшения реологических свойств крови и антибиотики для лечения инфекций. Для облегчения боли могут использоваться НПВС (при слабых и умеренных болях) и наркотические анальгетики (при сильных ишемических болях). * Физиотерапия. Включает электрофорез, тепловые процедуры, УВЧ и магнитотерапию для снятия спазмов и улучшения кровообращения. * Массаж. Улучшает микроциркуляцию и обменные процессы в мягких тканях голени. * Хирургическое вмешательство. Проводится при выраженной ишемии, не поддающейся консервативному лечению. Операция восстанавливает просвет сосудов или создает коллатеральные пути для кровоснабжения. Операция не устраняет заболевание, а лишь временно облегчает состояние. |
| Варикозное расширение вен | * Устранение причин заболевания. При длительном стоянии или частых походах следует рассмотреть смену деятельности. При избыточном весе необходимо пересмотреть рацион. * Умеренные физические нагрузки. Плавание помогает увеличить частоту сердечных сокращений и скорость кровотока, предотвращая застой крови и образование тромбов. * Медикаментозная терапия. Назначаются НПВС (в основном аспирин), антикоагулянты и ангиопротекторы. * Эластичные бинты или чулки. Сжимают поверхностные вены голени, предотвращая их переполнение кровью и замедляя прогрессирование заболевания. * Хирургическое вмешательство. Включает удаление или склерозирование поврежденных вен. |
| Тромбофлебит | * Строгий постельный режим в стационаре. Рекомендуется в первые дни заболевания из-за высокого риска отрыва тромба. * Медикаментозная терапия. Включает противовоспалительные, антикоагулянтные и антиагрегантные препараты. * Физиопроцедуры. Электрофорез, УВЧ и магнитотерапия назначаются после снижения активности воспалительного процесса. * Нетрадиционные методы лечения. Гирудотерапия может улучшить реологические свойства крови, а акупунктура также способствует улучшению микроциркуляции. * Хирургическое вмешательство. Заключается в удалении или склерозировании пораженных вен. |
Лечение заболеваний позвоночника
Заболевания, такие как остеохондроз поясничного отдела позвоночника, развиваются на протяжении лет и сопровождаются дистрофическими изменениями в костной и хрящевой ткани позвонков. Лечение часто длительное и сложное, не всегда эффективное. При протрузии или грыже межпозвоночного диска комплекс консервативных и хирургических методов может предотвратить повреждение нервов и способствовать выздоровлению.
Лечение заболеваний позвоночника
| Название заболевания | Принципы лечения |
| Пояснично-крестцовый остеохондроз | * Медикаментозная терапия. Применяются обезболивающие средства (нестероидные противовоспалительные препараты), препараты для улучшения кислородного снабжения нервных тканей (актовегин), хондропротекторы (восстанавливающие хрящевую ткань), спазмолитики (снимающие мышечные спазмы в пояснице). * Физическая активность. Рекомендуются упражнения для пояснично-крестцового отдела, не создающие чрезмерной нагрузки (плавание, лечебная физкультура, вытяжение на турнике). * Массаж спины. Улучшает микроциркуляцию и обменные процессы в тканях пояснично-крестцового отдела. * Физиотерапевтические процедуры (электрофорез с новокаином, магнитотерапия, прогревание). Ускоряют обменные процессы, способствуя восстановлению тканей и снижая болевой синдром. * Хирургическое вмешательство. Цель операции — декомпрессия межпозвоночных нервов путем удаления определенных участков позвонков. |
| Протрузия и грыжа межпозвоночного диска | * Коррекция образа жизни. Рекомендуется активный образ жизни, плавание и утренняя гимнастика. Следует избегать тяжелых видов спорта (например, тяжелой атлетики), так как это увеличивает нагрузку на позвоночник. * Медикаментозная терапия. Назначаются хондропротекторы, препараты для улучшения кислородного снабжения нервных клеток и обезболивающие средства. * Массаж и мануальная терапия. Снимают мышечные спазмы в области протрузии, способствуют вправлению и улучшают микроциркуляцию в области сдавленных нервов. * Иглоукалывание. Введение игл в рефлексогенные зоны увеличивает приток крови и улучшает микроциркуляцию в тканях пояснично-крестцового отдела, нормализует обменные процессы в позвоночнике и спинном мозге. * Хирургическое вмешательство. Показано при грыже межпозвоночного диска, сдавливающей нервные структуры и вызывающей сильный болевой синдром, не поддающийся другим методам лечения. Во время операции удаляется поврежденный диск и устанавливается протез. |
Лечение инфекционных заболеваний голени
Основным этапом терапии инфекций голени является применение антибактериальных средств. На начальной стадии заболевания, когда симптомы инфекции уже проявляются, но возбудитель еще не установлен, антибиотики назначаются эмпирически. В этом случае выбираются препараты широкого спектра действия, эффективные против различных микроорганизмов.
После получения результатов антибиотикограммы назначаются средства, показывающие наибольшую эффективность против конкретного возбудителя. Лечение антибиотиками должно продолжаться не менее 7-10 дней, иначе часть патогенных бактерий может выжить и развить резистентность, что снизит эффективность при следующем лечении.
Антибиотикотерапия не всегда приводит к положительному результату. В некоторых случаях, например, при заражении опасными бактериями или значительном нарушении иммунной системы, инфекция может прогрессировать, затрагивая новые участки голени и требуя хирургического вмешательства. Во время операции выполняется разрез кожи и мягких тканей, удаляются гнойные массы и омертвевшие участки, а рана промывается антисептическими растворами. После операции антибиотикотерапия продолжается 1-2 недели для профилактики рецидива инфекции.
Особое внимание следует уделить газовой гангрене голени, вызываемой анаэробными микроорганизмами (клостридиями). Хирургический метод является единственным эффективным лечением. Во время операции выполняются широкие разрезы кожи и мягких тканей, удаляются омертвевшие ткани, а полость раны промывается перекисью водорода и оставляется открытой для доступа кислорода, токсичного для клостридий. Параллельно проводится антибактериальная терапия тетрациклинами, пенициллинами и другими антибиотиками.
Если меры оказываются неэффективными и некротический процесс быстро распространяется, единственным способом спасти жизнь пациента становится гильотинная ампутация конечности на несколько сантиметров выше границы видимых повреждений.
Лечение опухолей голени
Лечение опухолей, особенно злокачественных, должно начинаться на ранней стадии, так как после появления метастазов шансы на выздоровление снижаются.
В терапии опухолей голени применяются:
- химиотерапия;
- лучевая терапия;
- хирургические методы.
Химиотерапия
Этот метод используется для борьбы со злокачественными опухолями. Основная задача химиотерапии — уничтожение опухолевых клеток с помощью цитостатиков, которые препятствуют клеточному делению. Это приводит к гибели опухолевых клеток. Однако цитостатики также воздействуют на нормальные клетки, что может вызвать серьезные осложнения, такие как анемия, недостаток клеточных элементов крови, язвы в желудочно-кишечном тракте и выпадение волос. Без своевременной коррекции эти осложнения могут угрожать жизни пациента.
Лучевая терапия
Этот метод предназначен для лечения злокачественных опухолей. Он основан на воздействии радиоактивного излучения на опухоль, что приводит к гибели как опухолевых, так и нормальных клеток.
Хирургическое лечение
Хирургические методы применяются как для доброкачественных, так и для злокачественных опухолей. Для доброкачественных опухолей показанием к операции является их прогрессирующий рост и сжатие соседних тканей, сосудов или нервов. Удаление опухоли должно проводить квалифицированный онколог, иссекая опухоль с несколькими миллиметрами здоровых тканей. После операции материал отправляется на гистологическое исследование для определения типа опухоли.
Злокачественные опухоли подлежат удалению, если это возможно. Удаление осуществляется с захватом нескольких сантиметров (или миллиметров) здоровых тканей. При злокачественных новообразованиях голени также удаляются регионарные лимфоузлы, так как в них могут находиться метастазы.
Если опухоль велика и прорастает в кровеносные сосуды или соседние ткани, перед операцией могут проводиться курсы химиотерапии и лучевой терапии для уменьшения размеров новообразования.
Хирургическое удаление метастазов из удаленных органов неэффективно. Пациентам с метастазами назначается симптоматическое и поддерживающее лечение (обезболивающие препараты, повторные курсы химиотерапии и лучевой терапии).
Почему болят мышцы голени?
Причины болей в мышцах голени могут быть связаны с травмами, спазмами и воспалительными заболеваниями, сопровождающимися отеками и сжатием мышечных групп.
Мышцы голени хорошо развиты из-за значительных нагрузок. Анатомически они делятся на несколько групп, окруженных фасциальными футлярами.
В области голени выделяются:
- Передняя группа мышц – отвечает за разгибание стопы и пальцев.
- Задняя группа мышц – сгибает и вращает голень внутрь, а также сгибает стопу и пальцы.
- Боковая группа мышц – сгибает стопу и поворачивает ее наружу.
Повреждение любой группы мышц проявляется характерными симптомами.
Боль в мышцах голени может быть вызвана:
- ушибом;
- растяжением мышцы;
- судорогой;
- туннельными синдромами голени.
Ушиб голени
Ушиб мягких тканей голени происходит при ударе твердым предметом. Целостность кожи не нарушается, но под давлением мягкие ткани, включая мышцы, повреждаются, вызывая резкую боль.
При ушибе разрываются внутримышечные сосуды, и кровь изливается в мышечную ткань, образуя гематому. При значительном кровоизлиянии кровь может проникать в подкожную клетчатку и кожу, образуя подкожную гематому (синяк).
К излившейся крови мигрируют клетки иммунной системы, такие как лейкоциты и макрофаги, которые стремятся рассосать кровь и восстановить поврежденный участок. Их активность вызывает воспалительный процесс, сопровождающийся расширением сосудов, отечностью и покраснением кожи над воспаленным участком, а также выраженной болезненностью, усиливающейся при движении или прикосновении.
Лечение ушиба включает покой поврежденной мышцы и борьбу с воспалением. Применяются противовоспалительные препараты, такие как нимесулид и диклофенак, а также холодные компрессы, которые облегчают боль и уменьшают кровоизлияние.
Растяжение мышцы голени
При растяжении мышцы происходят микроразрывы волокон, что также приводит к повреждению сосудов. В момент растяжения пациент ощущает резкую боль в одной или нескольких мышцах. Попытка сократить пораженную мышцу, например, согнуть или разогнуть стопу, усиливает болевые ощущения. Через несколько минут в области растяжения появляется отек, припухлость и покраснение кожи, что указывает на воспалительный процесс.
Принципы лечения растяжения аналогичны лечению ушиба. Мышце необходимо обеспечить покой на 1-2 дня, использовать холод и противовоспалительные препараты для уменьшения болей. Рекомендуется обратиться в травмпункт для консультации с врачом, чтобы исключить возможные осложнения.
Судорога (спазм мышцы голени)
Судорога – это длительное сокращение мышцы, возникающее из-за нарушения нервной регуляции или обмена микроэлементов. Причинами могут быть переутомление, переохлаждение, повреждение мышечных волокон, нехватка магния и другие факторы. В области голени чаще всего сводит икроножную мышцу.
Нормальное сокращение мышцы происходит благодаря нервному импульсу, который вызывает возбуждение. После прекращения импульсов мышца расслабляется. При судороге этот процесс нарушается, что приводит к непроизвольному сокращению.
Кровообращение в сокращенной мышце нарушается, сосуды сжимаются, что вызывает кислородное голодание и болевые ощущения. В процессе жизнедеятельности мышечные клетки выделяют побочные продукты, которые при спазме накапливаются в тканях, усиливая боль.
При спазме нужно согреть мышцу и обеспечить достаточное количество энергии. Можно интенсивно растирать заднюю часть голени, что увеличит приток крови. Если это не помогает, можно встать на пальцы больной ноги и попрыгать на них. Эффективным методом является укол иглой в область спазмированной мышцы.
Если судороги повторяются часто, стоит обратиться к врачу, так как это может быть признаком заболеваний.
Туннельные синдромы голени
Этот термин обозначает состояние, при котором мышцы сжимаются в окружающем их фасциальном футляре. Причинами могут быть травмы, переломы костей голени, инфекции и другие, приводящие к воспалению мышц. В результате мышцы отекают и увеличиваются в объеме, но фасциальные футляры не растягиваются, что приводит к сжатию мышц, нервов и сосудов.
Заболевание проявляется болями и отечностью тканей в области одной из мышечных групп. Позже могут возникнуть расстройства чувствительности в стопе (онемение или покалывание), слабость пораженных мышц и ограничение движений стопой.
Лечение включает противовоспалительные препараты и прикладывание холода (например, мешочка со льдом) к воспаленным мышцам. Если эти меры неэффективны в течение 10-12 часов, может потребоваться хирургическое рассечение мышечного футляра, чтобы избежать некроза сжатых мышц.
Почему болит голень спереди?
Боль в передней части голени может возникать из-за воспалительных процессов в мышцах, сухожилиях и костях.
Возможные причины болей в передней части голени:
- синдром переднего туннеля голени;
- остеохондропатия бугристости большеберцовой кости;
- ушиб большеберцовой кости.
Синдром переднего туннеля голени
Мышцы голени делятся на три группы: переднюю, заднюю и боковую. Каждая группа окружена плотной соединительной тканью — фасцией, которая не поддается растяжению.
Синдром переднего туннеля голени проявляется воспалением мышц передней группы, что может быть вызвано повреждениями отломками костей или инфекциями. Это приводит к отеку мышц и их сдавливанию в жестком фасциальном футляре. Основные симптомы — сильные боли в передней части голени и стопы, усиливающиеся при сгибании ноги в голеностопном суставе. Кожа над воспаленной областью становится красной, отечной и болезненной.
Если не начать лечение, включая противовоспалительные препараты или хирургическое вмешательство, сдавление мышечной ткани может привести к некрозу.
Остеохондропатия бугристости большеберцовой кости
Это состояние, часто встречающееся у спортсменов, связано с воспалением сухожилия четырехглавой мышцы бедра и бугристости большеберцовой кости, где это сухожилие прикрепляется.
Развитию заболевания способствуют частые микротравмы костной ткани при интенсивных нагрузках, таких как поднятие тяжестей или приседания. В результате этих нагрузок надкостница в области бугристости воспаляется, нарушается микроциркуляция, что может привести к гибели костной ткани и отрыву сухожилия.
Основной симптом — тупая, ноющая боль, усиливающаяся во время физических упражнений и уменьшающаяся в покое. Однако после возобновления тренировок боль может вернуться.
Наиболее эффективное лечение — полный отказ от тяжелых физических нагрузок. Для временного облегчения можно использовать нестероидные противовоспалительные препараты, такие как нимесил или вольтарен.
Ушиб большеберцовой кости
Передняя поверхность большеберцовой кости защищена лишь кожей, поэтому при ударе часто повреждается надкостница, вызывая ее воспаление — периостит. Периостит проявляется отечностью, припухлостью и сильной болезненностью в области ушиба. В месте удара может возникнуть подкожное кровоизлияние из-за повреждения сосудов. При пальпации передней поверхности голени боль усиливается, но можно прощупать уплотненную ткань надкостницы.
При нормальной работе иммунной системы и адекватном лечении воспаление может уменьшиться в течение нескольких дней или недель. Однако в некоторых случаях воспаление может перейти на кость, вызвать патологическое разрастание костной ткани или нагноение раны. В последнем случае развивается гнойный периостит, сопровождающийся повышением температуры и ухудшением состояния пациента.
Лечение включает покой для поврежденной конечности, холодные компрессы и противовоспалительные препараты в первые часы после травмы. При инфекционных осложнениях назначаются антибиотики. Если инфекция переходит на кость, может развиться остеомиелит, требующий хирургического вмешательства.
Почему болит голень сзади?
Боли в задней части голени могут возникать из-за повреждений мягких тканей, таких как мышцы и связки, а также воспалительных процессов и патологий.
Причины болей в задней части голени:
- глубокий задний туннельный синдром;
- растяжение икроножной мышцы;
- воспаление ахиллова сухожилия.
Глубокий задний туннельный синдром
Это состояние связано с сжатием задних мышц в плотной фасциальной оболочке. Причинами могут быть инфекции, нарушения кровообращения, растяжения с кровоизлияниями и другие факторы. Эти причины приводят к отеку мышц, повышению давления в фасциальной оболочке и сжатию мышц, сосудов и нервов, направляющихся к стопе.
Первый признак — острая распирающая боль в задней части голени, усиливающаяся при пальпации и разгибании стопы или пальцев. Кожа в пораженной области может быть отечной, красной или синеватой, с повышенной температурой. При прогрессировании состояния возможно нарушение чувствительности в голени из-за ухудшения кровообращения и иннервации. Также может возникнуть слабость мышц, отвечающих за сгибание стопы и пальцев.
Лечение включает противовоспалительные средства и холодные компрессы. Если консервативные методы неэффективны, может потребоваться операция для разрезания фасциальной оболочки и снижения давления.
Растяжение икроножной мышцы
Икроножная мышца занимает почти всю заднюю поверхность голени. Растяжение может произойти при беге, прыжках или других физических нагрузках. В момент травмы возникает резкая боль, связанная с разрывом мышечных волокон. Вскоре после травмы развивается воспаление, приводящее к отеку и усилению болей.
Лечение включает покой для поврежденной мышцы на 1-2 дня, холодные компрессы и противовоспалительные препараты.
Воспаление ахиллова сухожилия
Ахиллово сухожилие, продолжение трехглавой мышцы голени, отвечает за сгибание стопы и голени. Повреждение часто наблюдается при интенсивных физических нагрузках, особенно у спортсменов. Воспаление вызывает ноющую боль в нижней части задней голени, усиливающуюся при сгибании стопы, ходьбе или беге. Кожа над ахилловым сухожилием может быть воспаленной и болезненной.
Если воспаление не сопровождается разрывом, покой трехглавой мышцы может привести к выздоровлению за 3-5 дней. При частичном разрыве может потребоваться гипсовая повязка, а при полном разрыве — хирургическое вмешательство для сшивания концов сухожилия.
Почему болит голень при ходьбе?
Боль в голени при ходьбе может свидетельствовать о повреждении мышц или костей, а также о нарушениях кровообращения, связанных с заболеваниями артерий или вен.
Возможные причины болей в голени при ходьбе:
- растяжение мышцы;
- перелом костей голени;
- микротрещина в костях голени;
- атеросклероз артерий голени;
- варикозное расширение вен голени.
Растяжение мышцы
Растяжение мышцы происходит из-за травмы, резкого движения или аварии, что приводит к разрыву мышечных волокон и воспалению. При незначительном растяжении боль может отсутствовать в покое, но при движении, когда мышца сокращается, поврежденные волокна могут снова разрываться, вызывая болевые ощущения.
Перелом или микротрещина костей голени
Повреждение кости часто связано с травмой (падение или удар). Даже если после травмы боль отсутствует и рентген не показывает повреждений, это не гарантирует целостность кости. Рентген выявляет только серьезные повреждения, такие как смещение или крупные осколки. Микротрещина не видна на рентгене, но через несколько дней может развиться воспаление, приводящее к отеку и повышенной чувствительности. При ходьбе нагрузка на кость увеличивается, что вызывает боль.
Атеросклероз артерий голени
Атеросклероз – хроническое заболевание, связанное с нарушением обмена веществ, в частности, холестерина. Оно проявляется образованием атеросклеротических бляшек в артериях, что затрудняет кровоснабжение тканей.
На ранних стадиях (при сужении просвета артерий на 50-70%) боль в покое может отсутствовать, так как кровь поступает в достаточном количестве. Однако при ходьбе потребность мышц в кислороде возрастает, и при частичной блокировке артерии ткани испытывают дефицит энергии, что приводит к резким болям.
Боль в ноге часто заставляет человека остановиться и отдохнуть. Во время отдыха уровень кислорода в мышцах восстанавливается, и боль уменьшается, что позволяет продолжить движение до следующего приступа. Этот симптом называется перемежающейся хромотой и характерен для сосудистых заболеваний нижних конечностей.
Варикозное расширение вен голени
Это патологическое расширение и переполнение кровью поверхностных вен голени и стопы, возникающее из-за недостаточности венозных клапанов, которые предотвращают накопление крови в венах ног при стоянии.
При повреждении клапанов образуются щели, через которые кровь может возвращаться в нижележащие вены, что приводит к повышению давления в венах. Поскольку венозные стенки не имеют развитого мышечного слоя, это давление вызывает дальнейшее расширение вен, усугубляя клапанную недостаточность.
На определенном этапе давление в венах превышает давление в капиллярах, что приводит к застою крови. Ткани не получают достаточного количества кислорода, и накапливаются продукты обмена веществ, вызывая болевые ощущения.
На начальных стадиях заболевания (когда клапаны вен еще функционируют) боли в покое могут отсутствовать. Однако при вертикальном положении (например, во время ходьбы) давление в венах увеличивается, что приводит к появлению болей.
Почему болит голень и стопа?
Одновременные боли в голени и стопе часто связаны с повреждением нервов, отвечающих за иннервацию этих тканей. Такие боли могут возникать из-за травмы спинномозговых нервов или спинного мозга в области крестца.
Иннервация голени и стопы осуществляется волокнами седалищного нерва, который в подколенной ямке делится на большеберцовый и общий малоберцовый нервы.
Большеберцовый нерв иннервирует кости голени, заднюю группу мышц и кожу внутренней поверхности голени. Он также проходит на свод стопы, иннервируя ткани, включая сгибатели пальцев. Повреждение большеберцового нерва, например, сдавление опухолью или костным фрагментом, вызывает ноющие, тянущие боли по внутренней части голени, которые усиливаются при сгибании стопы и пальцев. При полном перерезании нерва пациент теряет чувствительность в этих областях и не может сгибать стопу и пальцы.
Общий малоберцовый нерв иннервирует переднюю и боковую группы мышц, а также кожу заднебоковой поверхности голени. Он переходит на тыл стопы, иннервируя разгибатели пальцев. Повреждение этого нерва проявляется болями по задней и боковой поверхности голени, которые распространяются на тыл стопы. При перерезании нерва пациент теряет чувствительность в этих областях и не может разгибать пальцы и стопу, а также выворачивать стопу наружу.
Если седалищный нерв поврежден выше подколенной ямки, боль может ощущаться по всей поверхности голени и стопы. При его перерезании пациент теряет чувствительность и не может двигать стопой, однако движения в коленном суставе сохраняются благодаря мышцам бедра.
Почему болят голени после тренировки?
Боли в голени после интенсивных тренировок могут возникать из-за чрезмерных нагрузок или повреждений мышц, сухожилий и связок.
Основной причиной болей в мышцах является крепатура. Она проявляется ноющими ощущениями, которые появляются через 8-12 часов после тренировки и могут длиться 3-4 дня. Такие боли возникают, когда нагрузка на мышцы превышает их пределы, например, после длительного перерыва при резком увеличении активности. В ослабленных мышцах голени образуются микроразрывы волокон, активируются клетки иммунной системы, выделяющие биологически активные вещества, что приводит к воспалению и боли. Спустя несколько дней мышцы адаптируются к нагрузкам, и боль исчезает.
Чтобы избежать крепатуры, нужно постепенно увеличивать нагрузки, позволяя мышцам адаптироваться.
Другой причиной болей могут быть травмы мягких тканей голени, такие как разрывы мышц или сухожилий и растяжения связок. Боль возникает сразу в момент травмы, сопровождается отеком и усиливается при прикосновении (в отличие от крепатуры).
Для уменьшения боли рекомендуется сразу после травмы приложить к поврежденной области лед, холодный компресс или бутылку с холодной водой, завернутую в полотенце. Это поможет спазмировать кровеносные сосуды, предотвратить воспаление и ускорить восстановление. Если через несколько часов боль усиливается, можно использовать нестероидные противовоспалительные препараты (диклофенак, индометацин, кеторолак). Если боль не утихает через 1-2 дня, следует обратиться к травматологу.
Почему возникает ноющая боль в голени?
Ноющая боль в голени часто возникает из-за воспалительных процессов в сухожилиях или костях, а также может быть связана с повреждением нервов в пояснично-крестцовом отделе позвоночника.
Возможные причины ноющей боли в голени:
- тендинит (воспаление сухожилий);
- деформирующий остеит;
- грыжа межпозвоночного диска.
Тендинит
Воспаление сухожилий голени может возникать из-за травм или интенсивных физических нагрузок, когда мышцы развиваются быстрее, чем адаптируются сухожилия. Основная причина болей — надрыв волокон сухожилия в местах их прикрепления к костям, чаще всего в нижней части коленного сустава и задней части голени, где находится пяточное сухожилие. Хронические травмы могут вызвать воспаление надкостницы голени, что приводит к ноющим болям, усиливающимся при сгибании и разгибании ноги.
Кроме болевого синдрома, тендинит может проявляться покраснением и отечностью кожи, а также повышенной чувствительностью тканей (гипералгезией).
Лечение включает устранение причин воспаления и применение противовоспалительных средств для облегчения боли.
Деформирующий остеит
Это состояние связано с нарушением обмена веществ в костях. В костях голени активируются остеокласты, разрушающие костное вещество. В ответ образуется новая костная ткань, но ее структура нарушена, что делает кость хрупкой и искривленной. Ноющие боли возникают из-за повреждений кости и надкостницы, усиливающиеся при нагрузке.
Лечение включает ограничение физической нагрузки на поврежденные участки и применение препаратов, замедляющих разрушение костной ткани. При переломах может потребоваться хирургическое восстановление целостности костей с использованием протезов.
Грыжа межпозвоночного диска
Это состояние, при котором межпозвоночный диск разрушается и выпячивается в спинномозговой канал, сжимая спинной мозг. Диск может также выпячиваться наружу, сдавливая спинномозговые нервы.
Сжатие нервных волокон нарушает их кровоснабжение, вызывая патологическую нервную импульсацию и, как следствие, тянущую, ноющую боль в спине. Боль может иррадиировать в голень, хотя повреждены нервные волокна, передающие чувствительность от тканей голени к головному мозгу.
Лечение включает хирургическое удаление поврежденного межпозвоночного диска. Консервативные методы, такие как лечебная гимнастика и обезболивающие препараты, могут применяться временно перед операцией.
Вопрос-ответ
Отчего может болеть голень?
Основными причинами боли в голени являются травмы, воспалительные процессы, мышечные перегрузки, сосудистые нарушения или неврологическая патология. Боль может возникать как слева, так и справа, возле голеностопного сустава или ближе к колену, быть острой, жгучей или ноющей. Перегрузки и повреждения мышц.
Какой врач лечит боль в голени?
Лечение проводится для устранения воспалительного процесса, аутоиммунного воспаления и инфекции. Препараты определяет врач-ортопед.
Когда следует беспокоиться о боли в голени?
Вам следует позвонить своему врачу, если боль в голени сильная или не проходит после нескольких недель отдыха. Позвоните своему врачу, если ваши ноги сильно опухли, покраснели или болят. Эти симптомы могут означать, что у вас инфекция или другое заболевание.
Советы
СОВЕТ №1
Если вы испытываете боль в голени, первым делом стоит обратить внимание на уровень физической активности. Убедитесь, что вы не перегружаете ноги, особенно если начали заниматься спортом или увеличили интенсивность тренировок. Постепенно увеличивайте нагрузку, чтобы избежать травм.
СОВЕТ №2
Обратите внимание на обувь, которую вы носите. Неподходящая или изношенная обувь может стать причиной болей в голени. Выбирайте удобные модели с хорошей амортизацией, особенно если проводите много времени на ногах или занимаетесь спортом.
СОВЕТ №3
Не игнорируйте симптомы. Если боль в голени не проходит в течение нескольких дней или усиливается, обязательно обратитесь к врачу. Это может быть признаком более серьезных заболеваний, таких как тромбофлебит или повреждение мышц.
СОВЕТ №4
Регулярно выполняйте растяжку и укрепляющие упражнения для ног. Это поможет улучшить гибкость и снизить риск травм. Уделяйте внимание как икроножным мышцам, так и мышцам бедра, чтобы поддерживать баланс и здоровье ног.