Анатомия области плеча
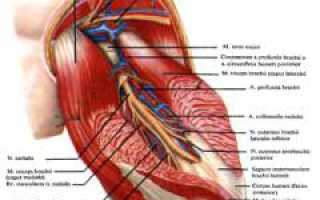
Верхняя конечность делится на два отдела: надплечье (плечевой пояс) и свободную верхнюю конечность. Плечо — это часть свободной верхней конечности между надплечьем и локтевым суставом. В области плеча выделяют переднюю и заднюю части, а также наружную и внутреннюю поверхности.
Ключевые анатомические структуры плечевой области:
- кожа плеча;
- подкожно-жировая клетчатка;
- фасции (соединительнотканевые оболочки);
- мышцы плеча;
- плечевая кость;
- плечевой сустав;
- сосуды и нервы.
Врачи отмечают, что боль в плечевом суставе может иметь множество причин и проявляться в различных формах. Одной из наиболее распространенных причин является воспаление сухожилий, что приводит к состоянию, известному как тендинит. Также часто встречаются артрит и бурсит, которые вызывают дискомфорт и ограничение движений. Врачи подчеркивают, что боли могут быть острыми или хроническими, и их интенсивность может варьироваться от легкого дискомфорта до сильной боли, мешающей повседневной активности. Кроме того, травмы, такие как вывихи или разрывы связок, могут вызывать резкие боли. Важно обратиться к специалисту для диагностики и назначения адекватного лечения, так как игнорирование симптомов может привести к серьезным осложнениям. Правильная реабилитация и профилактика помогут избежать рецидивов и сохранить здоровье плечевого сустава.

Кожа плеча
Кожа на внутренней стороне плеча отличается от кожи на внешней. Внутренняя поверхность имеет тонкий слой, который легко образует складки. Наружная сторона, напротив, обладает плотной кожей, прочно соединенной с подкожно-жировой клетчаткой.
| Причина боли в плече | Вид боли (характер) | Патология/Диагноз |
|---|---|---|
| Травма (вывих, растяжение, ушиб) | Острая, резкая, усиливающаяся при движении | Вывих плеча, растяжение связок плечевого сустава, ушиб плеча, перелом ключицы или плечевой кости |
| Воспаление (тендинит, бурсит) | Тупая, ноющая, усиливающаяся при движении, ограничение подвижности | Тендинит сухожилий вращательной манжеты, бурсит поддельтовидной сумки, кальцифицирующий тендинит |
| Остеоартрит | Тупая, ноющая, усиливающаяся при движении, скованность по утрам | Остеоартрит плечевого сустава |
| Ревматоидный артрит | Тупая, ноющая, постоянная, утренняя скованность, припухлость сустава | Ревматоидный артрит |
| Защемление нерва | Острая, стреляющая, распространяющаяся по руке | Цервикальная радикулопатия, синдром грудной апертуры |
| Перегрузка мышц (например, при интенсивных тренировках) | Тупая, ноющая, мышечная усталость | Миалгия, миозит |
| Артроз | Тупая, ноющая, усиливающаяся при движении, хруст в суставе | Артроз акромиально-ключичного сустава |
| Опухоль | Различная, в зависимости от типа опухоли | Опухоль плечевого сустава, метастазы |
| Сердечный приступ (иногда иррадиирует в левое плечо) | Острая, давящая, чувство сдавливания в груди | Инфаркт миокарда |
| Фибромиалгия | Диффузная, хроническая боль, повышенная чувствительность к прикосновению | Фибромиалгия |
Подкожно-жировая клетчатка плеча
Выраженность области плеча зависит от конституции и функциональных особенностей человека. В этом слое находятся поверхностные сосуды и нервы.
В подкожной клетчатке располагаются:
- латеральная подкожная вена руки;
- медиальная подкожная вена руки;
- медиальный кожный нерв плеча;
- верхний латеральный кожный нерв плеча;
- задний кожный нерв плеча.
Боль в плече — распространённая жалоба, с которой сталкиваются люди разного возраста. Часто она возникает из-за перенапряжения мышц, травм или воспалительных процессов. Одной из основных причин является плечевой бурсит, когда воспаляются бурсы — небольшие сумки с жидкостью, которые уменьшают трение между тканями. Также стоит упомянуть о ротаторной манжете, где повреждение сухожилий может вызывать резкую боль и ограничение движений.
Некоторые пациенты описывают боль как тупую, другие — как острую, что может указывать на разные патологии. Например, остеоартрит плечевого сустава часто сопровождается хрустом и скованностью. Важно помнить, что игнорирование симптомов может привести к хроническим проблемам. Поэтому при появлении болей стоит обратиться к врачу для диагностики и назначения адекватного лечения.

Фасции плеча
В области плеча выделяют поверхностную и собственную фасцию. Поверхностная фасция образует оболочки для сосудов и нервов, ограничивая распространение гнойного процесса. В нижней части плеча от плечевой фасции отходят межмышечные перегородки (латеральная и медиальная), которые разделяют переднюю и заднюю группы мышц.
Мышцы плеча
Мышцы плеча делятся на две группы: переднюю и заднюю. В передней группе находятся сгибатели, в задней – разгибатели.
Передняя группа мышц плеча:
- Клювовидно-плечевая мышца. Отвечает за сгибание плеча в плечевом суставе, его приведение к туловищу и наружный поворот.
- Двуглавая мышца плеча состоит из короткой и длинной головок. Основные функции: супинация (наружный поворот), сгибание плеча и предплечья в локтевом суставе.
- Плечевая мышца участвует в сгибании предплечья в локтевом суставе.
Перегородки, разделяющие сгибатели и разгибатели, формируют фасциальные ложа: сгибатели находятся в переднем, разгибатели – в заднем.
Задняя группа мышц плеча:
- Трехглавая мышца плеча состоит из медиальной, латеральной и длинной головок. Ее функции: разгибание и приведение плеча к туловищу, разгибание предплечья в локтевом суставе.
- Локтевая мышца также участвует в разгибании предплечья.
При движениях свободной верхней конечности активно участвуют и мышцы плечевого пояса.
Мышцы плечевого пояса:
- дельтовидная мышца;
- надостная мышца;
- подостная мышца;
- малая круглая мышца;
- большая круглая мышца;
- подлопаточная мышца.

Плечевая кость
Плечевая кость — самая длинная кость верхней конечности человека. Несмотря на простую структуру, она играет ключевую роль в функционировании руки.
Основные части плечевой кости:
- головка;
- диафиз;
- анатомическая шейка;
- хирургическая шейка;
- мыщелок;
- надмыщелок.
Хирургическая шейка считается самым узким и уязвимым участком, так как кортикальный слой в этой зоне имеет небольшую толщину. Поэтому переломы хирургической шейки встречаются часто.
Плечевой сустав
Суставная впадина лопатки и головка плечевой кости образуют плечевой сустав, размер впадины в четыре раза меньше головки. Сустав имеет шаровидную форму и выполняет множество движений. Основной связкой является клювовидно-плечевая, поддерживаемая суставно-плечевыми связками. Капсула сустава тонкая и слабо натянутая, укреплена клювовидно-плечевой связкой и включает сухожилия мышц.
Полость плечевого сустава покрыта синовиальной оболочкой с хорошим кровоснабжением и иннервацией. Она выполняет защитные, метаболические и синтетические функции, включая образование синовиальной жидкости, и амортизирует нагрузки.
Плечевой сустав позволяет выполнять следующие движения:
- сгибание;
- разгибание;
- приведение;
- отведение;
- вращение наружу и внутрь (супинация и пронация);
- круговые движения.
Плечевой сустав — самый подвижный в человеческом теле, что делает его уязвимым к вывихам.
Сосуды и нервы плеча
Кровоснабжение плечевой области осуществляется плечевой артерией, продолжением подмышечной артерии. В верхней трети плеча она образует глубокую артерию плеча, которая отдает среднюю и лучевую коллатеральные артерии. Конечными ветвями плечевой артерии являются локтевая и лучевая артерии. Плечевая артерия проходит с срединным нервом, который не отдает ветвей на уровне плеча.
Венозный отток из плечевой области обеспечивают две плечевые вены, расположенные рядом с плечевой артерией, которые переносят кровь в подмышечную вену.
Иннервация плеча происходит от подключичной части плечевого сплетения и включает:
- мышечно-кожный нерв, иннервирующий переднюю группу мышц плеча;
- лучевой нерв, отвечающий за иннервацию задней группы мышц плеча.
Лучевой нерв находится близко к плечевой кости (в борозде лучевого нерва), поэтому при переломах диафиза кости существует риск его повреждения отломками.
Какие структуры могут воспаляться в плече?
Воспалительные процессы в области плеча могут возникать из-за поражения его компонентов.
Структуры, воспаление которых чаще всего вызывает боль в плече:
- Синовиальная оболочка сустава. Воспаление может быть связано с артритом или быть отдельным заболеванием.
- Мышцы. Воспаление может проявляться как миозит или как вторичное явление после травм плеча.
- Связки плечевого сустава. Воспаление возникает из-за частичного растяжения или разрыва при чрезмерных нагрузках.
- Плечевой сустав. Воспаление может быть вызвано заболеваниями (артрит, подагра) или травмами.
- Сосуды плеча могут поражаться как в рамках системных васкулитов, так и из-за местных факторов (травмы).
Наиболее распространенной причиной воспалительных процессов в структурах плеча являются травмы.
Основные причины болей в плече
Боли в области плеча могут возникать из-за повреждений тканей или заболеваний других органов, когда дискомфорт иррадиирует в плечо. Для различения заболеваний важно оценить подвижность плечевого сустава. Если сустав функционирует нормально, боль, вероятно, связана с патологиями органов грудной и брюшной полости, а также с заболеваниями нервов или сосудов плечевого сплетения.
Наиболее распространенные причины болей в плече:
- Вывих плечевого сустава — высокая подвижность сустава может привести к частичному или полному потере контакта суставных поверхностей.
- Перелом плечевой кости встречается в восемь раз чаще, чем вывих, и сопровождается значительными повреждениями окружающих тканей.
- Артрит плечевого сустава может быть вызван травмой, инфекцией, нарушениями обмена веществ или аутоиммунными процессами.
- Синовит — воспаление синовиальной оболочки, может быть самостоятельным заболеванием или сопутствовать другим воспалительным процессам в суставе.
- Растяжение связок плеча чаще всего происходит из-за травм, особенно спортивных, при чрезмерной нагрузке на связки.
- Миозит — воспаление мышц, обычно является следствием аутоиммунного заболевания.
- Корешковые боли возникают из-за сжатия корешков спинномозговых нервов в области сегмента С4, локализуясь строго по ходу пораженного нерва.
- Компрессионный синдром возникает из-за сдавливания плечевого сплетения, чаще всего при опухолях верхней доли легкого или аневризме подмышечной артерии.
- Плечекистевой синдром — редкое заболевание, чаще встречающееся у людей старше 50 лет.
- Сосудистые заболевания, такие как тромбоз, атеросклероз и эмболия сосудов, обеспечивающих кровоснабжение плеча.
Первые шесть причин наиболее распространены и чаще всего приводят пациентов к необходимости медицинской помощи.
Диагностика причин болей в области плеча
Диагностика болей в плечевой области требует всестороннего обследования с использованием клинических, лабораторных и инструментальных методов. Это связано с множеством факторов, вызывающих боли, что требует дифференциальной диагностики.
Методы исследования для выявления причин болей в плечах:
- физикальное обследование;
- общий анализ крови;
- биохимический анализ крови;
- иммунологическое исследование;
- анализ синовиальной жидкости;
- ЭКГ;
- биопсия;
- электромиография;
- УЗИ;
- рентгенография;
- артроскопия;
- КТ;
- МРТ;
- артропневмография;
- ангиография;
- радионуклидная диагностика.
Физикальное обследование
Диагностика начинается с опроса пациента для выявления жалоб и факторов, способствующих болям. Важно оценить подвижность сустава, так как при многих патологиях он может быть неподвижен. Если подвижность сохранена, анализируется объем движений, что помогает выявить патологии мышц, сухожилий и нервов.
Необходимо исключить сердечные патологии, так как боль может иррадиировать в плечо. Для этого проводятся пальпация, перкуссия и аускультация. Боль в плечах может также быть связана с заболеваниями внутренних органов, такими как панкреатит.
Общий анализ крови
Общий анализ крови не специфичен для болей в плече, но позволяет оценить общее состояние организма. Часто наблюдается повышение уровня лейкоцитов и СОЭ, что может указывать на инфекцию или воспалительный процесс.
Биохимический анализ крови
В биохимическом анализе можно выявить изменения, специфичные для болей в плечах.
Ключевые показатели:
- Креатинфосфокиназа – повышается при травмах и воспалениях в мышцах.
- Альдолаза – может увеличиваться при мышечной дистрофии и инфаркте миокарда.
- Трансаминазы (АЛТ и АСТ) – повышаются при повреждении мышечной ткани.
- Мочевая кислота – гиперурикемия наблюдается при подагре.
- ЛДГ – повышение указывает на повреждение мышечных клеток.
Иммунологическое исследование крови
Этот метод позволяет оценить состояние иммунной системы и выявить маркеры аутоиммунных заболеваний.
Основные показатели:
- Миозит-специфические антитела – важны для диагностики миозита.
- Ревматоидный фактор – аутоантитела, подтверждающие диагноз ревматоидного артрита.
- Антистрептолизин-О – важен для диагностики ревматоидного артрита, связанного со стрептококковой инфекцией.
Исследование синовиальной жидкости
Синовиальная жидкость чувствительна к изменениям в суставе. Проба берется во время пункции или артроскопии.
Анализ включает:
- Макроскопический анализ – оценка цвета, прозрачности, количества и мутности.
- Микроскопический анализ – исследование клеточного состава и выявление патологий.
- Микробиологический анализ – выявление патогенных микроорганизмов.
ЭКГ
Электрокардиограмма позволяет выявить изменения в работе сердца. ЭКГ следует проводить для исключения сердечных заболеваний.
Биопсия
Метод, при котором берутся ткани для гистологических и цитологических исследований. Показана при подозрении на опухоли или поражение мышечной ткани.
Электромиография
Метод диагностики поражений мышечной ткани, позволяющий определить локализацию и характер повреждений.
УЗИ
УЗИ используется для исследования органов, которые могут вызывать иррадиацию боли в плечо, а также для диагностики заболеваний плечевого сустава.
Рентгенологическое исследование
Рентгенография применяется при травмах плеча, таких как переломы и вывихи.
Показания:
- болезненность;
- отек;
- деформация;
- ограничение подвижности.
Артроскопия
Метод, позволяющий диагностировать и лечить патологии плечевого сустава. Процедура проводится под анестезией с использованием видеокамеры.
КТ
Компьютерная томография назначается при болях неясного происхождения и обладает высокой информативностью.
МРТ
Магнитно-резонансная томография позволяет выявить изменения в мягких тканях плеча, включая опухоли и дегенеративные изменения.
Артропневмография
Метод, основанный на введении газа в сустав, позволяющий оценить состояние капсулы и связок.
Ангиография
Рентгенологическое исследование сосудов и кровотока в плечевой области.
Радионуклидная диагностика
Метод, основанный на способности тканей поглощать радионуклиды, позволяющий выявить патологию в суставе.
К каким врачам стоит обратиться, если болит плечо?
Лечением болей в плече занимаются разные специалисты, выбор которых зависит от причины симптома.
К врачам, к которым стоит обратиться при болях в плече, относятся:
- семейный врач;
- травматолог;
- невропатолог;
- ортопед;
- ревматолог.
Чаще всего с болями в плече работают травматологи, так как основная причина — травмы. Пациенты обычно обращаются к семейному врачу при постоянной, медленно прогрессирующей боли. Врач проводит диагностику и, при необходимости, направляет к узкому специалисту. Невропатолог занимается случаями, когда боль связана с сдавлением нервных корешков или повреждениями нервов в плечевой области. Если боль вызвана аутоиммунными или системными заболеваниями, необходимо обратиться к ревматологу. Для исключения других заболеваний и осложнений пациентов могут направлять к кардиологу, инфекционисту или хирургу.
Вывих плечевого сустава
Из всех видов вывихов наиболее распространены вывихи плечевого сустава, составляющие более 50% случаев. Высокая частота этих вывихов связана с анатомическими особенностями плечевого сустава. Вывих может произойти как при прямом, так и при непрямом воздействии травмирующего фактора. Непрямой механизм чаще всего включает падение на руку или локоть. Прямой механизм возникает при ударе по плечу спереди или сзади, а также при падении на плечо, но такие случаи редки.
Классификация вывихов плечевого сустава:
- Передневнутренние вывихи — более 95% всех вывихов плеча. Эти вывихи могут быть предклювовидными, подклювовидными и подключичными. Активные движения в суставе отсутствуют.
- Задние вывихи — подакромиальные и подостные.
- Передненижние вывихи.
Какие структуры воспалены при вывихе плечевого сустава?
При вывихе плеча нарушается соединение между суставной впадиной лопатки и головкой плечевой кости. Это состояние затрагивает сустав и окружающие ткани, включая синовиальную капсулу, связки и суставные поверхности, которые часто воспаляются. Околосуставные структуры, такие как мышцы, сухожилия, сосуды и нервы, могут быть повреждены, что приводит к их сжатию или разрыву.
К какому доктору обратиться при вывихе плечевого сустава?
При вывихе плечевого сустава следует обратиться к травматологу или ортопеду. Также можно вызвать скорую помощь, которая окажет первую помощь, выполнит иммобилизацию и доставит пациента в медицинское учреждение для лечения.
Диагностика вывиха плечевого сустава
Каждый тип вывиха имеет уникальные диагностические характеристики, помогающие в дифференциальной диагностике. Установление диагноза вывиха плечевого сустава основывается на клинических признаках, что часто позволяет обойтись без дополнительных исследований.
Диагностика вывиха плечевого сустава включает:
- Историю болезни. При вывихе пациенты жалуются на интенсивную, невыносимую боль в суставе, иррадиирующую в соседние области. Боль усиливается при движении, даже при незначительном изменении положения руки. Постепенно она утихает, и к 2-3 неделе становится менее выраженной, даже если вывих не был вправлен. Также наблюдаются нарушения функции сустава и болезненные ощущения в мышцах.
- Осмотр пациента. Врач выявляет деформацию пораженной области, оценивает подвижность плечевого сустава, чувствительность и подвижность пальцев руки.
- Рентгенологическое исследование. На рентгеновских снимках при вывихе видно полное разъединение суставных поверхностей, а при подвывихах – частичное. Рентгенодиагностика также исключает возможные переломы, такие как отрыв костных фрагментов от суставных концов.
Возможно ли лечение вывиха плечевого сустава дома?
Лечение вывиха плечевого сустава должно проводиться опытным специалистом. Процесс включает вправление вывиха и обеспечение покоя конечности для восстановления. Многие пытаются вправить вывих самостоятельно, что может привести к серьезным последствиям. В некоторых случаях требуется гипсовая иммобилизация или хирургическое вмешательство при значительных повреждениях тканей. Успешность лечения проверяется рентгенографией.
При транспортировке пациента в медицинское учреждение необходимо выполнить транспортную иммобилизацию с использованием специализированных шин. Если их нет, можно использовать косынку или кусок ткани.
Вправление вывиха выполняется под анестезией — местной или общей, в зависимости от ситуации. Неправильное вправление может вызвать осложнения, такие как повторный вывих или повреждение сосудов и нервов.
Существует несколько методик для вправления вывиха плечевого сустава, выбор зависит от типа вывиха.
Наиболее распространенные методы вправления вывиха плечевого сустава:
- Метод Гиппократа. Применяется при передненижних вывихах. Пациент лежит на спине, врач тянет поврежденную конечность и упирается пяткой в подмышечную впадину. После вправления в подмышечную впадину помещается валик, и конечность иммобилизуется.
- Метод Джанелидзе. Пациент лежит на боку на краю кушетки, чтобы рука свисала вниз. В таком положении он находится 10-15 минут для расслабления мышц. Затем врач сгибает конечность в локте под прямым углом, одновременно вытягивая и слегка вращая предплечье.
- Метод Кохера. Используется при передних вывихах и включает четыре этапа. Пациент сидит. Этот метод более травматичен и применяется, когда предыдущие методы невозможны.
- Метод Мота является универсальным и подходит для любого типа вывиха.
После вправления важно убедиться в качестве манипуляции и достижении результата. Для этого существуют критерии оценки эффективности вправления.
Критерии успешного вправления вывиха:
- наличие звука «щелчка» в суставе;
- рентгенологическое подтверждение успешного вправления;
- восстановление функций сустава и возможность полного объема движений.
Как вывих плечевого сустава лечится в домашних условиях?
После вправления сустава пациент может вернуться домой. Лечение продолжается в домашних условиях и включает иммобилизацию и реабилитацию.
Иммобилизация сустава необходима для его покоя и восстановления как самого сустава, так и окружающих мягких тканей, пострадавших при вывихе. Обычно этот процесс занимает 3-4 недели.
Реабилитация включает лечебную физкультуру, гимнастику, физиотерапию, тепловые процедуры и другие методы. Активная реабилитация начинается после иммобилизации и продолжается 2-3 недели. При соблюдении рекомендаций полное восстановление трудоспособности происходит за 5-6 недель.
Перелом как причина боли в плече
Перелом плечевой кости — это нарушение ее целостности, сопровождающееся интенсивной болью и ограничением подвижности конечности. Он может возникнуть как от прямого, так и непрямого воздействия травмирующих факторов, причем чаще всего наблюдаются переломы от непрямого травмирования. Также это состояние может развиваться на фоне заболеваний, таких как остеопороз, которые снижают прочность костной ткани.
Виды переломов плечевой кости:
- Перелом проксимального отдела. Включает переломы головки, анатомической шейки, хирургической шейки и бугорков плечевой кости. Примерно 45% всех переломов плечевой кости составляют переломы проксимальной части.
- Перелом диафиза встречается редко.
- Перелом дистального отдела может затрагивать мыщелок, надмыщелок и межмыщелковое пространство. Эти переломы чаще встречаются у детей, а боль ощущается в области локтевого сустава.
Какие структуры воспалены при переломе плечевой кости?
При переломе плечевой кости повреждаются и воспаляются как сама кость, так и структуры плечевого сустава и окружающие мягкие ткани. В некоторых случаях перелом может осложниться остеомиелитом, затрагивающим кость и костный мозг.
К какому доктору обратиться при переломе плечевой кости?
Первым специалистом при подозрении на перелом часто становится врач скорой помощи. Он оценивает состояние пострадавшего, ставит предварительный диагноз, осуществляет иммобилизацию для безопасной транспортировки и направляет пациента в травматологическую больницу для полного обследования и лечения.
Диагностика перелома плечевой кости
Диагностика перелома плечевой кости обычно не вызывает трудностей и включает физическое обследование и рентгенографию.
Способы диагностики переломов плечевой кости:
- Физическое обследование. Основные признаки перелома — боль и ограничение подвижности, возникающие сразу после травмы. Также могут появляться отеки и гематомы. Наблюдается деформация конечности, пациент часто принимает вынужденное положение, напоминающее позу «просящего».
- Рентгенографическое исследование. На рентгеновских снимках перелом виден в виде линии повреждения, костных фрагментов и их смещения (поперечное, продольное, косое и другие варианты). Повторные рентгенограммы могут быть сделаны для мониторинга лечения и при подозрении на осложнения.
Эти два метода обычно достаточно для диагностики. Если результаты вызывают сомнения или необходимо исключить другие патологии и оценить степень повреждения окружающих тканей, могут быть назначены более современные методы, такие как компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и остеосцинтиграфия. Эти технологии предоставляют более детальную информацию о локализации и степени повреждения.
Возможно ли лечение перелома плечевой кости дома?
Возможность лечения на дому рассматривается индивидуально, в зависимости от места перелома, состояния окружающих тканей, смещения костных фрагментов и общего состояния пациента. Обычно требуется госпитализация.
Основная цель лечения перелома — восстановление анатомической целостности плечевой кости и функциональности. Поэтому лечение должно быть комплексным.
Лечение может быть консервативным или хирургическим. Консервативный метод включает иммобилизацию поврежденной конечности, применяемую при переломах без смещения. Иммобилизация осуществляется с помощью гипсовой лонгеты или торакобрахиальной повязки. При смещении фрагментов проводится закрытое сопоставление, после чего также выполняется гипсовая иммобилизация. Если закрытая репозиция невозможна, требуется хирургическое вмешательство.
Хирургическое лечение проводится в специализированных учреждениях и включает сопоставление и остеосинтез (фиксация фрагментов с помощью пластин, винтов или спиц), а также фиксацию с помощью аппаратов внешней фиксации. После успешного сопоставления, подтвержденного рентгеном, и стабилизации состояния пациент может быть выписан и продолжить лечение дома.
Срок иммобилизации конечности при переломе зависит от его локализации.
Сроки иммобилизации конечности при переломе плечевой кости
| Локализация перелома | Срок иммобилизации |
| Головка и анатомическая шейка плечевой кости | 4 недели |
| Хирургическая шейка плечевой кости | 6 – 8 недель |
| Бугорки плечевой кости | 3 – 4 недели |
| Диафиз плечевой кости | 2 – 3 месяца |
| Дистальный отдел | 3 – 5 недель |
Как перелом плечевой кости лечится в домашних условиях?
В домашних условиях важно следовать указаниям врача, обеспечивая конечностям отдых и избегая физических нагрузок. При болях специалист может рекомендовать анальгетики.
Завершающим этапом лечения перелома является постиммобилизационный и реабилитационный период, которые играют ключевую роль в восстановлении функции конечности.
Реабилитация при переломах плечевой кости включает несколько этапов:
- Первый этап длится около двух недель. Рекомендуется слегка наклоняться в сторону поврежденной руки и аккуратно опускать ее с помощью здоровой конечности. Выполняются специальные упражнения в положении стоя или сидя, наклонившись в сторону травмированной руки. К ним относятся покачивание руки вперед и назад, сжатие и разжатие пальцев, махи рукой вперед и назад (до горизонтального уровня). Все движения должны быть осторожными и без болевых ощущений.
- Второй этап начинается на 3-4 неделе. В этот период можно снять повязку для выполнения упражнений с поддержкой здоровой руки. Набор упражнений расширяется: начинаются вращения прямой руки, отведение согнутой руки в сторону, покачивание руки вперед и назад, а также задание руки за спину. Если пациент может поднять и удерживать поврежденную руку на горизонтальном уровне без помощи здоровой руки, можно переходить к третьему этапу.
- Третий этап обычно начинается с 4-5 недели восстановления и продолжается до полного восстановления функций конечности. На этом этапе пациенты выполняют упражнения с гимнастическими предметами и могут поднимать конечность выше горизонтального уровня, включая движения с большой амплитудой.
Артрит плечевого сустава
Артрит плечевого сустава — это воспалительный процесс, проявляющийся болью в плече и ограничением подвижности. Воспаление может затрагивать один или оба плечевых сустава и иногда сопровождается болями в других суставах.
Основные причины воспаления плечевого сустава:
- ревматизм;
- обменные нарушения (подагра);
- травмы;
- инфекции;
- возрастные изменения в суставе.
Существует множество видов артритов, но все они имеют общие симптомы: боль, покраснение, отечность и ограничение подвижности.
Основные формы воспаления плечевого сустава:
- Ревматоидный артрит — хроническое заболевание, проявляющееся воспалением суставов и синовитом, чаще у людей старше 50 лет. Причины неясны, механизм считается аутоиммунным. Воспаление плеча может развиваться после поражения суставов кистей, но иногда плечевой сустав становится первым пораженным.
- Подагрический артрит. Обычно затрагивает сустав большого пальца ноги, но может также поражать плечевой сустав. Боль проявляется резкими приступами, особенно ночью, и связана с неправильным питанием и обменом веществ.
- Посттравматический артрит возникает из-за воспалительного повреждения суставных структур после травмы (удара, падения). Сопровождается ограничением подвижности, сильной болью, покраснением и отеком.
- Остеоартрит. Частота заболевания возрастает с возрастом, развивается из-за дегенеративных изменений в суставе, вовлекая гиалиновый хрящ. Боль возникает после физической нагрузки.
- Инфекционный артрит развивается при проникновении патогенных микроорганизмов в сустав из других участков организма или при прямом инфицировании (например, при открытом переломе). В некоторых случаях первичный источник инфекции определить невозможно.
Какие структуры воспалены при артрите плечевого сустава?
Артрит вызывает воспаление всех компонентов плечевого сустава. В первую очередь страдает синовиальная оболочка, что приводит к увеличению выработки внутрисуставной жидкости. Затем воспаление затрагивает суставную капсулу и хрящ, возможно, распространяясь на костную ткань. Также могут поражаться другие суставы и органы. Изменения в суставах, как правило, необратимы.
К какому доктору обратиться при артрите плечевого сустава?
Лечением артритов занимаются ревматологи и терапевты. Для уточнения диагноза или исключения других заболеваний может потребоваться консультация кардиолога или инфекциониста. Пациент с артритом также может быть направлен к травматологу или ортопеду. В крупных медицинских учреждениях работают врачи-артрологи, специализирующиеся на заболеваниях суставов.
Диагностика артрита плечевого сустава
Диагностика артрита плечевого сустава включает несколько методов.
Основные методы диагностики артрита плечевого сустава:
- Сбор анамнеза. Важно выяснить, была ли у пациента стрептококковая инфекция за последние три недели, а также наличие травм плеча в прошлом. Возраст пациента также влияет на диагноз.
- Осмотр пациента. Во время осмотра выявляются признаки воспаления сустава: покраснение, отечность, болезненность и нарушение функций.
- Анализ крови. Назначается общий анализ крови для оценки уровня лейкоцитов и скорости оседания эритроцитов (СОЭ). Для подтверждения ревматоидного артрита проводятся ревмопробы, включая ревматоидный фактор, антистрептолизин-О и С-реактивный белок (СРБ). Для диагностики подагрического артрита определяют уровень мочевой кислоты.
- Рентгенологическое исследование выполняется в двух проекциях. Признаки артрита включают сужение суставной щели, остеофиты на суставной поверхности и остеопороз. При прогрессировании заболевания сужение суставной щели и остеопороз усиливаются, появляются очаги разрушения костной ткани.
- УЗИ эффективно для раннего выявления артрита и оценки лечения. УЗИ позволяет определить степень патологического процесса, выявляя утолщение синовиальной оболочки и увеличение объема внутрисуставной жидкости. В некоторых случаях обнаруживаются синовиальные кисты.
- Артроскопия позволяет оценить состояние сустава и взять образец синовиальной жидкости для анализа.
- Исследование синовиальной жидкости предоставляет важные диагностические данные. Цвет жидкости может варьироваться от светло-желтого до красного, она может быть полупрозрачной или мутной и содержать осадок, что указывает на воспаление. Цитоз значительно увеличивается, при воспалении преобладают нейтрофилы (до 90%), в норме их доля составляет 1-2%. При дегенеративных изменениях количество лимфоцитов может достигать 85%. При подагрическом артрите могут быть обнаружены кристаллы моноурата натрия.
- Компьютерная томография (КТ) позволяет увидеть морфологические изменения в суставе и костной ткани.
- Магнитно-резонансная томография (МРТ) оценивает степень поражения мягких тканей.
- Сцинтиграфия помогает выявить локализацию и степень поражения воспаленного сустава через повышенное накопление радиофармацевтического препарата (РФП) в этой области.
Возможно ли лечение артрита плечевого сустава дома?
Методы терапии артрита плечевого сустава зависят от типа заболевания, причин и степени тяжести. На ранних стадиях лечение возможно в домашних условиях с помощью таблеток. В более серьезных случаях могут потребоваться инъекции в сустав, хирургическое вмешательство или лазерная терапия.
Хирургические методы лечения артрита плечевого сустава:
- Артроскопия позволяет сократить время восстановления и пребывания в больнице, а также является менее травматичной.
- Артропластика восстанавливает функциональность сустава с использованием протезов из пластика или металла.
Как артрит плечевого сустава лечится в домашних условиях?
Воспаление плечевого сустава требует длительного лечения. Полное выздоровление не всегда возможно, поэтому терапия направлена на поддержание состояния и предотвращение осложнений.
В домашних условиях пациенты должны следовать предписаниям врача, включая:
- режим;
- питание;
- медикаментозное лечение;
- лечебную физкультуру.
Режим
При артрите важно обеспечить покой для конечности и сустава, особенно во время воспаления. После уменьшения боли рекомендуется постепенно начинать физические упражнения.
Питание
Диета при подагре исключает продукты, богатые пуринами. Для укрепления организма следует включать в рацион витамины. Важно избегать продуктов, способствующих набору веса, чтобы снизить нагрузку на сустав. Диета должна сочетаться с физической активностью.
Прием лекарств
Медикаментозная терапия важна для лечения воспаления плечевого сустава. Все препараты назначает врач.
При воспалении плечевого сустава могут быть рекомендованы следующие группы медикаментов:
- Нестероидные противовоспалительные средства (ибупрофен, аспирин) уменьшают воспаление и облегчают боль, но длительное применение может вызвать осложнения со стороны желудочно-кишечного тракта.
- Кортикостероиды (преднизолон) требуют осторожности из-за вероятности побочных эффектов.
- Антибиотики применяются при инфекционном воспалении.
Лечебная физкультура
Лечебная физкультура важна для восстановления сустава после воспаления и максимального восстановления его функций. Занятия следует начинать только после снижения активности заболевания, чтобы избежать травм.
Синовит как причина боли в плече
Синовит — это патологическое состояние, сопровождающееся болями, чаще у пожилых людей или при длительном перенапряжении плечевого сустава. Воспаление развивается после нагрузки на сустав, связанной с профессиональной деятельностью или спортом, и может затрагивать соединительные и костные ткани. Синовит бывает острого и хронического типов, при этом острый может перейти в хронический.
У пожилых людей регенерация тканей ограничена, и суставы изнашиваются, что приводит к синовиту. Часто он возникает одновременно с другими воспалительными заболеваниями, такими как артрит, что затрудняет диагностику из-за схожести симптомов. Существует также изолированная форма синовита, которая является самостоятельным заболеванием. На ранних стадиях заболевание может протекать бессимптомно, а клинические и параклинические признаки проявляются на 2 и 3 стадиях, когда воспаление затрагивает мягкие ткани и кости.
Синовиты делятся на инфекционные и неинфекционные. Инфекционный синовит вызывается патогенными микроорганизмами, такими как стафилококк или микобактерия. Неинфекционный синовит чаще развивается из-за травм, эндокринных нарушений или аллергий. Он может быть локализованным, когда поражается небольшой участок синовиальной оболочки, и генерализованным, когда воспаление охватывает всю синовиальную мембрану. Обычно пациенты обращаются за помощью уже с генерализованной формой синовита.
Какие структуры воспалены при синовите плечевого сустава?
Синовит затрагивает синовиальную оболочку, выстилающую суставную полость. В результате оболочка гипертрофируется, и ее ворсинки увеличиваются. Чаще всего синовит проявляется односторонним воспалением. В ответ на воспаление синовиальная оболочка выделяет экссудат — жидкость, проникающую в ткани и полости сустава. Без своевременной диагностики и лечения патологический процесс может распространиться на весь сустав.
К какому доктору обратиться при синовите плечевого сустава?
Синовит — это воспаление суставной оболочки, возникающее из-за острого или хронического повреждения. Диагностику и лечение проводят травматологи.
Диагностика синовита плечевого сустава
Диагноз синовита ставится после исключения других воспалительных заболеваний с похожими симптомами, таких как артрит. Врач назначает диагностические процедуры для подтверждения синовита и исключения других заболеваний.
- Анамнез. Пациенты описывают начальные проявления как ощущение «трения» в суставе, которое сохраняется длительное время. Позже добавляются отек, покраснение и болезненность в пораженной области.
- УЗИ плечевого сустава. Ультразвуковое исследование может показать утолщение синовиальной оболочки, суставной выпот и растяжение суставной капсулы.
- Пункция плечевого сустава выполняется для забора синовиальной жидкости для лабораторного анализа.
- Исследование синовиальной жидкости. При синовите изменяются физико-химические свойства синовиальной жидкости, возможно обнаружение кристаллов Шарко-Лейдена. Также могут появляться осадки из частиц поврежденной синовиальной оболочки, что указывает на высокую воспалительную активность.
- Рентгенография плечевого сустава. Этот метод позволяет выявить увеличение объема и уплотнение мягких тканей (узелки), небольшое сужение суставной щели и очаги разрушения кости в виде мелких кист.
- Артропневмография предоставляет более полную информацию, чем стандартная рентгенография. Исследование проводится в трех проекциях. На артропневмограмме плечевого сустава при синовите можно увидеть симптом «сот» (скопление газа в виде округлых образований размером 0,1 – 0,2 см), утолщение стенок синовиальной капсулы и изменения внутреннего контура сустава. Также могут быть обнаружены нитевидные и узловатые уплотнения в суставной полости.
- Ангиография. На ангиограмме видно расширение артериальных и венозных сосудов в области плеча. В некоторых случаях выявляются артериовенозные шунты.
Возможно ли лечение синовита плечевого сустава дома?
Синовит можно успешно лечить в домашних условиях, так как для этого не требуются серьезные медицинские процедуры. При осложнениях или если воспаление затрагивает другие ткани, следует обратиться к врачу для корректировки лечения и возможной госпитализации. В случае неосложненного синовита терапия обычно консервативная. Если консервативные методы неэффективны, может быть назначено хирургическое вмешательство, которое в некоторых случаях становится единственным способом достижения устойчивого результата.
Как синовит плечевого сустава лечится в домашних условиях?
Консервативное лечение синовита можно проводить дома, следуя указаниям врача. Самостоятельные попытки терапии могут привести к нежелательным последствиям.
При лечении синовита в домашних условиях учитывайте следующие аспекты:
- Покой. В начале терапии ограничьте физическую нагрузку на сустав и обеспечьте ему покой. Обычно используют иммобилизацию с помощью специальных повязок на срок около семи дней. Длительная фиксация может затруднить восстановление.
- Холодные компрессы. Прикладывайте холодные компрессы к пораженному участку для уменьшения отечности и облегчения боли.
- Прием болеутоляющих и противовоспалительных средств. Эти препараты облегчают симптомы острого синовита. Обсудите их использование с врачом и контролируйте эффективность лечения. Лекарства могут быть как для внутреннего, так и для местного применения. Хорошие результаты показывают индометацин и ибупрофен.
- Прием антибактериальных препаратов. Антибиотики назначаются, если синовит вызван или осложнен инфекцией. Рекомендуется назначать антибиотики после определения чувствительности микроорганизмов.
Растяжение связок плечевого сустава как причина боли в плече
Растяжение связок плечевого сустава — распространенная травма, особенно среди спортсменов. Она может возникнуть при поднятии тяжестей, выполнении сложных упражнений или падении на плечо.
Основные симптомы растяжения связок плечевого сустава:
- боль в области плеча;
- болезненность при нажатии;
- ограничение подвижности в суставе;
- отечность;
- покраснение и синяки.
Симптомы появляются сразу после травмы и могут усиливаться без лечения.
Степени тяжести растяжения связок плечевого сустава:
- 1 степень — легкая форма с незначительной болью;
- 2 степень — выраженная боль и отечность;
- 3 степень — сильная боль, отек, покраснение и ограничение подвижности.
Какие структуры воспалены при растяжении связок плечевого сустава?
При данной патологии воспаляются связки между клювовидным и плечевым суставами, что часто происходит после чрезмерных физических нагрузок. На микроскопическом уровне растяжение связок проявляется разрывом волокон соединительной ткани. В некоторых случаях это может привести к более серьезным повреждениям, включая разрыв связок.
К какому доктору обратиться при растяжении связок плечевого сустава?
При растяжении связок плечевого сустава следует обратиться к травматологу. Если травма произошла во время тренировки, спортсмены обычно выбирают врача, специализирующегося на спортивной медицине.
Диагностика растяжения связок плечевого сустава
Определение диагноза растяжения связок плечевого сустава несложно. Обычно достаточно клинического осмотра пациента. В случаях сомнений и необходимости дифференциальной диагностики врач может назначить дополнительные исследования.
Диагноз растяжения связок плечевого сустава основывается на следующих данных:
- Анамнез. Специалист уточняет обстоятельства возникновения боли в плече (например, при физических упражнениях, падении или ударе) и факторы, усиливающие боль.
- Осмотр пациента. Сначала проводится визуальная оценка пораженной области на наличие синяков, отечности и покраснения. Затем осуществляется пальпация, которая при растяжении связок вызывает значительную болезненность. Врач также оценивает подвижность плечевого сустава, которая будет ограничена.
- Рентгенологическое исследование. Этот метод исключает переломы, трещины или вывих плечевого сустава.
- МРТ назначается в редких случаях для оценки повреждения мягких тканей.
- Артроскопия или ультразвуковое исследование используются для исключения повреждений сустава наряду с растяжением связок.
Возможно ли лечение растяжения связок плечевого сустава дома?
Растяжение связок плечевого сустава не требует госпитализации. Обычно его лечат в домашних условиях. Госпитализация нужна только в редких случаях, например, при полном или частичном разрыве связок или нестабильности сустава.
Как растяжение связок плечевого сустава лечится в домашних условиях?
Лечение растяжения связок плечевого сустава в домашних условиях должно проходить под наблюдением врача с соблюдением его рекомендаций.
Методы лечения растяжения связок плечевого сустава:
- Покой. Обеспечение покоя травмированной конечности — ключевое условие для выздоровления. Игнорирование этого аспекта может привести к ухудшению состояния. Рекомендуется избегать физических нагрузок и ограничить движения в области плечевого сустава. Полезно использовать повязку для фиксации сустава в одном положении. Носить повязку следует до уменьшения болевых ощущений, после чего можно постепенно начинать восстановительные упражнения.
- Прикладывание льда. Лед прикладывают через ткань или полотенце на 15-20 минут с перерывами в 3-4 часа. Этот метод рекомендуется в первые дни после травмы для уменьшения отека и облегчения боли.
- Восстановительные упражнения начинают выполнять по мере уменьшения воспаления. Если упражнения вызывают боль, их следует отложить. Начинайте с простых упражнений, постепенно переходя к более сложным.
- Медикаментозное лечение включает обезболивающие средства, применяемые местно или в виде таблеток. Для местного применения используют мази и кремы, нанося их на пораженную область. Часто назначают ибупрофен и напроксен, которые снимают боль и уменьшают покраснение и отечность.
Воспаление мышц плеча ( миозит )
Миозит — воспалительное заболевание скелетных мышц, чаще встречающееся у мужчин (60% случаев). Риск его развития возрастает с возрастом, особенно у людей 45-65 лет. Обычно миозит проявляется односторонним поражением, а миозит плеча — редкость.
Наиболее распространенные формы миозита:
- Полимиозит — чаще затрагивает взрослых, проявляется нарастающей слабостью и болями в мышцах плеча, которые могут охватывать всю конечность.
- Дерматомиозит — в основном поражает женщин. Легко диагностируется благодаря характерной сыпи, вызванной воспалением подкожных сосудов, которая может появляться до болей и слабости в мышцах.
- Миозит с включениями — чаще у мужчин старше 50 лет. Эта форма встречается реже и имеет медленное прогрессирование.
- Ювенильный миозит — затрагивает детей до 18 лет, чаще у девочек.
Воспаление мышц может быть вызвано одним или несколькими факторами одновременно.
Основные причины миозита:
- инфекция (паразитарная, вирусная, бактериальная);
- нарушения иммунной системы;
- профессиональные травмы;
- токсическое воздействие;
- чрезмерные физические нагрузки;
- переохлаждение.
Какие структуры воспалены при миозите мышц плеча?
При миозите воспаляется мышечная ткань плеча. Это состояние может быть как общим воспалением скелетных мышц, так и локализованным. Чаще всего заболевание имеет аутоиммунный характер: иммунная система вырабатывает антитела против собственных мышц. Обычно антитела защищают от чуждых организмов, но в этом случае образуются иммунные комплексы, которые повреждают скелетные мышцы. В некоторых случаях воспалительный процесс может затрагивать и кожу (дерматомиозит).
К какому доктору обратиться при воспалении мышц плеча?
Миозит — заболевание, которое лечат врачи терапевтического профиля. Оно может быть вызвано различными факторами и привести к осложнениям, что иногда требует консультаций у других специалистов.
При миозите рекомендуется обратиться к следующим врачам:
- терапевт;
- ревматолог;
- травматолог (лечит миозит, связанный с травмами).
Также может понадобиться консультация невропатолога, инфекциониста и хирурга.
Диагностика воспаления мышц плеча
Полиэтиология заболевания, то есть наличие множества причин его возникновения, усложняет диагностику и лечение. Однако при своевременном обращении за медицинской помощью прогноз может быть благоприятным.
Методы диагностики миозита включают:
- Сбор анамнеза и физикальное обследование. Основные симптомы миозита – боль в мышцах плеча и мышечная слабость. Боль интенсивная, усиливающаяся при движениях или пальпации. В запущенных случаях она может стать постоянной, что приводит к атрофии мышц. При пальпации могут быть обнаружены тяжи или узелки («симптом гусиного пера»), связанные с образованием фиброзной ткани. Пациенты часто принимают вынужденное положение и ограничивают движения конечности из-за боли.
- Изменения в общем анализе крови могут проявляться при инфекционной природе заболевания или системных патологиях, выражаясь в повышении уровня лейкоцитов и скорости оседания эритроцитов (СОЭ).
- Электромиография (ЭМГ). Этот метод применяется при подозрении на миозит. ЭМГ позволяет выявить воспалительный процесс в мышцах плеча и исключить патологии нервов и сухожилий. Также используется для мониторинга течения заболевания и оценки эффективности лечения.
- Биопсия – традиционный метод диагностики миозита. Она может выполняться как при открытом доступе во время операции, так и с помощью пункции толстой иглой. Второй метод менее инвазивен, но иногда материала может быть недостаточно для анализа. Процедура может проводиться под контролем УЗИ, КТ или МРТ. При исследовании биоптата можно обнаружить воспалительный инфильтрат и изменения в мышечных волокнах, такие как некроз или атрофия. Результаты биопсии обычно известны в течение недели.
- Иммунологическое исследование крови. В ходе анализа выявляются аутоантитела, специфичные для миозита. К основным миозит-специфическим аутоантителам относятся антинуклеарный фактор, антисинтетазные антитела, анти-Mi2-антитела и анти-SRP-антитела. Эти антитела могут быть обнаружены до появления клинических симптомов.
- Биохимические маркеры миозита. К ним относятся креатинфосфокиназа, трансаминазы (АСТ, АЛТ), миоглобин, альдолаза и лактатдегидрогеназа. Эти маркеры подтверждают миолиз, то есть повреждение поперечнополосатой мускулатуры.
- УЗИ позволяет оценить активность патологического процесса (активный, неактивный, хронический), степень тяжести заболевания, локализацию поражения и распространение процесса.
- МРТ. Этот метод помогает точно определить расположение и распространение воспалительного процесса, а также тип поражения (отек, воспаление, фиброз, инфильтрат). МРТ также используется для выбора места для биопсии.
Перечисленных методов диагностики достаточно для установления диагноза миозита.
Основные критерии для установления диагноза миозита:
- снижение мышечной силы;
- повышение активности мышечных ферментов в сыворотке крови и выявление миозит-специфических аутоантител;
- результаты электромиографии;
- данные биопсии;
- наличие характерной кожной сыпи.
Возможно ли лечение воспаления мышц плеча дома?
Лечение миозита — сложная задача из-за недостаточного изучения его механизмов. Например, при миозите с включениями традиционные методы могут быть неэффективны, и лечение ограничивается симптоматической и поддерживающей терапией. В других случаях применяются общепринятые подходы.
Как воспаление мышц плеча лечится в домашних условиях?
В домашних условиях миозит лечится медикаментами, физическими упражнениями и изменением образа жизни.
Для лечения миозита используются следующие группы препаратов:
- Кортикостероиды — основные средства при воспалительных процессах в мышцах. Назначаются в минимально необходимых дозах для снижения побочных эффектов. После улучшения состояния дозу постепенно уменьшают до поддерживающей. Изменение дозировки проводит только лечащий врач на основе клинических и лабораторных данных. К этой группе относятся преднизолон и метилпреднизолон.
- Иммуносупрессоры применяются, если кортикостероиды неэффективны. Эти препараты подавляют чрезмерную реакцию иммунной системы. К ним относятся метотрексат, циклоспорин (альтернатива кортикостероидам с длительным действием) и азатиоприн.
- Антибактериальные средства назначаются при инфекционном миозите, возникающем как осложнение инфекций.
- Противовоспалительные препараты. Чаще всего используются диклофенак, кеторолак и нимесулид.
Плазмаферез (забор крови, фильтрация и возврат в кровоток) и введение человеческого иммуноглобулина обеспечивают быстрый, но кратковременный эффект и применяются при осложнениях (дисфагия, выраженная слабость, дыхательная недостаточность).
Кроме медикаментозного лечения, пациенту следует соблюдать ряд рекомендаций. Важно вести активный образ жизни в пределах своих возможностей и регулярно выполнять специальные упражнения. Следует также следить за рационом, который укрепляет иммунную систему и минимизирует побочные эффекты от кортикостероидов. Лечебная гимнастика, массаж, физиотерапия, диетическое питание, эрготерапия и использование ортопедических средств играют значительную роль в восстановлении при миозите.
Почему болит плечо и шея?
Наиболее частой причиной дискомфорта в шее и плече являются проблемы с позвоночником. Боли также могут возникать при воспалительных процессах или травмах суставов, когда дискомфорт отдается в шейную область.
Факторы, способствующие болям в шее и плече:
- длительное пребывание в одной позе (работа за компьютером, конвейерная работа без перерывов, сон в неудобной позе);
- подъем и перенос тяжестей;
- холодные сквозняки;
- чрезмерные физические нагрузки без адаптации;
- травмирующие факторы.
Эти факторы могут спровоцировать множество заболеваний, сопровождающихся болями в плечах и шее.
Наиболее распространенные причины болей в плече и шее:
- Шейный остеохондроз. Основной признак — боль в шейном отделе позвоночника, сопровождающаяся напряжением мышц. Боль в шее при остеохондрозе называется цервикалгией. При сжатии нервных корешков может возникать боль в плече, отдающая в руку — цервикобрахиалгия.
- Сколиоз. Искривление позвоночника, приводящее к разрушению межпозвоночных дисков. При сколиозе шейного отдела одно плечо оказывается ниже другого, что может сжимать нервные корешки и вызывать боль.
- Травмы позвоночника и плеча. Ушибы, вывихи, подвывихи и переломы могут вызывать сильные боли. Для исключения травматических причин назначаются инструментальные исследования (рентген, компьютерная томография, магнитно-резонансная томография).
- Воспаление мышц (миозит) плечевого пояса и верхней конечности. Состояние сопровождается интенсивной болью в шее и плече, из-за которой пациенты не могут поворачивать голову и часто остаются в одном положении. Поднятие руки может быть затруднено из-за воспаления мышц.
- Радикулопатия шейного отдела позвоночника. Дегенеративные изменения в позвонках, снижение высоты межпозвоночных дисков и образование остеофитов могут повреждать нервные корешки, вызывая боль в области плеча и шеи, а также онемение и мышечную слабость.
Если вы испытываете боли в области плеча и шеи, важно обратиться к врачу, чтобы предотвратить ухудшение состояния и развитие осложнений.
Методы борьбы с болями в шее и плече:
- активное противодействие малоподвижному образу жизни;
- избегание подъема тяжестей;
- укрепление иммунной системы;
- массаж шейно-воротниковой зоны;
- применение медикаментов при воспалительных процессах.
Почему болит плечо и кисть?
Одновременная боль в области плеча и кисти может указывать на различные патологии. Она часто возникает из-за длительного нахождения руки в неудобном положении, что бывает во время тренировок или работы. В некоторых случаях перенапряжение приводит к ограничению движений конечности.
Боль может проявляться рано утром или в течение дня после продолжительных нагрузок. Особенно это касается людей, много времени проводящих за компьютером.
Наиболее распространенные заболевания, сопровождающиеся болями в области плеча и кисти:
- Плечекистевой синдром – редкое заболевание, чаще встречающееся у людей старше 50 лет. Причины его возникновения не до конца изучены. Первым признаком является интенсивная боль в плече, которая может распространяться на кисть. Позже возникает отечность руки, и движения становятся болезненными. Пациенты могут жаловаться на онемение. Боли могут быть сильными и длительными. Лечение включает кортикостероиды, а диагноз ставится на основе клинических данных и исключения других заболеваний с похожими симптомами.
- Полиартрит – воспаление нескольких суставов. При этом заболевании наблюдается резкая боль, усиливающаяся при нажатии на суставные капсулы плечевого и лучезапястного суставов.
- Неврит плечевого нерва – заболевание, характеризующееся внезапной болью, усиливающейся при движении рукой. Воспаление плечевого нерва не является распространенной патологией.
- Синдром запястного канала (карпальный туннельный синдром) – распространенное состояние, чаще встречающееся у людей, выполняющих однообразные движения кисти. Боль возникает из-за компрессии срединного нерва. Дискомфорт сначала ощущается в кисти и лучезапястном суставе, затем может распространяться на всю руку, включая плечо.
Почему болит и немеет плечо?
Онемение и дискомфорт в плече могут указывать на серьезные заболевания, поэтому их нельзя игнорировать. Эти симптомы могут возникать у людей, проводящих много времени в лежачем положении или спящих в неудобной позе, что приводит к временным нарушениям кровообращения. Обычно такие проявления исчезают через некоторое время и могут быть устранены созданием комфортных условий для сна. Существует множество заболеваний, вызывающих онемение и боль в плече.
Наиболее распространенные причины онемения и боли в плече:
- Межпозвоночная грыжа шейного отдела позвоночника. Разрушение межпозвоночного диска происходит из-за травм, сколиоза или дегенеративных изменений, что приводит к смещению ядра и разрыву фиброзного кольца.
- Синдром лестничной мышцы. Увеличение объема лестничных мышц, прикрепляющихся к первым ребрам, может сжимать сосуды и нервные волокна плечевого сплетения, вызывая боль и онемение в области плеча.
- Опухоли в области плеча могут сжимать плечевое сплетение, вызывая болезненность и отечность.
- Остеохондроз шейного отдела. Этот недуг затрагивает шейный отдел позвоночника и может проявляться не только болями в шее, но и дискомфортом в плече и верхних конечностях.
- Травмы. Повреждения плеча могут сжимать нервные окончания, вызывая временную потерю чувствительности и онемение.
- Плечелопаточный периартрит. Чаще встречается у людей 40-50 лет, особенно у женщин. Характеризуется сильной болью и онемением в плече, которые могут распространяться на всю конечность. Часто связано с длительным постельным режимом и недостатком физической активности.
Массаж и физические упражнения важны для лечения онемения и боли в плече.
Почему болит плечо при поднятии руки вверх?
Боль в плече при поднятии руки чаще всего связана с заболеваниями и травмами плечевого сустава, ограничивающими его подвижность. Даже незначительное движение может вызывать дискомфорт.
Наиболее распространенные причины боли в плече при поднятии руки:
- Вывих плечевого сустава. Суставные поверхности не соприкасаются, что делает движения невозможными и вызывает резкую боль.
- Перелом плечевой кости. Интенсивная боль возникает при попытках двигать конечностью.
- Ушиб. Чаще всего результат удара или падения на плечо. Серьезные ушибы могут вызывать гематомы, гемартроз, отеки и затруднения при поднятии руки.
- Растяжение связок или мышц плеча. Обычно наблюдается у спортсменов, не проводящих разминку. Состояние болезненно, и при попытке поднять руку боль усиливается.
- Перенапряжение. Возникает из-за длительных тренировок или работы с поднятыми руками в сидячем или лежачем положении. Может быть следствием подъема тяжелых предметов.
- Артрит. Воспалительное заболевание сустава, вызывающее сильную боль, покраснение, отечность и ограничение движений.
- Остеоартроз. Дегенеративное заболевание, чаще встречающееся у пожилых людей, вызванное возрастными изменениями в суставе и кости.
- Периартрит. Заболевание тканей, окружающих сустав, может быть самостоятельным или развиваться на фоне других ревматологических и суставных заболеваний.
Вопрос-ответ
Какие болезни могут отдавать в плечо?
Болезни, которые могут отдавать боль в плечо, включают остеохондроз шейного отдела позвоночника, межреберную невралгию, заболевания сердца (например, стенокардия или инфаркт миокарда), патологии легких (пневмония, плеврит), а также травмы и воспаления плечевого сустава, такие как тендинит или bursitis.
Какие могут быть причины боли в плече?
Боль в плече может быть вызвана различными причинами, включая травмы (например, растяжения или вывихи), воспалительные заболевания (такие как бурсит или тендинит), артрит, синдром замороженного плеча, а также проблемы с позвоночником или внутренними органами. Кроме того, чрезмерные физические нагрузки и неправильная осанка могут способствовать возникновению болевых ощущений.
Какие бывают заболевания плеча?
Заболевания плеча могут включать в себя такие состояния, как плечевой артрит, ротаторная манжета (разрывы или воспаление), бурсит, тендинит, плечевой импиджмент, а также травмы, такие как вывихи и переломы. Эти заболевания могут вызывать боль, ограничение движений и дискомфорт в области плеча.
Как болят плечи при остеохондрозе?
Характерными признаками плечевого остеохондроза являются: боль в плече (может возникать в покое и усиливаться во время движений), боль в области плеча отражается на всей руке, кончиках пальцев, шее (первоначально боль может возникать именно в шее, переходя на область плеча).
Советы
СОВЕТ №1
Обратите внимание на свою осанку. Неправильная осанка может привести к напряжению мышц и болям в плечах. Регулярно проверяйте свою позу, особенно если вы проводите много времени за компьютером или в сидячем положении.
СОВЕТ №2
Не игнорируйте физическую активность. Умеренные упражнения, такие как растяжка и укрепление мышц плечевого пояса, могут помочь предотвратить боли и улучшить гибкость. Однако избегайте чрезмерных нагрузок, особенно если у вас уже есть проблемы с плечом.
СОВЕТ №3
При возникновении боли в плечах, не откладывайте визит к врачу. Раннее обращение за медицинской помощью поможет выявить причины боли и начать лечение, что может предотвратить развитие серьезных заболеваний.
СОВЕТ №4
Используйте холодные и горячие компрессы для облегчения боли. Холодные компрессы могут помочь уменьшить воспаление, а горячие — расслабить напряженные мышцы. Чередуйте их в зависимости от ваших ощущений и состояния плеча.