Анатомия и физиология яичек
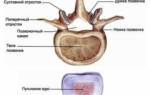
Яички — парный овальный орган в мошонке. Длина каждого яичка около 4 см, ширина — 3 см, вес — примерно 20 граммов. Структура яичка включает 250-300 долек, каждая из которых содержит 2-3 семенных канальца, как прямых, так и извитых.
Яички выполняют две функции:
- Внешнесекреторная — выработка сперматозоидов в извитых канальцах.
- Внутрисекреторная — синтез мужских половых гормонов (андрогенов).
Кислородсодержащая кровь поступает в яички через яичковую артерию, начинающуюся от брюшной аорты. Венозная кровь оттекает через яичковую вену. Она проходит через лозовидное сплетение в семенном канатике. Кровь из левой яичковой вены попадает в почечную вену, а из правой — в нижнюю полую вену.
Врачи отмечают, что варикоцеле – это расширение вен семенного канатика, которое может привести к различным проблемам, включая бесплодие. Основными причинами заболевания являются генетическая предрасположенность и повышенное давление в венах. Симптомы варикоцеле могут варьироваться от незначительного дискомфорта до выраженной боли в области мошонки. Диагностика включает физикальный осмотр и ультразвуковое исследование.
Лечение варикоцеле часто требует хирургического вмешательства, особенно при наличии выраженных симптомов или бесплодия. Подготовка к операции включает обследование и анализы, а также консультацию анестезиолога. Существует несколько видов операций, включая открытые и эндоскопические методы. После операции пациенты могут испытывать боли и отеки, а также могут возникнуть осложнения, такие как инфекции или проблемы с заживлением швов. Важно следовать рекомендациям врача для минимизации рисков и обеспечения успешного восстановления.

Причины варикоцеле
На данный момент варикоцеле рассматривается как проявление генетических аномалий или заболеваний, связанных с нижней полой и почечными венами. Обратный кровоток, или рефлюкс, бывает первичным и вторичным.
Первичный рефлюкс возникает при:
- Врожденной аномалии яичковой вены (например, отсутствии клапанов)
- Генетической предрасположенности к слабости венозной стенки.
Вторичный рефлюкс развивается из-за приобретенной клапанной недостаточности, возникающей при гипертензии в венозной системе нижней полой и почечных вен. Венозная гипертензия требует дополнительных путей для оттока крови, что приводит к образованию сообщения между почечной и полой венами. Это сообщение формируется между внутренними и наружными семенными венами и общей подвздошной веной, что помогает компенсировать повышенное венозное давление в почечной вене.
Основные причины почечной венозной гипертензии:
- Сужение просвета почечной вены
- Расположение левой почечной вены позади аорты
- Кольцевидная почечная вена
- Артериовенозная фистула
С учетом анатомии (левая яичковая вена впадает в почечную вену, правая — в нижнюю полую вену), варикоцеле чаще всего развивается слева (80-86% случаев), справа — в 7-15%, двустороннее наблюдается в 1-6% случаев.
Патологические состояния мошонки, пахового канала или брюшной полости (например, грыжа), сжимающие семенной канатик, могут вызвать венозный рефлюкс и варикоцеле.
Факторы, влияющие на нарушения сперматогенеза:
- Повышение температуры яичек
- Нарушение барьерной функции между кровью и тканями яичка (что может привести к образованию антиспермальных антител)
- Избыточная выработка гормона гидрокортизона
- Нарушения в продукции различных гормонов гипофиза
Недавно был выявлен генетический фактор, повышающий риск варикоцеле.
| Аспект Варикоцеле | Подробности | Примечания |
|---|---|---|
| Причины | Генетическая предрасположенность, анатомические особенности венозной системы, повышение внутрибрюшного давления (физические нагрузки, запоры), травмы, гормональные нарушения | Часто причина остается неясной |
| Симптомы | Выпячивание вен в мошонке (часто слева), боль или дискомфорт в мошонке (может усиливаться при физической активности), ощущение тяжести в мошонке, уменьшение размера яичка (в запущенных случаях), бесплодие | Симптомы могут быть слабо выражены или отсутствовать |
| Диагностика | Физикальное обследование (пальпация), УЗИ мошонки (допплерография), спермограмма (для оценки фертильности) | УЗИ – основной метод диагностики |
| Показания к операции | Боль в мошонке, косметический дефект, снижение фертильности, атрофия яичка | Решение о хирургическом лечении принимается индивидуально |
| Подготовка к операции | Анализы крови и мочи, ЭКГ, консультация анестезиолога, голодание перед операцией (как правило, 6-8 часов) | Список необходимых анализов и подготовка зависят от клиники и состояния пациента |
| Виды операций | Марсупиализация (открытая операция), эмболизация (минимально инвазивная процедура), лапароскопическая варикоцелектомия | Выбор метода зависит от индивидуальных особенностей пациента и предпочтений хирурга |
| После операции | Ношение поддерживающего белья, ограничение физической активности, регулярные осмотры у врача | Период реабилитации обычно составляет несколько недель |
| Возможные осложнения (после операции) | Боль в мошонке, отечность мошонки, гематома, инфекция, рецидив варикоцеле, повреждение семенного канатика | Осложнения встречаются редко |
| Лечение боли после операции | Анальгетики (нестероидные противовоспалительные препараты), холодные компрессы | Боль обычно проходит в течение нескольких дней |
| Лечение отека после операции | Поддерживающее белье, холодные компрессы, постельный режим | Отек обычно проходит в течение нескольких дней или недель |
| Уход за швами после операции | Обработка швов антисептиком, избегание намокания швов | Швы обычно снимают через 7-10 дней |
Варикоцеле — это заболевание, связанное с расширением вен семенного канатика, что может привести к различным проблемам, включая бесплодие. Основные причины его возникновения включают наследственную предрасположенность и анатомические особенности. Симптомы варикоцеле могут варьироваться от незначительного дискомфорта до выраженной боли в области мошонки. Диагностика обычно проводится с помощью ультразвукового исследования и физикального осмотра.
Лечение варикоцеле чаще всего хирургическое. Показаниями к операции являются выраженные симптомы, бесплодие и ухудшение качества жизни. Подготовка к операции включает анализы и консультации с врачом. Существует несколько видов операций, включая открытые и эндоскопические методы. После операции пациенты могут испытывать боли, отеки и дискомфорт в области швов, но эти симптомы обычно проходят в течение нескольких дней. Важно следовать рекомендациям врача для минимизации риска осложнений и ускорения восстановления.

Симптомы варикоцеле
На начальных этапах варикоцеле часто протекает без выраженных симптомов, и пациенты не жалуются. Некоторые могут ощущать тяжесть и дискомфорт в пораженной мошонке. Боль обычно умеренная и тянущая, иногда иррадиирует в пах. Дискомфорт усиливается при физической активности и ходьбе.
При принятии горячей ванны пациенты могут заметить увеличение вен на пораженной стороне мошонки. Однако наиболее частой причиной обращения к врачу становится бесплодие, то есть трудности с зачатием.
Согласно классификации Всемирной организации здравоохранения (ВОЗ), варикоцеле делится на три степени:
- 1 степень – расширенные вены не видны и не прощупываются, выявляются только с помощью пробы Вальсальвы.
- 2 степень – вены не видны, но легко прощупываются.
- 3 степень – расширенные вены заметны, выпячиваются через кожу и хорошо пальпируются.
Также варикоцеле классифицируется по гемодинамическому типу рефлюкса:
- Рено-тестикулярный – рефлюкс из вен почек в яичковые вены.
- Илео-тестикулярный – рефлюкс из подвздошных вен в яичковые вены.
- Смешанный тип – комбинация двух вышеописанных типов.
Диагностика варикоцеле
Ощупывание мошонки
Процедура позволяет оценить степень варикоцеле.
УЗИ (ультразвуковое исследование). УЗИ проводится с доплерографией для оценки кровоснабжения почечных сосудов и яичковой вены.
Исследование выполняется в положении стоя и лежа с измерением градиента кровотока. Во время УЗИ проводится проба Вальсальвы:
- В вертикальном положении яичковая вена увеличивается (варикозное расширение).
- В горизонтальном положении вена уменьшается.
Диаметр яичковой вены не должен превышать 2 миллиметров, а скорость венозного кровотока — 10 сантиметров в секунду. Отсутствие венозного рефлюкса также считается нормой.
При варикоцеле первой степени диаметр яичковой вены увеличивается на 2 миллиметра, наблюдается положительный рефлюкс (до 3 секунд). Явный рефлюкс указывает на более тяжелую стадию. УЗИ помогает определить гемодинамический вариант варикоцеле и выявить почечную венозную гипертензию.
Общий анализ мочидо и после физической нагрузки (маршевая проба). Положительная маршевая проба, проявляющаяся в виде микрогематурии и протеинурии, свидетельствует о почечной венозной гипертензии.
Рентгенологические методы.
К рентгенологическим методам относятся:
- Антеградная флеботестикулография или ретроградная почечная флебография — проводятся после введения контрастного вещества в вены мошонки.
Исследование гормонального профиля — включает определение уровня тестостерона, эстрадиола, пролактина, ФСГ (фолликулостимулирующий гормон) и ЛГ (лютеинизирующий гормон).
Семиологическое исследование (анализ семени) — у большинства пациентов выявляется патоспермия, характеризующаяся снижением числа подвижных сперматозоидов и увеличением количества патологических форм.

Лечение варикоцеле
Не медикаментозное лечение
Консервативные методы терапии варикоцеле неэффективны.
Медикаментозное лечение
Медикаментозная терапия назначается после хирургического вмешательства для стимуляции сперматогенеза. Обычно рекомендуются витамины и добавки с селеном и цинком. В некоторых случаях назначают гормональные препараты (андрогены, хорионический гонадотропин) под лабораторным контролем.
Подготовка к хирургическому лечению включает сдачу анализов для исключения декомпенсации органов. Необходимы следующие анализы:
- Общий анализ крови
- Группа крови и Rh-фактор
- Общий анализ мочи
- Биохимический анализ крови (глюкоза, креатинин, мочевина)
- ЭКГ
- Рентгенография грудной клетки
Оперативное лечение
Существует более 120 методов хирургического лечения варикоцеле, которые делятся на две категории:
- I категория – операции с сохранением связи с почечной артерией.
- II категория – операции с прерыванием связи с почечной артерией.
Микрохирургические техники активно применяются для лечения варикоцеле, что снижает количество рецидивов и риск осложнений.
Классические операции на варикоцеле
Одной из распространенных операций является операция по Иваниссевичу, заключающаяся в перевязке и резекции левой яичковой вены, что устраняет рефлюкс из почечной вены. Однако существует риск ренокавального анастомоза из-за затруднения венозного оттока.
| Показания к операции по Иваниссевичу | Противопоказания к операции по Иваниссевичу |
| Варикоцеле 3 степени | Заболевания в стадии декомпенсации (сахарный диабет, гемофилия) |
| Острые заболевания (перитонит, аппендицит) |
Микрохирургические методы лечения варикоцеле
Лапароскопическое клипирование яичковой вены
Лапароскопическая варикоцелэктомия – эндоскопический и минимально инвазивный метод.
| Показания к лапароскопическому клипированию яичковой вены | Преимущества лапароскопического метода | Противопоказания для лапароскопического клипирования яичковой вены |
| Варикоцеле 1, 2, 3 степени | Возможность клипирования при двустороннем поражении | Операции на брюшной полости в анамнезе |
| Рено-тестикулярный тип варикоцеле | Снижение вероятности осложнений | |
| Илео-тестикулярный тип варикоцеле | Срок пребывания в стационаре 2-3 суток | |
| Смешанный тип варикоцеле | Практически полное отсутствие боли | |
| Отсутствие боли при движении в первые сутки | ||
| Отличный косметический результат | ||
| Хорошие показатели спермограммы после операции |
Операция проводится под общим наркозом. Вводится троакар рядом с пупком, осматривается брюшная полость, находят яичковые вены, отделяют артерию и лимфатические сосуды от вен, затем клипируют вены.
Эндоваскулярное флебосклерозирование
Метод заключается в закупоривании яичковой вены с использованием различных веществ.
| Показания к эндоваскулярному флебосклерозированию | Преимущества метода | Противопоказания для эндоваскулярного флебосклерозирования | |
| Рено-тестикулярный тип варикоцеле | Операция под местной анестезией | Крупные рено-тестикулярные коллатерали | |
| Отсутствие стеноза почечной вены | Срок пребывания в больнице 2 дня | Почечная венозная гипертензия | |
| Отсутствие венозной гипертензии | Нет разрезов | Рассыпной тип вен | |
| Избежание осложнений, таких как гидроцеле | |||
| Возможность повторной окклюзии при рецидиве |
Эндоваскулярная облитерация яичковой вены подходит как взрослым, так и детям. Для окклюзии используются:
- Спиральные эмболы
- Тканевой клей
- Проволочные зонтики
- Баллоны
- Препараты для склерозирования
Процедура включает катетеризацию бедренной вены, зонд вводится в яичковую вену, вводится тромбирующий препарат, проверяется закупорка, и операция завершается.
Возможные осложнения после операции
Осложнения после традиционных операций
Гидроцеле (водянка яичка) – это накопление жидкости в оболочках мошонки, возникающее из-за нарушения оттока лимфатической жидкости, что может произойти при перевязке лимфатических сосудов вместе с яичковой веной во время операции.
Лечение обычно включает пункцию для откачки жидкости или хирургическое вмешательство для восстановления лимфатического оттока.
Атрофия яичка – редкое, но серьезное осложнение, проявляющееся уменьшением размеров яичка и снижением его функциональности. По статистике, атрофия развивается у одного из тысячи пациентов после операции по варикоцеле.
Послеоперационная боль может возникать из-за переполнения придатка яичка кровью, что приводит к растяжению капсулы. Чаще всего пациенты отмечают снижение болевой чувствительности после операции.
Осложнения после лапароскопического клипирования яичковой вены
Эти осложнения встречаются крайне редко. Наиболее распространенный – легкий дискомфорт в области живота, связанный с пневмоперитонеумом (заполнением брюшной полости воздухом) для улучшения визуализации органов. Со временем воздух рассасывается, и дискомфорт проходит.
Осложнения при эмболизации яичковой вены:
- Аллергические реакции на контрастное вещество, которые можно предотвратить введением десенсибилизирующих препаратов перед операцией.
- Тромбофлебит вен гроздевидного сплетения. Профилактика тромбозов помогает избежать этого осложнения.
- Перфорация стенок сосудов.
Прогноз при варикоцеле
Рецидив заболевания наблюдается в 2-30% случаев. У 90% пациентов после операции увеличивается количество подвижных сперматозоидов, но лишь в 45% случаев показатели сперматогенеза достигают нормы. Длительность заболевания и возраст пациента снижают вероятность нормализации сперматогенеза.
Профилактика варикоцеле
Профилактика устраняет застойные процессы в малом тазу. Для этого рекомендуется:
- Корректировать запоры
- Избегать длительных физических нагрузок
- Поддерживать регулярную половую жизнь
- Заниматься спортом (подходят легкая атлетика и плавание)
- Обеспечивать достаточный отдых (включая полноценный сон и прогулки)
Часто задаваемые вопросы
Когда можно заниматься сексом после операции?
После операции по варикоцеле врачи рекомендуют воздержаться от половой жизни на три недели для полного восстановления. Игнорирование этого совета может вызвать неприятные ощущения в области вмешательства.
Некоторые пациенты опасаются, что операция снизит эректильную функцию, но эти опасения необоснованны. Исследования показывают, что хирургическое лечение не влияет негативно на качество сексуальной жизни.
Сколько стоит операция по устранению варикоцеле?
Цена операции по лечению варикоцеле, включая стационар, составляет от 20 000 до 90 000 рублей. Расходы зависят от клиники и метода лечения. Например, в Москве операция по методу Иваниссевича стоит 32 000 рублей, а эндоскопическое лечение — около 50 000 рублей.
Операция по удалению варикоцеле – отзывы
Александр, 30 лет
У меня появилась тяжесть в левой стороне мошонки, и я обратился к урологу. Врач назначил УЗИ простаты и других органов, а также дополнительные анализы. Он поставил диагноз — варикоцеле 2 степени и рекомендовал операцию. Я выбрал метод по Иваниссевичу, стоимость составила 27 000 рублей. Эндоскопическая операция стоила почти 50 000 рублей. Операцию провели квалифицированные специалисты, и после вмешательства я чувствовал себя хорошо. Через пять дней меня выписали. Прошел почти месяц, и я чувствую себя отлично, никаких проблем нет.
Владимир, 23 года
Я пришел к урологу с другом, просто за компанию. Врач сообщил, что у меня варикоцеле 2 степени, и я сначала не поверил. Однако он объяснил ситуацию и предупредил о риске бесплодия. Я немного растерялся, но врач успокоил и предложил эндоскопическую операцию. Он рассказал, что швы будут почти незаметны, а восстановление пройдет быстро. Я согласился и лег на операцию. Сделали необходимые анализы и УЗИ. Операция прошла под общим наркозом, и на второй день меня выписали. Я чувствовал себя неплохо, а косметический шов зажил быстро и почти не был заметен. Я остался доволен работой врачей и самой операцией.
Операция Мармара при варикоцеле, какова эффективность такой микрохирургической операции?
Медицина активно переходит к менее травматичным хирургическим вмешательствам. Хирурги развиваются благодаря усовершенствованию высокоточной техники, включая эндоскопические и компьютерные технологии. В странах с развитой медициной классические операции по лечению варикоцеле становятся редкостью. Предпочтение отдается микрохирургической варикоцелэктомии по методу Мармара, признанной стандартом лечения варикоцеле.
Показания для микрохирургической варикоцелэктомии:
- варикоцеле 1-3 степени, одностороннее или двустороннее;
- боль в области яичка, тяжесть в мошонке, уменьшение объема яичка;
- плохие результаты спермограммы – нарушения в образовании спермы, бесплодие.
Противопоказания для операции по методу Мармара:
1. Временные противопоказания:
- нарушения свертываемости крови;
- обострение хронических заболеваний;
- острые инфекции (ОРВИ, ангина, гайморит и др.);
- инфекции мочеполовой системы (цистит, уретрит, пиелонефрит), включая ЗППП;
- тяжелые сопутствующие заболевания в стадии декомпенсации (например, диабет с осложнениями).
2. Абсолютные противопоказания: аллергия на местные анестетики.
Процесс выполнения микрохирургической варикоцелэктомии:
1. Операция проводится под местным наркозом.
2. Разрез в области наружного кольца пахового канала составляет 20-30 мм.
3. Достигается паховый канал с варикозно расширенной веной.
4. Вена перевязывается в двух местах и прошивается под контролем микроскопа, изображение выводится на экран.
5. Пораженная вена удаляется специализированными инструментами.
6. Рана зашивается.
7. Время операции, включая подготовку, составляет около 30 минут.
Восстановление после операции по методу Мармара:
- Пациент может быть выписан через несколько часов;
- полное восстановление и исчезновение болей в области раны происходит за 2 дня;
- снятие швов на 7-8-е сутки;
- занятия сексом и физическими нагрузками возможны через неделю после снятия швов.
Преимущества операции по методу Мармара:
- Малотравматичность: нет необходимости входить в брюшную полость, минимизируется риск повреждения сосудов и нервов.
- Быстрая и безболезненная процедура.
- Отсутствие общей анестезии снижает риск осложнений.
- Низкий риск осложнений во время вмешательства.
- Короткий восстановительный период, возвращение к привычной жизни через неделю.
- Небольшой послеоперационный рубец, скрытый под нижним бельем.
- Минимальные послеоперационные осложнения и редкие рецидивы (в 5-25 раз реже, чем при других методах).
- Высокий процент восстановления репродуктивной функции и нормализации сперматогенеза.
Недостатки микрохирургической варикоцелэктомии:
Основной недостаток – высокая стоимость операции, от 300 до 1300 у. е.
Когда можно планировать беременность в семье после операции по поводу варикоцеле?
Варикоцеле — одна из основных причин мужского бесплодия. Около трети случаев первичного и до 80% вторичного бесплодия связано с этим заболеванием.
Причины бесплодия при варикоцеле:
1. Нарушение кровообращения в яичке — варикозное расширение вен ухудшает приток и отток крови, что приводит к дефициту кислорода и питательных веществ, необходимых для образования сперматозоидов, а также к накоплению токсичных веществ.
2. Атрофия яичек может развиться при длительном течении варикоцеле, что приводит к уменьшению размеров яичка и частичной утрате его функций.
3. Иммунный процесс — воспаление в стенках варикозно расширенных вен активирует иммунную систему. Иммунные клетки могут препятствовать образованию спермы и вызывать аутоиммунные реакции.
4. Венозный застой нарушает терморегуляцию, а качество спермы и потенция зависят от температуры. Переохлаждение и перегрев негативно сказываются на мужской фертильности.
5. Значительное расширение вен может сжимать семенные канальцы, затрудняя нормальную эякуляцию.
Кроме варикоцеле, факторы, способствующие мужскому бесплодию, включают инфекции, гормональные нарушения, простатит, аденому простаты и неправильный образ жизни. В некоторых случаях бесплодие вызвано комплексом причин.
При варикоцеле у мужчин может не наблюдаться нарушения фертильности. Бесплодие, связанное с варикоцеле, не является окончательным приговором; после хирургического вмешательства многие мужчины восстанавливают фертильность и могут стать отцами.
Важно не игнорировать варикоцеле и не откладывать лечение, будь то хирургическое или консервативное. Сдаваться не стоит!
Эффективность лечения бесплодия при варикоцеле зависит от метода. Консервативное лечение позволяет зачать ребенка лишь в 10-15% случаев, тогда как операция дает возможность забеременеть в 50% случаев в первый год после операции и до 70% на второй год. У 20% пациентов улучшается качество сперматозоидов, но этого может быть недостаточно для зачатия.
В каждом десятом случае операция может ухудшить спермограмму из-за возможных осложнений или образования спаек в области яичек и семенных канальцев.
На восстановление фертильности после операции влияют:
- возраст мужчины;
- продолжительность и стадия варикоцеле;
- результаты спермограммы до лечения;
- наличие сопутствующих заболеваний половой системы.
Для восстановления репродуктивной функции важно устранить и другие факторы, влияющие на фертильность. Активный и здоровый образ жизни, включая сексуальную активность, может увеличить шансы на беременность на 50%.
Планирование беременности после операции по поводу варикоцеле:
- Через 6 месяцев после операции, а после операции по методу Мармара через 3 месяца, проводится спермограмма. Если показатели хорошие, можно начинать попытки зачатия.
- Если через 6 месяцев показатели спермограммы не нормализовались, анализ повторяют через 8 и 12 месяцев после операции. В это время также проводят дополнительные обследования и, при необходимости, лечение сопутствующих заболеваний.
- Беременность возможна при нормальных показателях спермограммы. Некачественные сперматозоиды могут оплодотворить яйцеклетку, но это увеличивает риск генетических нарушений у ребенка.
Обычно беременность может наступить через 6-12 месяцев.
Шансы стать отцом для пациентов с варикоцеле достаточно высоки.
Можно ли заниматься спортом и берут ли в армию после операции по поводу варикоцеле?
К занятиям спортом можно вернуться через месяц после операции по Мармару, после снятия швов, а после вмешательства по Иваниссевичу — через три месяца. В это время рекомендуется ограничить физическую активность и не поднимать тяжести свыше 4-5 кг.
После восстановления физические нагрузки следует начинать с небольших объемов, постепенно увеличивая их до привычного уровня.
Чрезмерные нагрузки и подъем тяжестей могут вызвать варикозное расширение вен мошонки до операции и рецидив варикоцеле после. Поэтому с тяжестями нужно быть осторожным.
Если во время занятий спортом возникает дискомфорт в области мошонки, следует прекратить физические нагрузки и обратиться к врачу-урологу.
Берут ли в армию с варикоцеле?
Варикоцеле чаще встречается у подростков и молодых людей призывного возраста, что делает вопрос о службе актуальным. Решение о пригодности к службе принимает врач медико-санитарной части при военных комиссариатах.
Абсолютные противопоказания к службе:
- варикоцеле 3-й степени;
- два рецидива варикоцеле 2-й степени после операции.
Временная отсрочка от службы:
- Операция по 1-2-й степени варикоцеле дает отсрочку на 6-12 месяцев, после чего призывник отправляется служить.
- При 2-й степени варикоцеле рекомендуется хирургическое лечение, но призывник может отказаться от операции, и тогда решение принимает врач-уролог или андролог. Обычно таких молодых людей не призывают на срочную службу, но в условиях военного положения мобилизация может быть неизбежной.
Не является противопоказанием к службе:
- варикоцеле 1-й степени;
- варикоцеле 2-й степени через 6-12 месяцев после успешного хирургического лечения (включая лечение первого рецидива).
Некоторые молодые люди, стремясь избежать службы, пытаются увеличить степень варикоцеле с помощью тяжелых нагрузок, перегрева и других методов или отказываются от операции. Важно задуматься, что важнее — уклониться от армии или стать полноценным мужчиной и будущим отцом. Каждый делает свой выбор!
Что делать, если варикоцеле остался после операции (развился рецидив) или сохраняется боль в яичке?
Боль в яичке после операции по устранению варикоцеле может сохраняться до недели, что нормально. В течение следующих трех недель пациенты могут испытывать дискомфорт после физических нагрузок, половых актов или мастурбации. Если боль в мошонке не проходит через 7-8 дней после удаления швов, необходимо обратиться к врачу, так как это может указывать на осложнения.
Причины болей после операций по устранению варикоцеле:
| Причины болей в яичке после операции | Почему это происходит? | Что делать, как лечить? |
| Растяжение придатков яичка варикозно расширенными венами | Наиболее распространенная причина длительных болей, возникающая из-за позднего обращения за медицинской помощью на 3-4 стадиях заболевания. | Обычно дискомфорт проходит самостоятельно. |
| Повреждение яичниковой артерии | В редких случаях хирург может перевязать артерию вместо вены, что приводит к болям и уменьшению размера яичка. Это может вызвать атрофию яичка, нарушая его функции. | Кровоснабжение яичка восстанавливается самостоятельно, но при атрофии может потребоваться гормональная терапия или удаление яичка. |
| Повреждение лимфатического сосуда | Может привести к водянке яичка (гидроцеле), проявляющейся увеличением мошонки, чаще всего с одной стороны. | Лечение гидроцеле возможно только хирургическим путем. |
| Повреждение семенного канатика | Редкое осложнение, возникающее из-за близости сосудов и семенного канатика. | Хирург может сразу заметить повреждение и восстановить целостность канатика, но в некоторых случаях может потребоваться удаление яичка. |
Существует вероятность рецидива заболевания. При микрохирургических и лапароскопических вмешательствах риск рецидивов варикоцеле значительно ниже, чем при классических операциях, где рецидивы могут встречаться до 40%.
Рецидив варикоцеле – повторное появление симптомов заболевания через некоторое время после операции, подтвержденное инструментальными методами диагностики (УЗИ, ангиография).
90% рецидивов обусловлены ошибками хирурга.
Причины рецидива варикоцеле, связанные с ошибками в ходе операции:
1. Ошибка в диагностике сосудистых анастомозов (дополнительные сосуды, которые могут обойти варикозно расширенные вены). Неполное удаление таких сосудов может привести к повторному образованию варикоцеле.
2. Преждевременная операция в детском и подростковом возрасте, связанная с анатомическими особенностями сосудов яичка. Важно выбрать оптимальное время для операции.
3. Ошибка в перевязке сосудов или неполная блокировка всех варикозно расширенных вен.
4. Несостоятельность клипс, швов и других методов перекрытия вен.
5. Нарушение оттока по венам таза или наружной семенной вены (что происходит крайне редко).
6. При эмболизации яичниковой вены возможна миграция эмболов.
Снизить риск осложнений можно, выбрав эффективный метод операции и проведя детальное исследование сосудов яичка с использованием различных инструментальных методов (ангиография, КТ, УЗИ с допплерографией и др.).
Лечение рецидивов варикоцеле осуществляется только хирургическим путем. Повторная операция сложнее, предпочтение отдается микрохирургическим и лапароскопическим методам.
Если после повторной операции снова возникает рецидив, риск атрофии яичка, бесплодия и водянки значительно возрастает. Лечение повторного рецидива также требует хирургического вмешательства. Возможно, стоит рассмотреть возможность обращения к другому врачу или клинике, так как такие рецидивы могут быть следствием ошибок хирурга.
Варикоцеле у детей и подростков, каковы причины, особенности и что делать?
В детском возрасте варикоцеле — распространенная проблема: у 10-15% мальчиков 11-17 лет наблюдается эта сосудистая патология. Первые признаки заболевания проявляются с 11 лет, а к 14-15 годам симптомы становятся более выраженными. В редких случаях варикоцеле диагностируется у детей дошкольного возраста.
Причины варикоцеле в детском возрасте:
- Врожденная предрасположенность или анатомические особенности, которые присутствуют с рождения.
- Подъем тяжестей — мальчики часто поднимают тяжести без подготовки, что увеличивает внутрибрюшное давление и способствует развитию варикоцеле.
- Интенсивные физические нагрузки.
- Хронические заболевания дыхательных путей с сильным кашлем.
- Отсутствие половых контактов при сексуальном возбуждении увеличивает давление на варикозно расширенные вены.
- Запоры и другие факторы.
Варикоцеле у подростков связано с анатомическими особенностями, которые становятся заметными с началом полового созревания и увеличением объема яичек. Увеличенные половые железы сдавливают яичковые вены, что способствует развитию варикоза.
Чаще всего варикоцеле у мальчиков выявляется во время медицинских осмотров, особенно по направлению из военкоматов.
Проявления варикоцеле в подростковом возрасте аналогичны взрослым. У юношей могут наблюдаться изменения в спермограмме и снижение активности сперматозоидов.
Половые железы мальчиков находятся на стадии развития, и недостаток кислорода и питательных веществ при нарушении венозного оттока может привести к атрофии яичек и/или семенного канала, что в будущем может вызвать бесплодие. Регулярные визиты к урологу важны для профилактики и выявления проблем.
У детей с врожденной патологией часто наблюдаются нарушения кровотока и в других сосудах (например, почечной вене). При признаках варикоцеле детям и подросткам проводят ангиографию и УЗИ с допплерографией для оценки кровотока в сосудах малого таза.
Интересно!У детей с врожденным варикоцеле часто наблюдаются аномалии соединительной ткани, такие как плоскостопие, косолапость, сколиоз и физиологический фимоз.
Лечение варикоцеле у подростков включает хирургическое удаление варикозно расширенных вен яичка или блокирование кровотока. В детской практике применяются микрохирургические и лапароскопические операции, которые менее травматичны и имеют меньший риск осложнений.
Операцию следует планировать, когда яички полностью сформированы, но еще не достигли третьей степени варикоцеле. Оптимальный момент для операции может быть сложным для определения, а запоздалое лечение может привести к рецидивам.
Варикоцеле у детей и восстановление фертильности.
Важно восстановление сперматогенеза, так как даже после операции не всегда удается достичь полного восстановления. Плохая спермограмма до лечения увеличивает риск бесплодия до 50%. Для повышения эффективности операции рекомендуется консервативная терапия до и после операции в течение трех месяцев, что увеличивает шансы на восстановление фертильности более чем на 20%.
Медикаментозное лечение варикоцеле у подростков, направленное на восстановление фертильности:
- Спазмолитики (Но-шпа, папаверин);
- Ангиопротекторы (Детралекс, Пентоксифиллин, Этамзилат);
- Мембраностабилизаторы (Фенитоин, Хинин);
- Антиоксиданты (витамины, озонотерапия);
- Ингибиторы простагландинов (Преднизолон, Нимесулид, Индометацин).
Можно ли вылечить варикоцеле без операции? Существуют ли средства консервативной и народной медицины? Может ли варикоцеле пройти самостоятельно, без лечения вообще?
Варикоцеле — это не только мужская проблема, но и вопрос, касающийся женщин, так как мужчины с этой патологией могут столкнуться с трудностями в отцовстве. Фертильность мужчин зависит от их здоровья, и внимательное отношение к своему состоянию может помочь преодолеть бесплодие, вызванное варикоцеле. Важно следовать рекомендациям врачей и пройти необходимые методы лечения. Официальная медицина считает, что единственным эффективным способом борьбы с варикоцеле являются хирургические вмешательства, которые значительно повышают шансы на успешное зачатие.
Если мужчина отказывается от операции из-за страха или возможных осложнений, ему следует понимать, что консервативные методы лечения варикоцеле не дают желаемого результата. Возможно, стоит рассмотреть медикаментозную терапию на начальных стадиях заболевания (I степень), которая может замедлить прогрессирование, но не излечит полностью. Если наблюдаются негативные изменения в спермограмме, применение таблеток и трав не восстановит мужскую фертильность.
Консервативная терапия может быть полезна как перед операцией, так и в послеоперационный период.
Рекомендуемые препараты для терапии варикоцеле до и после операции:
- венотоники: Детралекс, Гинкго Билоба, Эскузан, Венолек, Вазокет;
- витамины: аскорбиновая кислота (С), ретинол (А), токоферол (Е);
- препараты, улучшающие кровообращение: Трентал, Никотиновая кислота, Пентоксифиллин и другие;
- антикоагулянты: Гепарин, Аспирин, Троксевазин, Ибустрин, Гепатромбин и другие.
Для достижения наилучших результатов важно придерживаться здорового питания и образа жизни.
Рекомендации по режиму дня и питания при варикоцеле:
1.избегать поднятия тяжестей и чрезмерных физических нагрузок,
2.ходьба и плавание укрепляют сосуды,
3.ежедневная зарядка, особенно упражнения на подъём на носки,
4.закаливание положительно влияет на тонус сосудов; начинать водные процедуры с низкими температурами следует постепенно,
5.воздержаться от посещения бани или сауны,
6.отказ от курения, злоупотребления алкоголем и наркотиками,
7.диета: рацион должен включать фрукты и овощи, морепродукты, злаковые, сухофрукты и продукты пчеловодства,
8.обильное питье: минимум 2 литра чистой воды в день, рекомендуется также зеленый чай, соки и морсы,
9.ограничение в еде: питание должно быть частым и дробным, исключить жирные, жареные, копченые, острые и соленые продукты,
10.регулярная половая жизнь (не слишком часто, но и не слишком редко).
Существуют также народные методылечения варикоцеле, которые могут быть эффективны на I стадии заболевания и в качестве поддержки после хирургического вмешательства:
- Яблочный настой: 3 крупных плода сорта Антоновка нарезать, залить кипятком до объема 1 литра, настоять 3 часа. Принимать по 100 мл натощак.
- Настойка конского каштана: цветы залить водкой в соотношении 1:1, настаивать 3 недели. Принимать по 5 мл 3 раза в день перед едой, курс — 30 дней.
- Аппликации с акацией: цветы белой акации засыпать солью в соотношении 10:1, растереть и оставить на 3 часа, затем прикладывать к видимым расширенным венам мошонки на 10-15 минут. Лучше всего проводить процедуру перед сном в течение недели.
- Травяной сбор: корень одуванчика, листья толокнянки, полевой хвощ, корень петрушки, цветы белой акации, стебли и листья малины, спорыш, луговой прострел, лекарственная вербена, медуница. Все компоненты смешать в равных пропорциях. 2 столовые ложки залить 0,5 литра кипятка, настоять 1 час. Принимать по 30 мл 2 раза в день перед едой. Курс — 10 дней, повторять несколько раз в год.
- Молочный коктейль со зверобоем: 1 стакан молока + 50 мл сока из травы зверобоя, принимать 1 раз в день утром натощак.
- Компресс с полынью: листья полыни смешать с домашней сметаной и через полчаса прикладывать через марлю к мошонке. Процедуру проводить 1 раз в день перед сном.
- Ванночки с настоем коры дуба: в 10-литровое ведро кипятка добавить по 0,5 кг коры дуба, ромашки и плодов каштана, настоять 12 часов. Процеженный настой подогреть до комфортной температуры и принимать сидячие ванны в течение 30 минут.
Эти народные средства помогают улучшить тонус сосудов и обладают обезболивающим эффектом.
Варикоцеле — фото, как выглядит до и после операции варикоцеле?
Изображение: ангиография варикозно расширенных вен яичка при варикоцеле слева.
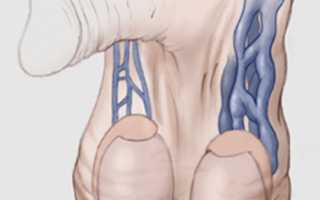
Варикоцеле 3-й степени: варикозно измененные вены яичка слева видны невооруженным глазом.
Вот как выглядит послеоперационный шов после операции Мармара.
Варикоцеле с лимфостазом привело к отеку мошонки и расширению вен.
Изображение половых органов мужчины с варикоцеле, осложненным гидроцеле. На мошонке отчетливо видны расширенные вены.
А так выглядят варикозно расширенные вены при классической операции (по Иваниссевичу).
Фото варикозно расширенных вен яичек после лапароскопической операции, рецидив варикоцеле. На фоне послеоперационных швов заметны расширенные вены. Рецидив может возникнуть из-за ошибок во время хирургического вмешательства.
Вопрос-ответ
Какие осложнения у варикоцеле?
Варикоцеле опасно тем, что может вызвать воспаление или разрыв варикозных сосудов с последующим кровоизлиянием в мошонку. Со временем оно ведет к тому, что пораженное яичко становится заметно меньше, нарушается выработка сперматозоидов, развиваются ранний мужской климакс и бесплодие.
Каковы симптомы варикоцеле?
Варикоцеле ― это заболевание, встречающееся у мужчин и выражающееся в расширении вен семенного канатика яичек. Эта патология влияет на полноценное функционирование яичек. Варикоцеле чаще встречается на левом яичке, редко ― на обоих.
Советы
СОВЕТ №1
Перед тем как принимать решение о лечении варикоцеле, обязательно проконсультируйтесь с опытным урологом. Он поможет вам понять, насколько серьезна ваша ситуация и какие методы лечения будут наиболее эффективными в вашем случае.
СОВЕТ №2
Обратите внимание на симптомы, такие как боль в области мошонки или увеличение вен. Если вы заметили изменения, не откладывайте визит к врачу, так как ранняя диагностика может предотвратить развитие осложнений.
СОВЕТ №3
Если вам назначена операция, тщательно подготовьтесь к ней. Следуйте рекомендациям врача по поводу питания, приема медикаментов и других предоперационных мероприятий, чтобы минимизировать риски и ускорить восстановление.
СОВЕТ №4
После операции следите за своим состоянием и не игнорируйте любые необычные симптомы, такие как сильные боли или отеки. Обязательно сообщите об этом своему врачу, чтобы избежать возможных осложнений.