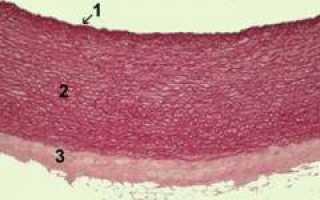
Анатомия сосудов
Стенки артерий состоят из трех слоев: внутреннего, среднего и наружного. Их структура и толщина зависят от размера, расположения и функциональной нагрузки артерии.
Классификация артерий:
- эластические;
- мышечные;
- смешанные.
Структура стенок артерий в зависимости от их типа:
| Тип артерий | Структура стенки |
| Эластические. К этому типу относятся аорта и крупные сосуды, которые поддерживают стабильный поток крови под высоким давлением. | Внутренний слой образован эндотелием, составляющим 20% от общей толщины стенки. Эти клетки выстилают внутреннюю поверхность сосуда, обеспечивая нормальное движение крови и предотвращая тромбообразование. Под эндотелием находится рыхлая соединительная ткань, где могут формироваться холестериновые бляшки при атеросклерозе. |
| Средний слой состоит из многослойных эластических мембран с отверстиями. | |
| Наружный слой тонкий, состоит из рыхлой ткани и волокон, защищающих сосуд от перерастяжения и разрывов. Здесь проходят сосуды и нервы, питающие артерию. | |
| Мышечные. Эти артерии, или распределительные, содержат мышечные волокна, позволяющие изменять диаметр сосуда. Они регулируют приток крови к определенным участкам тела и отвечают за кровоснабжение больших областей. | Внутренний слой практически идентичен эластическим и включает: * эндотелий; * слой рыхлой ткани; * мембрану, отделяющую внутренний слой от среднего. |
| Средний слой состоит из спирально расположенных мышечных волокон, которые при сокращении уменьшают диаметр сосуда и частично блокируют кровоток. | |
| Наружный слой – ткань с высоким содержанием волокон, в которой проходят нервы и сосуды. | |
| Смешанные (мышечно-эластические). | Эти артерии занимают промежуточное положение между мышечными и эластическими. В среднем слое присутствуют как волокна, так и мышечные клетки. Смешанные артерии имеют мелкий и средний размер, и с уменьшением их диаметра стенки становятся тоньше. |
| Артериолы | Артериолы – самые мелкие артерии, соединяющие артериальную систему с капиллярами. Их стенки тонкие и состоят из тех же слоев, что и стенки артерий: * Внутренний слой – эндотелий на мембране. * Средний слой – мышечные клетки в два слоя. В месте перехода артериолы в капилляр одна мышечная клетка охватывает сосуд, регулируя поступление крови в капилляры. Между клетками эндотелия артериол есть промежутки, позволяющие гормонам и другим веществам быстро воздействовать на мышечные клетки. * Наружный слой состоит из тонкой соединительной ткани. |
| Капилляры | Капилляры – конечные участки кровеносной системы, соединяющие артериолы с венулами. В капиллярах происходит газообмен между кровью и тканями, в результате чего артериальная кровь превращается в венозную. Плотность капилляров варьируется в разных органах, наибольшее количество наблюдается в головном мозге и сердце. В спокойном состоянии активно функционирует лишь 50% капилляров. |
Врачи отмечают, что васкулит представляет собой группу заболеваний, характеризующихся воспалением кровеносных сосудов. Аллергический васкулит часто возникает в результате аллергических реакций на лекарства или инфекции, проявляясь кожными высыпаниями и зудом. Геморрагический васкулит, в свою очередь, может быть связан с инфекциями или аутоиммунными процессами, проявляясь кровоизлияниями на коже и в органах. Уртикарный васкулит вызывает отеки и покраснения, напоминающие крапивницу, но с более длительным течением.
Диагностика васкулита включает анализы крови, биопсию кожи и другие исследования, позволяющие выявить причину воспаления. Лечение зависит от типа васкулита и может включать кортикостероиды, иммунодепрессанты и антигистаминные препараты. Врачи подчеркивают важность раннего обращения за медицинской помощью, так как своевременная диагностика и адекватное лечение могут существенно улучшить прогноз и качество жизни пациентов.
https://youtube.com/watch?v=j7ec57PQMLc
Аллергический васкулит
Аллергический васкулит – воспалительное заболевание аллергической природы, поражающее мелкие сосуды кожи. Его течение варьируется, проявляясь различными кожными высыпаниями. Некоторые формы выделяются в отдельные нозологические единицы, что усложняет диагностику. Аллергический васкулит может возникать в любом возрасте и встречается у мужчин и женщин с одинаковой частотой.
| Тип васкулита | Причины | Симптомы | Диагностика | Лечение |
|---|---|---|---|---|
| Аллергический васкулит (пурпура Шенлейн-Геноха) | Инфекции (стрептококковая, вирусная), лекарственные препараты, пищевые продукты, вакцины | Пурпура (кровоизлияния под кожу), боль в суставах, боль в животе, лихорадка, отеки | Анамнез, физикальное обследование, анализ крови (СОЭ, лейкоциты), биопсия кожи | Симптоматическое лечение (НПВС для боли и лихорадки), кортикостероиды в тяжелых случаях, иммуносупрессанты в редких случаях |
| Геморрагический васкулит | Аутоиммунные заболевания, инфекции, лекарственные препараты, злокачественные новообразования | Кожные кровоизлияния (различной величины и формы), боль в суставах, лихорадка, почечная недостаточность (в тяжелых случаях) | Анамнез, физикальное обследование, анализ крови (СОЭ, лейкоциты, креатинин), биопсия кожи и почки | Лечение основного заболевания, кортикостероиды, иммуносупрессанты, плазмаферез |
| Уртикарный васкулит | Аллергические реакции на лекарства, инфекции, пищевые продукты | Крапивница (волдыри), зуд, боль, отеки, кровоизлияния в области волдырей | Анамнез, физикальное обследование, кожные пробы, биопсия кожи | Антигистаминные препараты, кортикостероиды, иммуносупрессанты (в тяжелых случаях), избегание аллергенов |
Причины аллергического васкулита
Несмотря на слово «аллергический» в названии, этот тип васкулита вызван сочетанием нескольких факторов:
- инфекции: стафилококки, другие бактерии, вирусы, грибки;
- хронические воспалительные процессы: туберкулез, цистит, аднексит, гайморит, тонзиллит и др.;
- частые простуды;
- прием некоторых медикаментов: антибиотиков, обезболивающих, успокаивающих средств, контрацептивов и др.;
- контакт с химическими веществами (в основном профессиональные вредные факторы);
- аллергические реакции;
- воздействие радиации и облучения при лучевой терапии онкологических заболеваний;
- сердечно-сосудистые заболевания: гипертония, варикоз, сердечная недостаточность;
- некоторые хронические болезни: ожирение, сахарный диабет II типа, подагра и др.
Васкулит — это воспаление кровеносных сосудов, которое может проявляться в различных формах, таких как аллергический, геморрагический и уртикарный. Люди часто отмечают, что аллергический васкулит возникает в ответ на воздействие аллергенов, таких как лекарства или продукты питания, и проявляется кожными высыпаниями и зудом. Геморрагический васкулит, в свою очередь, может вызывать кровоизлияния на коже и в органах, что вызывает серьезные опасения. Симптомы могут варьироваться от легкого дискомфорта до тяжелых состояний, требующих немедленной медицинской помощи. Диагностика включает анализы крови и биопсию кожи, что позволяет точно определить тип васкулита. Лечение зависит от формы заболевания и может включать кортикостероиды и иммуносупрессоры. Важно помнить, что ранняя диагностика и адекватное лечение могут значительно улучшить прогноз и качество жизни пациентов.

Проявления аллергического васкулита
Симптоматика аллергического васкулита зависит от его формы.
Проявления аллергического васкулита по типам:
| Описание | Внешний вид кожных проявлений |
| Геморрагический васкулит (болезнь Шенлейна-Геноха) | |
| Аллергический артериолит Рутера | |
| — Разнообразные кожные высыпания: волдыри, красные пятна, сосудистые звездочки, гнойнички, пузырьки, язвы. — Головные боли. — Легкое повышение температуры до 37⁰С. — Боли и воспаление в суставах. | |
| Узелковый некротический васкулит | |
| — Хроническое течение, длительность заболевания. — Значительное ухудшение общего состояния. — На коже красные пятна, кровоизлияния, узелки, возможны язвы. | |
| Узловатая эритема | |
| — Проявляется в острой или хронической форме. — На коже мелкие узелки и более крупные образования. — Поражение в основном на передней поверхности голеней. — Возможны боли и воспаление в суставах. |
Диагностика аллергических васкулитов
Проявления аллергических васкулитов варьируются, что усложняет диагностику после сбора жалоб и осмотра пациента.
Обследование при аллергических васкулитах:
| Метод диагностики | Что выявляет? | Как проводится? |
| Общий анализ крови | Выявляет воспалительные изменения: * ускорение оседания эритроцитов; * увеличение числа лейкоцитов. | Забор крови из пальца или вены, обычно утром. |
| Биопсия кожи | Основной метод диагностики. Позволяет определить патологические изменения в коже. | Врач берет небольшой образец кожи с помощью бритвы или иглы (процедура практически безболезненна). |
| Иммунологические исследования | Выявляют специфические антитела и иммунные клетки, участвующие в аллергической реакции. | Забор небольшого количества крови из вены. |
При аллергическом васкулите также проводят обследование, включающее:
- выявление хронических очагов, способствующих заболеванию;
- выявление инфекций, ставших причиной заболевания;
- выявление осложнений со стороны суставов, сердца и других органов.
Программа обследования разрабатывается индивидуально для каждого пациента.

Лечение аллергического васкулита
| Название препарата | Описание, эффекты | Способ применения |
| Противоаллергические средства: * Супрастин; * Пипольфен; * Телфаст; * Хлористый кальций и др. | Эти препараты уменьшают аллергические реакции, влияющие на воспалительные процессы сосудов при аллергическом васкулите. | Супрастин: * Взрослым: по 1 таблетке 3-4 раза в день. * Детям: дозировка зависит от возраста и веса, назначается врачом. Пипольфен: * Взрослым: по 0,5 ампулы внутримышечно 1 раз в день или каждые 4-6 часов по назначению врача. * Детям: дозировка определяется врачом. Телфаст: Взрослым и детям старше 12 лет по 1 таблетке в день. |
| Венорутон (син.: Рутозид) | Эффекты: * укрепляет стенки сосудов; * снижает хрупкость мелких сосудов; * предотвращает тромбообразование; * защищает внутренние стенки сосудов. | Форма выпуска: капсулы по 300 мг. Способ применения: по 1 капсуле 3 раза в день до исчезновения симптомов. |
| Дицинон (син.: Этамзилат) | Эффекты: * укрепляет сосудистые стенки; * нормализует проницаемость сосудов; * улучшает кровообращение; * регулирует тромбообразование. | Формы выпуска: * ампулы по 2 мл; * таблетки по 250 мг. Способы применения: * В ампулах: внутримышечно по 1 ампуле 2 раза в день. * В таблетках: по 1-2 таблетки 3 раза в день. Длительность лечения определяет врач. |
| Аскорутин | Комбинированный витаминный препарат, содержащий аскорбиновую кислоту (витамин C) и рутин (витамин P), укрепляющие сосудистые стенки и защищающие клетки от окислительного стресса. | Форма выпуска: таблетки светло-зеленого цвета, по 50 мг рутина и аскорбиновой кислоты. Способ применения: Взрослым по 1 таблетке после еды 1-2 раза в сутки. Длительность курса назначается врачом. |
| Продектин (син.: Пирикарбат) | Препарат-антиоксидант, защищающий сосудистые стенки. Эффекты: * восстанавливает кровообращение в мелких сосудах; * устраняет воспаление; * снижает проницаемость сосудов; * предотвращает агрегацию тромбоцитов; * уменьшает покраснение и зуд на коже. | Формы выпуска: * мазь; * таблетки. Способы применения: * мазь: наносить на кожу 2 раза в день; * таблетки: по 250-500 мг 2 раза в день, по назначению врача. |
| Аминокапроновая кислота | Средство для остановки кровотечений, применяется при аллергическом васкулите с кровоизлияниями. | Формы выпуска: * порошок по 500 г; * 5% раствор по 100 мл для внутривенного введения; * гранулы по 60 г для детей. Способы применения: * Порошок и гранулы: каждые 4 часа по 0,1 г на килограмм массы тела. * Внутривенно: 100 мл раствора, повторное введение через 4 часа (по назначению врача). |
| Эскузан | Растительный препарат из экстракта конского каштана, ангиопротектор, защищающий сосуды. Эффекты: * снижает проницаемость сосудов; * повышает тонус мелких сосудов; * устраняет воспаление. | Формы выпуска: * раствор для приема внутрь; * таблетки. Способ применения: * раствор: по 10-20 капель 3 раза в день; * таблетки: по 1 таблетке 3 раза в день. |
Методы лечения при тяжелом течении аллергического васкулита:
- глюкокортикоиды – препараты, подавляющие иммунные реакции;
- цитостатики – средства, угнетающие иммунную систему;
- гемосорбция и плазмаферез – методы очищения крови от иммунных комплексов и токсинов.
Уртикарный васкулит
Уртикарный васкулит — одна из форм аллергического васкулита. Это редкое заболевание, проявляющееся симптомами, схожими с аллергической реакцией, напоминающей крапивницу.
Причины уртикарного васкулита
Уртикарный васкулит имеет аллергическую природу. В отличие от стандартной аллергической реакции, симптомы не исчезают сразу после устранения контакта с аллергеном. Этот тип васкулита часто становится хроническим.
Симптомы уртикарного васкулита:
Основной признак уртикарного васкулита — сыпь, напоминающая крапивницу: на коже появляются красные волдыри.
Отличия сыпи при крапивнице и уртикарном васкулите:
| Характеристика | Крапивница | Уртикарный васкулит |
| Плотность волдырей | Умеренная | Очень плотные |
| Продолжительность сыпи | Кратковременная, исчезает после устранения контакта с аллергеном. | Длится более 24 часов, обычно 3-4 дня. |
| Сопровождается зудом? | Да. | Нет, наблюдаются боль и жжение. |
| Что остается после исчезновения сыпи? | Проходит без следа. | Остаются подкожные кровоизлияния, синяки зеленого и желтого оттенков, пигментные пятна. |
| Влияние на общее состояние пациента | Практически не влияет, основные проблемы связаны с зудом. | Общее состояние ухудшается, может быть повышение температуры. |
| Затрагиваются ли другие органы? | Признаки аллергических реакций: * аллергический ринит; * отек Квинке (отек лица); * кашель, одышка (из-за отека гортани и бронхов). | * боли в суставах; * расстройства пищеварения; * гломерулонефрит – воспаление почек. |
Диагностика уртикарного васкулита
| Общий анализ крови | Ускорение оседания эритроцитов указывает на воспалительный процесс. | Образец берут из пальца или вены. |
| Иммунологические исследования | Увеличение уровня антител и других веществ связано с аутоиммунным воспалением. | Используется кровь из вены. |
| Общий анализ мочи | Кровь и белок в моче могут указывать на проблемы с почками. | |
| Биопсия кожи | Ключевой метод диагностики уртикарного васкулита. Исследуется образец кожи под микроскопом для выявления воспаления и некроза. | Кожу берут с помощью соскоба, иглы или небольшого фрагмента, отсеченного скальпелем. |
Лечение уртикарного васкулита
Лечение уртикарного васкулита проводится по аналогии с терапией других аллергических васкулитов:
- антиаллергические препараты;
- противовоспалительные средства;
- при отсутствии эффекта – глюкокортикостероиды и цитостатики.
Геморрагический васкулит
Геморрагический васкулит, или болезнь Шенлейна-Геноха, — это васкулит, поражающий мелкие кровеносные сосуды, что вызывает повреждения кожи, суставов и внутренних органов. Заболевание чаще наблюдается у детей и молодых людей.
Причины геморрагического васкулита
Геморрагический васкулит — аутоиммунное заболевание, при котором избыточная активность иммунной системы приводит к образованию иммунных комплексов в крови. Эти комплексы оседают на стенках сосудов, вызывая воспаление.
Факторы, способствующие возникновению геморрагического васкулита:
- ангина — воспаление миндалин, вызванное стрептококками;
- обострение хронического тонзиллита — периодическое ухудшение воспаления миндалин;
- фарингит — воспаление глотки, вызванное инфекцией;
- вакцинация и введение сывороток, вызывающие аллергическую реакцию;
- переохлаждение.
Признаки геморрагического васкулита
| Симптомы заболевания | Описание |
| Общие проявления | * повышение температуры; * лихорадка; * общая слабость. |
| Кожные проявления | * на начальном этапе появляются красные пятна (в основном на внутренней стороне рук и задней части ног), возможен зуд; * позже могут возникать подкожные кровоизлияния; * после их исчезновения остаются пигментные пятна. |
| Симптомы поражения суставов (75% пациентов) | * чаще всего страдают крупные суставы; * возникают боли и отечность; * интенсивность и длительность болей варьируются; * ограничение подвижности сустава (часто связано с кровоизлиянием). |
| Симптомы поражения внутренних органов | * острые колющие или схваткообразные боли в области живота; * боль чаще всего вокруг пупка, иногда в других участках; * рвота с примесью крови; * кровь в кале; * при поражении почек – кровь в моче. |
Диагностика геморрагического васкулита
| Исследование | Что показывает? | Как выполняется? |
| Общий анализ крови | При геморрагическом васкулите выявляются: * увеличение скорости оседания эритроцитов; * рост числа лейкоцитов. Количество тромбоцитов в норме, что указывает на отсутствие нарушений свертываемости крови. | Кровь берется из пальца или вены, обычно утром. |
| Биохимический анализ крови | * Увеличение уровня иммуноглобулинов; * Повышение фибриногена, отвечающего за свертывание крови. | Кровь берется из вены натощак. |
| Исследование свертываемости крови | Тесты для оценки свертываемости крови. Все показатели в норме, что подтверждает отсутствие нарушений свертываемости. | Кровь берется из пальца или вены. |
| Иммунологические исследования | Определение уровня антител, иммунных комплексов и других веществ, участвующих в аутоиммунном воспалении. | Кровь берется из вены. |
| Биопсия кожи | Исследование образца кожи под микроскопом. | Позволяет точно определить патологические процессы в тканях. |
Лечение геморрагическоговаскулита
| Препарат | Описание | Способ применения |
| Общее лечение геморрагического васкулита | ||
| Аскорутин | Витаминный препарат, содержащий аскорбиновую кислоту (витамин C) и рутин (витамин P). Укрепляет сосудистые стенки и защищает клетки от окислительного стресса. | Форма выпуска: таблетки светло-зеленого цвета, по 50 мг рутина и аскорбиновой кислоты. Способ применения: Взрослым по 1 таблетке после еды 1-2 раза в день. Длительность курса определяется врачом. |
| Индометацин | Противовоспалительное средство, подавляющее воспалительные процессы в сосудах и облегчающее симптомы. Применяется при длительном течении геморрагического васкулита. | Формы выпуска: * таблетки по 0,025, 0,01 и 0,005 г; * капсулы по 0,05, 0,03 и 0,02 г. Способ применения: 150-200 мг в сутки. После уменьшения симптомов дозу снижают вдвое. |
| Хингамин (син.: Делагил) | Препарат против малярии, угнетающий иммунную систему. | Назначается врачом. |
| Гидроксихлорохил (син.: Плаквенил) | Аналог Хингамина с противобактериальными свойствами, подавляющий иммунный ответ. | Назначается врачом. |
| При поражении внутренних органов живота | ||
| Гепарин | Антикоагулянт, снижающий свертываемость крови. | Дозировка определяется врачом в зависимости от состояния пациента. |
| Свежезамороженная плазма | Получается от доноров и содержит вещества, нормализующие свертываемость крови. | Вводится внутривенно в объеме 300-400 мл в стационаре в течение 3-4 дней. |
| Курантил (син.: Дипиридамол) | Эффекты: * уменьшение свертываемости крови; * защита мелких сосудов; * улучшение капиллярного кровообращения. | Форма выпуска: драже и таблетки по 25 и 75 мг. Способ применения: 75-225 мг в сутки, разделив на несколько приемов (по назначению врача). Таблетки принимать натощак. |
| Трентал (син.: Пентоксифиллин) | Эффекты: * нормализация вязкости крови; * расширение сосудов; * улучшение кровоснабжения органов и тканей. | Формы выпуска: * таблетки по 100 и 400 мг; * раствор для инъекций по 5 мл. Способы применения: * В таблетках: по 1 таблетке 3 раза в день. * В инъекциях: внутривенно, в капельнице, растворив содержимое двух ампул в 150 мл физраствора. |
| При поражении почек | ||
| Делагил (син.: хлорохин) | Противомалярийный препарат, подавляющий иммунные реакции и аутоиммунные процессы. | Назначается врачом. |
| Плаквенил | См. выше. | См. выше. |
Узелковый периартериит
Узелковый периартериит — аллергический васкулит, поражающий мелкие и средние артерии. Заболевание чаще встречается у людей в возрасте 30-50 лет, при этом мужчины болеют в 2-4 раза чаще женщин.
Причины узелкового периартериита
Факторы, способствующие возникновению васкулита:
- употребление медикаментов: антибиотиков, анальгетиков, противотуберкулезных препаратов, рентгеноконтрастных веществ;
- вирусные заболевания: гепатит B, герпес, цитомегаловирусная инфекция;
- наследственная предрасположенность.
Процессы в сосудах при узелковом периартериите:
- аутоиммунное воспаление в стенках сосудов, приводящее к их повреждению, утолщению и повышению свертываемости крови;
- закупорка сосудистого просвета, нарушающая кровоснабжение органов;
- образование тромбов;
- аневризмы (истончение стенок сосудов) и их разрывы;
- инфаркты (гибель тканей из-за прекращения кровотока) в органах, что вызывает атрофию, образование рубцов и нарушение функций.
Симптомы узелкового периартериита
| Симптом | Описание |
| Повышение температуры тела, лихорадка | * Часто первый признак заболевания; * Непостоянная: температура колеблется в течение дня без видимых причин; * После антибиотиков температура не снижается; * Лихорадка может исчезнуть с появлением других симптомов. |
| Снижение массы тела | * Значительное; * Врачи могут ошибочно заподозрить злокачественную опухоль. |
| Боли в мышцах и суставах | * Наиболее выражены в начале заболевания; * Чаще затрагивают икроножные мышцы и коленные суставы. |
| Высыпания на коже | Типы сыпи при узелковом периартериите: * Красные пятна; * Красные пятна и волдыри; * Кровоизлияния; * Пузырьки; * Узелки вдоль сосудов под кожей; * Участки некроза кожи. |
| Поражение сердечно-сосудистой системы | * Стенокардия (поражение сосудов сердца); * Инфаркт миокарда; * Артериальная гипертензия (повышение давления); * Сердечная недостаточность; * Флебит (воспаление вен) в различных участках; * Синдром Рейно (поражение мелких сосудов рук): онемение пальцев, их побледнение, покалывание и «ползание мурашек». |
| Поражение почек | * Гломерулонефрит (нарушение кровоснабжения и поражение иммунными комплексами); * Тромбоз почечных сосудов – редкое проявление; * Почечная недостаточность – нарушение функции почек при длительном течении заболевания. |
| Поражения нервной системы | * Мононевриты – поражение крупного нерва из-за нарушения кровоснабжения; * Инсульт; * Полиневриты – поражение множества мелких нервов; * Припадки, напоминающие эпилептические. |
| Поражение легких | * Бронхиальная астма; * Пневмонит – воспаление легких, вызванное аутоиммунным процессом, а не инфекцией. |
| Поражение органов брюшной полости | * Боли в животе; * Нарушения пищеварения: вздутие, тяжесть, отрыжка и пр.; * Примеси крови в кале; * Увеличение печени, тяжесть под правым ребром; * Язвы кишечника; * Симптомы, напоминающие заболевания поджелудочной железы: опоясывающие боли в верхней части живота, тошнота, рвота, нарушения пищеварения после жирной или жареной пищи. |
Как выглядит узелковый периартериит на фото?
| Эритема (красные пятна на коже) | |
| Пятнисто-папулезная сыпь (красные пятна и пузырьки) | |
| Геморрагии (кровоизлияния в ткани) | |
| Везикулы (пузырьки) | |
| Узелковые образования вдоль сосудов под кожей | |
| Некроз (омертвение кожи) |
Диагностика узелкового периартериита
| Название исследования | Цель и результаты | Метод проведения |
| Общий анализ крови | Обнаруживает воспалительные процессы: * увеличение скорости оседания эритроцитов; * рост уровня лейкоцитов; * повышение количества эозинофилов, связанных с аллергией; * возможная анемия. | Берется небольшое количество крови из пальца или вены. |
| Биохимический анализ крови | Выявляет воспалительные процессы: * изменения в белковом составе крови с преобладанием иммуноглобулинов; * определение уровня C-реактивного белка, маркера воспаления. | Берется небольшое количество крови из вены, обычно утром и натощак. |
| Исследования для выявления патологий внутренних органов. | * Поражение почек: белок и эритроциты в общем анализе мочи. * Заболевания сердца: изменения на ЭКГ, увеличение размеров сердца на рентгене и УЗИ. * Сильные боли в мышцах: биопсия – забор фрагмента мышечной ткани для микроскопии. |
Лечение узелкового периартериита
| Название препарата | Описание и цель назначения | Способ применения |
| Преднизолон (син.: Преднизол, Преднигексал, Медопред) | Гормональный препарат, который подавляет воспалительные процессы и иммунные реакции. | Формы выпуска: Таблетки по 0,005 г (5 мг) при узелковом периартериите. Способ применения: Дозировку определяет врач в зависимости от активности заболевания. Лечение длится 1-2 месяца, начиная с максимальной дозы, которая постепенно уменьшается. |
| Циклофосфан (син.: Циклофосфамид, Цитоксан, Эндоксан) | Цитостатик, подавляющий размножение лимфоцитов, что уменьшает иммунные реакции и аутоиммунное воспаление. | Применяется при тяжелом узелковом периартериите по назначению врача. Курс лечения — 3-5 лет. |
| Азатиоприн (син.: Имуран) | Иммунодепрессант, снижающий иммунные реакции и аутоиммунное воспаление. | Используется только по назначению врача в строго определенных дозах. |
| Гемосорбция и плазмаферез | Гемосорбция очищает кровь от токсинов с помощью сорбентов. Плазмаферез очищает плазму различными методами: * замещение донорской плазмой; * центрифугирование; * отстаивание; * фильтрация. Оба метода удаляют иммунные комплексы, способствующие поражению сосудов. | Плазмаферез длится около 1,5 часов. Пациент располагается в кресле, в вену вводится игла, подключенная к аппарату. Для эффекта требуется 3-5 процедур. Гемосорбция проходит аналогично, занимает 1-2 часа, очищая 6-9 литров крови. |
| Никотиновая кислота (син.: витамин B3, ниацин, витамин PP) | Эффекты: * расширение мелких сосудов; * снижение уровня вредных жиров; * уменьшение холестерина. Применяется для улучшения кровообращения при узелковом периартериите. | Таблетки по 0,05 г. Способ применения: * взрослые: по ½ — 1 таблетке 2-3 раза в день; * дети: по 1/5 – ½ таблетки 2-3 раза в день. |
| Пармидин (син.: Продектин) | Ангиопротектор, укрепляющий стенки сосудов. | Форма выпуска: таблетки по 0,25 г. Способ применения: По 1-3 таблетки 3-4 раза в день. Курс лечения — 2-6 месяцев по рекомендации врача. |
| Электрофорез с новокаином на ноги | Метод физиотерапии, вводящий лекарства через кожу с помощью электрического тока. Процедура с новокаином устраняет болевой синдром. | Во время сеанса врач накладывает на кожу нижних конечностей два электрода, обернутые тканью с раствором. Аппарат настраивается для легкого покалывания. Процедура длится 5-15 минут, общий курс — 10 сеансов. |
Лечение узелкового периартериита включает коррекцию артериального давления. Назначаются препараты для его снижения и мочегонные средства.
Неспецифический аортоартериит (болезнь Такаясу)
Неспецифический аортоартериит — хроническое заболевание, проявляющееся воспалением аорты и крупных сосудов, отходящих от нее. В редких случаях воспаление может затрагивать легочные артерии.
Это заболевание встречается редко, причем женщины страдают от него в 3-8 раз чаще мужчин.
Причины неспецифического аортоартериита
Причины заболевания до сих пор не установлены. Считается, что в формировании неспецифического аортоартериита играют два основных фактора:
- Аутоиммунный процесс. Как и при узелковом периартериите, возникают специфические иммунные комплексы, повреждающие стенки сосудов.
- Генетическая предрасположенность. Определенные гены могут увеличить риск развития заболевания.
Проявления болезни Такаясу
Патологические изменения в сосудах при неспецифическом аортоартериите развиваются в две стадии:
- На первом этапе иммунные клетки формируют гранулемы на внутренней поверхности сосуда.
- На втором этапе воспаление переходит в рубцевание, что вызывает склероз сосудов.
| Группа симптомов | Признаки |
| Симптомы, указывающие на начало воспалительного процесса (особенно у молодых людей около 20 лет) | * резкое повышение температуры, озноб; * повышенная утомляемость, сонливость; * боли в суставах и мышцах. |
| Нарушение кровоснабжения головного мозга | * головокружение; * головные боли; * шум в ушах, «мушки перед глазами»; * частые обмороки; * общая слабость, повышенная утомляемость; * рассеянность, проблемы с памятью; * ухудшение зрения; * слепота. |
| Повышение артериального давления | Симптомы артериальной гипертонии. При поражении брюшной аорты и почечных сосудов нарушается кровоснабжение почек, что приводит к повышению давления. Если затронута дуга аорты и сосуды к верхним конечностям, наблюдаются различия в показателях давления на руках. |
| Поражение коронарных артерий | * повышенная утомляемость, слабость; * стенокардия: сильные боли за грудиной; * повышенный риск инфаркта. |
| Поражение брюшной аорты и её ветвей | * периодические боли в животе; * запоры или поносы; * вздутие; * нарушения пищеварения. |
| Поражение легочных артерий | * одышка, быстрое утомление при физической активности; * боли в груди; * иногда кашель с кровью. |
Эти симптомы могут встречаться и при других заболеваниях, поэтому врачу сложно установить диагноз только на основании осмотра. Подтверждение возможно лишь после лабораторных и инструментальных исследований.
Диагностика неспецифического аортоартериита
| Метод диагностики | Описание |
| Ультразвуковое исследование сосудов | Ультразвуковой датчик позволяет визуализировать крупные сосуды, определить их просвет и выявить сужения. |
| Допплерография | Допплерография дополняет УЗИ, оценивая скорость кровотока в сосудах и выявляя нарушения. |
| Дуплексное сканирование | Этот метод объединяет допплерографию и традиционное УЗИ, предоставляя полное представление о состоянии просвета крупных сосудов и характеристиках кровотока. |
| Реовазография | Старый метод исследования кровообращения, замененный допплерографией. Он основан на воздействии высокочастотного тока на тело и измерении электрического сопротивления сосудов для оценки кровотока. |
| Ультразвуковое исследование сердца и почек | Эти исследования выявляют нарушения в работе органов, связанные с поражением крупных сосудов. |
| Ангиография | Процедура, при которой в сосуды вводится рентгеноконтрастное вещество, после чего выполняются рентгеновские снимки. Она позволяет оценить степень сужения сосудов. Часто выполняется ангиография почек для оценки кровотока, а коронарография помогает обнаружить сужения в коронарных артериях сердца. |
| Общий анализ крови | При неспецифическом аортоартериите общий анализ может показать воспалительные изменения: * увеличение числа лейкоцитов; * ускорение оседания эритроцитов. |
| Общий анализ мочи | Анализ мочи при аортоартериите может выявить признаки поражения почек: * наличие белка в моче; * наличие эритроцитов. |
Лечение неспецифического аортоартериита
| Лекарственный препарат | Описание | Способ применения |
| Преднизолон | Гормональное средство, вырабатываемое корой надпочечников. Подавляет размножение и активность иммунных клеток, снижая выработку антител. Это помогает уменьшить аутоиммунные реакции, вызывающие воспаление сосудов при неспецифическом аортоартериите. | Доступен в таблетках для длительного использования. Дозировку назначает врач в зависимости от тяжести заболевания. Обычно максимальные дозы принимаются 1-2 месяца, затем дозу постепенно уменьшают, продолжая лечение 1-2 года. |
| Азатиоприн | Цитостатическое средство, эффективно подавляющее иммунную систему. | Назначается врачом в зависимости от тяжести заболевания. В первый месяц — максимальная доза, затем в течение года — поддерживающая доза. |
| Противовоспалительные препараты: * Диклофенак (Ортофен, Вольтарен); * Индометацин. | Уменьшают воспалительные процессы, назначаются при хроническом течении заболевания. | Дозировки и продолжительность лечения определяет врач. |
| Препараты, снижающие свертываемость крови: * гепарин; * персантин; * дипиридамол; * пентоксифиллин; * курантил. | Препятствуют образованию тромбов, применяются при хроническом течении заболевания. | Дозировки и продолжительность курса назначает врач. |
| Препараты, расщепляющие тромбы: * стрептокиназа; * урокиназа; * фибринолизин. | Растворяют тромбы в кровеносных сосудах. | Используются при осложнениях, связанных с нарушением кровообращения в органах (сердце, почках и др.). |
При неспецифическом аортоартериите необходимо контролировать артериальное давление. Врач подбирает препараты, учитывая, что гипертония может быть связана с нарушением кровообращения в почках.
Хирургическое лечение неспецифического аортоартериита
Показания к хирургическому вмешательству при неспецифическом аортоартериите:
- выраженные нарушения кровоснабжения почек;
- серьезные проблемы с кровообращением в головном мозге;
- ухудшение кровообращения в конечностях, вплоть до гангрены.
Чаще всего выполняется операция шунтирования, при которой поврежденный участок сосуда заменяется фрагментом из другой части тела или искусственным имплантатом.
Гранулематоз Вегенера
Гранулематоз Вегенера — это системный васкулит, поражающий мелкие сосуды легких и почек. Заболевание встречается у мужчин и женщин с одинаковой частотой, обычно симптомы проявляются в среднем в 40 лет.
Причины гранулематоза Вегенера
Причины сосудистого васкулита остаются неясными.
Факторы, способствующие развитию:
- инфекционные болезни;
- аутоиммунные процессы.
Признаки гранулематоза Вегенера
Группы симптомов при гранулематозе Вегенера:
- симптомы поражения верхних дыхательных путей;
- симптомы поражения легких;
- симптомы поражения почек.
Классификация гранулематоза Вегенера по течению болезни:
- Локальная форма: затрагиваются только верхние дыхательные пути.
- Ограниченная форма: вовлекаются верхние дыхательные пути и легкие, почечные сосуды остаются неповрежденными.
- Генерализованная форма: поражаются легкие, верхние дыхательные пути и почки.
| Группа симптомов | Проявления |
| Поражение носа | * сухость в носу; * затрудненное дыхание; * носовые кровотечения |
| Гнойное воспаление уха (отит) | * повышение температуры; * ухудшение состояния; * боли в ухе; * часто сопровождается болями в суставах. |
| Поражение глотки и гортани | * сухой кашель; * охриплость; * боли в горле. |
| Поражение легких | * повышение температуры; * сильный кашель; * иногда с кровью. |
| Поражение почек | * боли в пояснице; * повышение температуры; * резкое снижение объема мочи. |
| Поражение суставов (редкое проявление) | * боли в суставах; * отеки; * ограничение движений. |
| Поражение сердца (редкое проявление) | * симптомы миокардита; * симптомы перикардита; * боли за грудиной; * инфаркт миокарда. |
| Поражение пищеварительной системы (редкое проявление) | * боли в животе; * отсутствие аппетита; * кровь в кале; * увеличение печени, тяжесть под правым ребром. |
Симптомы гранулематоза Вегенера разнообразны и могут проявляться по-разному. Заболевание часто имеет непредсказуемое течение, что затрудняет его диагностику. Врач может заподозрить гранулематоз Вегенера, если пациент долго страдает от «простуды», не поддающейся лечению, и в анализе мочи обнаруживается белок.
Точный диагноз ставится после комплексного обследования.
Диагностика при гранулематозе Вегенера
| Тип исследования | Описание |
| Риноскопия | Исследование носовой полости с помощью риноскопа. Врач осматривает слизистую оболочку носа и оценивает ее состояние. |
| Ларингоскопия | Осмотр гортани с использованием ларингоскопа. Процедура проводится под анестезией. Врач анализирует слизистую оболочку гортани. |
| Биопсия слизистой носа | Забор образца слизистой носа с помощью эндоскопа. Материал отправляется в лабораторию для микроскопического анализа, что позволяет отличить гранулематоз Вегенера от других заболеваний носа. |
| Рентгенография и рентгенотомография легких | Рентгенологическое исследование может выявить мелкие уплотнения и небольшие полости с четкими стенками в легких. |
| Компьютерная и магнитно-резонансная томография легких | Эти методы более точные, чем рентгенография, и уточняют информацию, полученную в ходе рентгенологического исследования. |
| Электрокардиография (ЭКГ) | Применяется при признаках сердечных заболеваний. Исследование может выявить повышенные нагрузки на левый желудочек и утолщение его стенок. |
| УЗИ почек | Ультразвуковое исследование позволяет оценить состояние почек и их сосудов, помогая отличить гранулематоз Вегенера от других заболеваний почек. |
| Биопсия почек | Забор образца почечной ткани для микроскопического анализа с помощью иглы, вводимой через кожу. |
| Общий анализ крови | Признаки аутоиммунного воспалительного процесса: * увеличение скорости оседания эритроцитов; * рост общего числа лейкоцитов; * увеличение количества эозинофилов; * анемия, снижение уровня гемоглобина; * увеличение числа тромбоцитов, указывающее на повышенную склонность к тромбообразованию. |
| Биохимический анализ крови | Признаки аутоиммунного воспалительного процесса: * нарушение соотношения белков, увеличение относительного содержания иммуноглобулинов; * чаще всего повышение уровня иммуноглобулинов классов A, E, M; * выявление ревматоидного фактора. |
| Общий анализ мочи | При заболеваниях почек: * обнаружение белка в моче; * выявление небольшого количества эритроцитов. |
Лечение гранулематоза Вегенера
| Лекарственное средство | Описание | Способ применения |
| Преднизолон | Гормональный препарат из группы кортикостероидов. Эффективно подавляет иммунные реакции и влияет на функции клеток иммунной системы. | В период обострения назначается в максимальных дозах. Через 1,5–2 месяца дозировка снижается, препарат принимается в течение 1–2 лет. |
| Циклофосфан | Цитостатическое средство, угнетающее размножение и функции клеток иммунной системы. | Применяется по схеме, аналогичной преднизолону. Часто назначается в комбинации с ним. |
| Азатиоприн | Цитостатик, подавляющий размножение и функции иммунных клеток, но менее эффективно, чем циклофосфан. | Может быть назначен при снижении активности заболевания вместо циклофосфана. |
| Плазмаферез и гемосорбция | Процедуры для очищения крови от иммунных комплексов и токсичных веществ. | Назначаются, если медикаментозная терапия при гранулематозе Вегенера неэффективна. |
Вопрос-ответ
Как понять, что у тебя геморрагический васкулит?
Симптомы геморрагического васкулита: кожная или простая. Характеризуется появлением специфической зудящей сыпи на нижних конечностях и ягодицах (небольшие точечные кровоизлияния, возвышающиеся над кожей и не исчезающие при надавливании). Со временем красная сыпь темнеет и исчезает, оставляя очаги повышенной пигментации.
Сколько живут с геморрагическим васкулитом?
В большинстве случаев прогноз геморрагического васкулита благоприятный — более 90% пациентов выздоравливают в течение 2 лет после начала болезни. При этом примерно у 40% людей заболевание рецидивирует. Молниеносная форма болезни может привести к смерти пациента в течение нескольких дней.
Что такое васкулит простыми словами?
Васкулитом называют группу заболеваний сосудов, которые характеризуются развитием воспалительного процесса и последующим некрозом сосудистых стенок. Болезнь называют артериитом или ангиитом. В ходе развития болезни происходит существенное ухудшение кровообращения.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Если вы заметили у себя или у близких необычные высыпания на коже, отеки или другие проявления, такие как боли в суставах или общую слабость, не откладывайте визит к врачу. Ранняя диагностика васкулита может значительно улучшить прогноз и облегчить лечение.
СОВЕТ №2
Следите за своим питанием. Некоторые виды васкулита могут быть связаны с аллергическими реакциями на определенные продукты. Ведение пищевого дневника поможет вам выявить возможные триггеры и избежать их в будущем.
СОВЕТ №3
Не пренебрегайте назначенным лечением. Если вам поставили диагноз васкулит и назначили медикаменты, строго следуйте рекомендациям врача. Это поможет контролировать заболевание и предотвратить его обострения.
СОВЕТ №4
Обсуждайте свои переживания. Заболевания, связанные с васкулитом, могут вызывать не только физические, но и эмоциональные трудности. Поддержка друзей, семьи или участие в группах поддержки может помочь вам справиться с психологическими аспектами болезни.