Анатомия бедра
Бедром называют верхнюю часть ноги между тазобедренным и коленным суставами. Эта область выполняет опорные и двигательные функции, что обуславливает её крепкое костно-мышечное строение.
К компонентам бедра относятся:
- бедренная кость;
- мышцы бедра;
- нервы бедра;
- сосуды бедра;
- тазобедренный сустав.
Боль в бедре может иметь множество причин, и врачи подчеркивают важность правильной диагностики для определения источника дискомфорта. Одной из наиболее распространенных причин является остеоартрит, который приводит к износу суставного хряща и вызывает хроническую боль. Также часто встречаются травмы, такие как растяжения или переломы, особенно у спортсменов и пожилых людей. Врачи отмечают, что боли могут быть связаны с воспалительными заболеваниями, такими как бурсит или тендинит.
Кроме того, ишиас и проблемы с позвоночником могут отражаться на бедре, вызывая иррадиирующую боль. Для диагностики используются различные методы, включая рентген, МРТ и УЗИ, которые помогают выявить патологии и определить степень повреждения. Важно, чтобы пациенты не игнорировали симптомы и обращались за медицинской помощью, так как ранняя диагностика может значительно улучшить прогноз и качество жизни.

Бедренная кость
Это парная длинная трубчатая кость, играющая ключевую роль в поддержке. У новорожденных и детей бедренная кость прямая. С началом ходьбы нагрузка на кость увеличивается, что приводит к её легкому изгибу вперед.
Структура бедренной кости включает:
- Тело кости (диафиз). Самый массивный и длинный участок с цилиндрической формой.
- Головка бедренной кости. Шаровидная структура, образующая тазобедренный сустав. В центре головки находится углубление для прикрепления связки, в которой у молодых людей проходит кровеносный сосуд, но у пожилых он обычно закрывается, что может привести к повреждению головки.
- Шейка бедренной кости. Прочная структура, соединяющая тело кости с головкой. Шейка отходит от тела под углом около 130º, что обеспечивает прочность и подвижность в суставе.
- Большой и малый вертелы. Вертел (trochanter) – костный выступ, отходящий от тела бедренной кости в области шейки. Большой вертел расположен снаружи и легко прощупывается, малый — на внутренней стороне кости. Бугристые и шероховатые поверхности вертелов служат местом прикрепления мышц.
- Мыщелки. В нижней части бедренной кости находятся медиальный (внутренний) и латеральный (боковой) мыщелки, участвующие в образовании коленного сустава. Их поверхность покрыта гиалиновыми хрящами.
- Надмыщелки. Более широкие, бугристые участки, расположенные над мыщелками, служат местом прикрепления связок.
| Причина боли в бедре | Вид боли (характер, локализация) | Патологии, вызывающие болезненность & Диагностика |
|---|---|---|
| Травма (ушиб, растяжение, перелом) | Острая, резкая, локализована в месте травмы, может сопровождаться отеком и гематомой | Рентгенография, КТ, МРТ, осмотр врача-травматолога |
| Бурсит (воспаление синовиальной сумки) | Тупая, ноющая боль, усиливающаяся при движении, локализована в области пораженной сумки | УЗИ, рентгенография, анализ синовиальной жидкости, осмотр врача-ортопеда/ревматолога |
| Тендинит (воспаление сухожилия) | Тупая, ноющая боль, усиливающаяся при движении, локализована в области пораженного сухожилия | УЗИ, МРТ, осмотр врача-ортопеда |
| Остеоартрит (дегенеративное заболевание сустава) | Тупая, ноющая боль, усиливающаяся при движении и нагрузке, скованность движений, хруст в суставе | Рентгенография, анализ крови (маркеры воспаления), осмотр врача-ортопеда/ревматолога |
| Остеопороз (снижение плотности костной ткани) | Тупая, ноющая боль, усиливающаяся при нагрузке, переломы при минимальной травме | Денситометрия, рентгенография, анализ крови (маркеры костного обмена), осмотр врача-эндокринолога/ревматолога |
| Миозит (воспаление мышц) | Тупая, ноющая боль, усиливающаяся при движении и пальпации, мышечная слабость | Осмотр врача-невролога/ревматолога, анализ крови (маркеры воспаления), электромиография |
| Ишиас (воспаление седалищного нерва) | Стреляющая, жгучая боль, иррадиирущая по задней поверхности бедра и голени | Неврологический осмотр, электронейромиография, МРТ позвоночника |
| Артрит (воспалительное заболевание сустава) | Острая, резкая или тупая, ноющая боль, отек, покраснение, повышение температуры кожи над суставом | Анализ крови (маркеры воспаления), рентгенография, УЗИ, МРТ, осмотр врача-ревматолога |
| Перелом шейки бедра | Резкая, интенсивная боль, невозможность опереться на ногу | Рентгенография, КТ, осмотр врача-травматолога |
| Аваскулярный некроз головки бедренной кости | Тупая, ноющая боль, усиливающаяся при нагрузке, ограничение подвижности | Рентгенография, МРТ, КТ, осмотр врача-ортопеда |
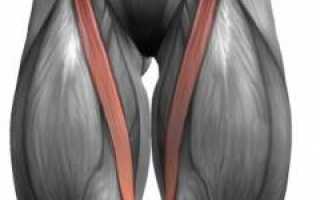
Мышцы бедра
С анатомической и функциональной точки зрения в области бедра выделяют несколько групп мышц, которые важны для движений тазобедренного и коленного суставов, необходимых для поддержания вертикального положения тела и ходьбы.
Мышцы бедра и их функции
| Группа мышц | Мышцы | Функции |
| Передняя группа (мышцы-сгибатели) | Четырехглавая мышца бедра | * разгибает голень в коленном суставе; * сгибает бедро в тазобедренном суставе. |
| Портняжная мышца | * сгибает голень в коленном суставе; * поворачивает голень внутрь при согнутом колене; * сгибает бедро в тазобедренном суставе; * поворачивает бедро наружу. | |
| Задняя группа (мышцы-разгибатели) | Полусухожильная мышца | * сгибает голень в коленном суставе; * разгибает бедро в тазобедренном суставе; * поворачивает голень внутрь (с полусухожильной и полуперепончатой мышцами) и наружу (двуглавая мышца бедра) при согнутом колене. |
| Полуперепончатая мышца | ||
| Двуглавая мышца бедра | ||
| Подколенная мышца | * сгибает голень в коленном суставе; * поворачивает голень внутрь при согнутом колене. | |
| Медиальная группа (приводящие мышцы) | Гребенчатая мышца | * приводит бедро и поворачивает его наружу; * сгибает (гребенчатая, длинная и короткая приводящие мышцы) и разгибает (большая приводящая мышца) бедро в тазобедренном суставе; * тонкая мышца также сгибает голень в коленном суставе и поворачивает ее внутрь. |
| Длинная приводящая мышца | ||
| Короткая приводящая мышца | ||
| Большая приводящая мышца | ||
| Тонкая мышца |
Ягодичные мышцы (большая, средняя и малая) не входят в состав мышц бедра, но их сокращение способствует разгибанию бедра в тазобедренном суставе и его повороту наружу, а также поддерживает вертикальное положение тела. Травмы этих мышц могут вызывать дискомфорт и боль в области бедра.
Боль в бедре — это распространенная проблема, с которой сталкиваются люди разных возрастов. Часто пациенты описывают дискомфорт как тупую или острую боль, которая может иррадиировать в колено или ягодицу. Причины могут варьироваться от простых мышечных растяжений до серьезных заболеваний, таких как артрит, бурсит или даже переломы. Важно отметить, что боли могут быть как хроническими, так и острыми, в зависимости от характера травмы или патологии.
Диагностика включает в себя физический осмотр, рентгенографию, МРТ или УЗИ, что позволяет врачам определить источник боли. Патологии, вызывающие болезненность, могут быть связаны с суставами, мягкими тканями или нервами. Например, остеоартрит часто приводит к болям при движении, в то время как воспаление сухожилий может вызывать дискомфорт даже в состоянии покоя. Правильная диагностика и лечение помогут вернуть пациентам активность и улучшить качество жизни.

Нервы бедра
Позвоночник человека состоит из 32-34 позвонков, расположенных вертикально. Каждый позвонок имеет позвоночное отверстие. Эти отверстия формируют спинномозговой канал, в котором находится спинной мозг. Между позвонками расположены межпозвоночные диски, которые амортизируют и поддерживают. Также между позвонками есть межпозвоночные отверстия, через которые выходят спинномозговые нервы, иннервирующие ткани и органы.
В поясничном и крестцовом отделах из спинного мозга выходят спинномозговые нервы, образующие поясничное и крестцовое нервные сплетения. Из этих сплетений формируются крупные нервные стволы, направляющиеся к бедру, голени и стопе.
В иннервации бедра участвуют:
- Бедренный нерв. Формируется из волокон поясничного сплетения, иннервирует переднюю группу мышц, гребенчатую мышцу и капсулу тазобедренного сустава, а также кожу передней и внутренней поверхности бедра.
- Седалищный нерв. Самый крупный нерв в организме, образуется из волокон крестцового сплетения, иннервирует капсулу тазобедренного сустава, заднюю группу мышц бедра и большую приводящую мышцу.
- Запирательный нерв. Иннервирует капсулу тазобедренного сустава, приводящие мышцы бедра и надкостницу бедренной кости, а также кожу внутренней поверхности бедра.
- Латеральный кожный нерв бедра. Иннервирует боковую поверхность кожи бедра.
- Задний кожный нерв бедра. Иннервирует кожу задних и внутренних отделов бедра, а также кожу ягодичной области.
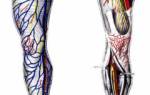
Сосуды бедра
Кровоснабжение мышц и мягких тканей бедра обеспечивается глубокой артерией бедра, ответвлением бедренной артерии. Высокое давление в этих сосудах делает их повреждение опасным и может привести к серьезным кровотечениям.
Венозный отток крови от тканей бедра осуществляется через глубокую бедренную вену и большую подкожную вену. Поверхностные вены ног соединяются с глубокими венами через коммуникантные вены. Вены нижних конечностей имеют клапаны, которые позволяют крови двигаться только в одном направлении — от периферии к центру, предотвращая обратный ток.
В области бедра, как и в других частях тела, расположены лимфатические сосуды, отвечающие за циркуляцию лимфы. Лимфа образуется в лимфатических капиллярах из жидкости, пропитывающей ткани. Лимфатические капилляры объединяются в более крупные сосуды, которые транспортируют лимфу к сердцу и возвращают ее в общий кровоток.

Тазобедренный сустав
Хотя тазобедренный сустав не относится к бедру, его травмы могут вызывать боль в верхней и нижней частях ноги.
Структура тазобедренного сустава включает:
- Головка бедренной кости – её суставная поверхность покрыта гладким гиалиновым хрящом, защищающим костную ткань.
- Вертлужная впадина – углубление в тазу, где располагается головка бедренной кости.
- Суставная капсула – плотное соединительнотканное образование, окружающее сустав.
- Связки – например, подвздошно-бедренная и седалищно-бедренная, обеспечивающие поддержку и стабильность сустава.
Все элементы сустава (кроме гиалиновых хрящей) покрыты синовиальной оболочкой, которая производит синовиальную жидкость. Эта жидкость заполняет суставную полость, выполняет амортизирующие и питательные функции, а также снижает трение между суставными поверхностями во время движений.
Какие структуры могут воспаляться в бедре?
Боль в бедре возникает из-за раздражения нервных волокон, передающих сигналы в спинной и головной мозг. Болевой синдром может быть вызван повреждением нервных окончаний (например, при травмах) или воспалительными процессами в этой области.
В бедре могут воспаляться:
- Компоненты тазобедренного сустава (артрит) – воспаление может возникнуть из-за травм, инфекций, системных заболеваний или нарушений обмена веществ.
- Бедренная кость (остеомиелит) – инфекция проникает в кость при травмах или через кровь.
- Надкостница (периостит) – воспаление может быть вызвано травмами или инфекциями.
- Мышцы (миозит) – воспаление развивается из-за травм, инфекций, переохлаждения или аутоиммунных заболеваний.
- Сухожилия (тендинит) – воспаление возникает из-за инфекции или перерастяжения.
- Кожные покровы (дерматит) – воспаление может быть вызвано инфекционными или химическими раздражителями.
- Нервные волокна (неврит) – воспаляются при травмах или инфекциях.
- Артерии (артериит) и вены (флебит) – воспаление может возникнуть под воздействием инфекционных и химических агентов.
Воспалительный процесс протекает схожим образом независимо от причины. При воздействии провоцирующего фактора активируются клетки иммунной системы (лейкоциты, лимфоциты и другие), которые направляются к месту воспаления для устранения причины (например, борьбы с инфекцией).
В очаге воспаления лейкоциты разрушаются, выделяя биологически активные вещества (серотонин, гистамин и другие). Эти вещества расширяют кровеносные сосуды и увеличивают их проницаемость, что улучшает приток крови и ускоряет выздоровление. Однако это приводит к выходу жидкости из сосудов в окружающие ткани, вызывая отек.
Отек сжимает нервные окончания в мягких тканях, вызывая боль. Некоторые биологически активные вещества повышают чувствительность нервных волокон, что объясняет, почему даже легкое прикосновение к воспаленным тканям может вызывать сильную боль.
Виды болей в бедре
Ткани бедра имеют разнообразную иннервацию, что приводит к различным болевым ощущениям при воспалении.
Повреждение тканей бедра может вызвать:
- Острую боль. Возникает при травмах мягких тканей бедра, кратковременна и локализована (пациент может точно указать место боли). Со временем могут появляться ноющие боли, указывающие на воспалительный процесс.
- Соматическую боль. Проявляется при повреждении сухожилий, связок, суставов и костей. Из-за небольшого количества болевых рецепторов пациенты описывают тупую боль в области, но не могут точно указать ее локализацию.
- Кожную боль. Острая и кратковременная, вызванная повреждением нервных окончаний кожи. Исчезает сразу после устранения травмирующего фактора.
- Нейропатическую боль (невралгия). Возникает из-за повреждения чувствительных нервных волокон. Пациент ощущает боль в области бедра, хотя патологического процесса там нет.
Причины болей в бедре
Боли в бедре могут возникать по различным причинам, включая повреждения кожи, мягких тканей и бедренной кости. Болевой синдром также может быть связан с изменениями в поясничном и крестцовом сплетениях, что приводит к повреждению нервов, передающих болевые сигналы от тканей бедра. Дискомфорт может возникать при заболеваниях голени и стопы, когда воспаление вызывает «отраженные» боли в бедре.
Причины боли в бедре:
- заболевания тазобедренного сустава;
- патологии бедренной кости;
- травмы мышц и связок бедра;
- болезни позвоночника;
- невралгия латерального кожного нерва бедра (болезнь Рота);
- сосудистые поражения бедра;
- инфекционные заболевания;
- опухоли;
- забрюшинная гематома.
Заболевания тазобедренного сустава и бедренной кости
Данные патологии объединены, поскольку повреждение тазобедренного сустава часто связано с изменениями в бедренной кости, а первичное повреждение кости может деформировать сустав.
Причины поражения тазобедренного сустава и бедренной кости
| Название заболевания | Механизм возникновения болей |
| Коксартроз (артроз тазобедренного сустава) | Заболевание характеризуется деформацией суставных поверхностей костей, разрушением и истончением гиалиновых хрящей. Суставная щель сужается, поверхности становятся неровными и трутся друг о друга при движении, вызывая колющие боли, усиливающиеся после физической активности. |
| Асептический некроз головки бедренной кости | Возникает из-за нарушения кровоснабжения ткани головки бедренной кости (вследствие травм, обменных нарушений и других причин). Гибель костных и хрящевых структур приводит к ограничению подвижности и болям при движении. |
| Дисплазия тазобедренного сустава | Чаще наблюдается у детей раннего возраста и связана с неправильным развитием суставных костей, нарушающим конгруэнтность их поверхностей. Нагрузка во время ходьбы распределяется неравномерно, что приводит к деформации суставных поверхностей, сужению суставной щели и болям при движении. |
| Юношеский эпифизеолиз головки бедренной кости | Развивается у подростков 11-14 лет из-за гормонального дисбаланса. Недостаток половых гормонов и избыток гормонов роста снижают прочность и вызывают смещение верхнего конца бедренной кости, нарушая конгруэнтность суставных поверхностей. Боли носят тянущий характер, усиливаются к концу дня и исчезают после отдыха. Лечение хирургическое: удаление зоны роста кости и фиксация с помощью металлических конструкций. |
| Перелом бедренной кости | Нарушение целостности кости может сопровождаться повреждением мягких тканей, сосудов и нервов. Все эти структуры содержат болевые рецепторы, поэтому при переломе возникает сильная боль, усиливающаяся при движении и прикосновении. Закрытый и открытый переломы запускают воспалительный процесс, вызывая отек и менее острые, давящие боли. |
| Вывих бедра | Возникает из-за непрямой травмы (например, при авариях или падениях). Под воздействием силы, превышающей прочность связок, происходит разрыв капсулы и связок, и бедренная кость выходит из вертлужной впадины, что сопровождается резкой болью. |
| Ревматоидный артрит | Поражение суставов связано с нарушением работы иммунной системы. Иммунные клетки начинают атаковать как чуждые, так и свои антигены, вызывая воспаление в суставе и накопление экссудата. Боль постоянная, усиливающаяся при движении и нагрузках, может носить волнообразный характер. В начале заболевания воспаляются мелкие суставы, а воспаление тазобедренного сустава наблюдается в тяжелых случаях. |
| Острая ревматическая лихорадка (ревматизм) | Аутоиммунное заболевание, развивающееся через несколько недель после инфицирования В-гемолитическим стрептококком. Иммунная система, уничтожая микроорганизм, начинает атаковать клетки организма. Поражение тазобедренного сустава может наблюдаться с первых дней заболевания, обычно одновременно поражаются несколько крупных суставов. Характер болей аналогичен. |
Повреждения мышц и связок бедра
Повреждение мягких тканей бедра может быть вызвано травмами или системными воспалительными заболеваниями.
Причины повреждения мягких тканей бедра
| Наименование заболевания | Механизм возникновения болей |
| Ушиб | Ушиб мягких тканей бедра возникает при ударе твердым предметом. Целостность кожи остается, но повреждаются кровеносные сосуды в мышцах и коже. Кровь скапливается, образуя гематому. Боль острая, возникает из-за повреждения болевых рецепторов. Со временем может развиться асептический воспалительный процесс, что приводит к острым болям, особенно при движении, и гипералгезии. |
| Растяжение мышцы | Растяжение мышцы происходит из-за чрезмерного напряжения или физической нагрузки, например, у спортсменов. Пациент испытывает резкую боль, которая уменьшается в покое и усиливается при сокращении поврежденной мышцы. Разрыв мышечных волокон и сосудов приводит к гематоме и возможным осложнениям. |
| Миозит | Воспаление мышцы может быть вызвано травмой, инфекцией или переохлаждением. Аутоиммунный миозит возникает, когда иммунные клетки атакуют мышечные волокна. Воспаление проявляется острыми и/или ноющими болями в пораженной области, усиливающимися при движении и прикосновении. |
| Трохантерит | Трохантерит — воспаление сухожилий мышц, прикрепляющихся к бедренной кости в области вертелов. Причинами могут быть травмы, инфекции, переохлаждение или чрезмерные нагрузки. В результате развивается воспаление и отек тканей, что приводит к острым, давящим и ноющим болям. |
Заболевания позвоночника
Нервы, иннервирующие ткани бедра и тазобедренного сустава, начинаются в поясничном и крестцовом сплетениях, образованных спинномозговыми нервами. Повреждение этих структур может вызвать боли в бедре.
Заболевания позвоночника
| Название заболевания | Механизм возникновения болей |
| Остеохондроз поясничного и крестцового отделов позвоночника | Заболевание характеризуется дистрофическими изменениями межпозвоночных дисков, что приводит к их истончению. Это уменьшает пространство между позвонками и может сжимать спинномозговые нервы. Сжатие нервов, иннервирующих ткани бедра, вызывает патологические болевые импульсы, передающиеся в головной мозг. Боль может быть острой, ноющей или тянущей и распространяться от поясницы до стопы. Интенсивность болей усиливается при движении (например, наклонах и сгибании туловища, во время ходьбы) и уменьшается в положении лежа на спине, когда нагрузка на позвоночник снижается и расстояние между позвонками немного увеличивается. |
| Грыжа межпозвоночного диска | При грыже межпозвоночного диска происходит разрыв капсулы, и его содержимое выпячивается наружу, сжимая спинной мозг и спинномозговые нервы, что вызывает боли в области, иннервируемой пораженными нервами. |
Невралгия латерального кожного нерва бедра
Болезнь Рота, или невралгия латерального кожного нерва бедра, возникает из-за сжатия нерва в области выхода из таза под паховой связкой или в верхней части бедра, где он проходит между волокнами широкой фасции.
Факторы, способствующие сжатию:
- малоподвижный образ жизни;
- беременность;
- избыточный вес;
- опухоли;
- неудачные хирургические операции.
При повреждении нервных волокон пациент может сначала ощущать онемение, покалывание или мурашки на переднебоковой поверхности бедра. С прогрессированием заболевания компрессия усиливается, вызывая жгучие и сильные боли. Характерный признак невралгии — локальная болезненность при прощупывании нервного ствола в месте выхода из таза, что помогает отличить болезнь Рота от других патологий. Дополнительные инструментальные исследования не информативны и не назначаются.
Поражение сосудов бедра
Повреждение сосудов бедра может возникнуть из-за травмы или системных заболеваний. В любом случае это приводит к нарушению кровоснабжения тканей ноги и может вызвать некроз.
Заболевания сосудов бедра
| Название заболевания | Механизм возникновения болей |
| Облитерирующий атеросклероз | Хроническое заболевание, характеризующееся поражением стенок сосудов. Основная причина — нарушение обмена веществ, особенно холестерина, что приводит к образованию жировых бляшек на внутренней поверхности артерий. Со временем бляшки увеличиваются и могут полностью перекрыть просвет сосуда, затрудняя поступление крови к тканям бедра и ноги. Это вызывает нехватку кислорода и гибель клеток. Также нарушается отток крови, что приводит к накоплению побочных продуктов обмена. Первым симптомом является острая колющая боль в бедре, голени и стопе после физической нагрузки, которая утихает после отдыха. По мере прогрессирования заболевания просвет артерии сужается, и кислородное голодание возникает даже при минимальных нагрузках, вызывая боль в покое. |
| Варикозное расширение вен бедра | Заболевание возникает из-за повреждения клапанов поверхностных вен, что приводит к застою крови. Венозная стенка менее развита, чем артериальная, и при переполнении кровью вены перерастягиваются. На поздних стадиях давление в венах возрастает, нарушая микроциркуляцию в тканях. Первые симптомы — дискомфорт и давящая боль вдоль поверхностных вен. По мере прогрессирования вены расширяются, и болевые ощущения усиливаются из-за нехватки кислорода и нарушения оттока побочных продуктов обмена. |
| Тромбофлебит | Воспаление стенки вены с образованием тромба, который может частично или полностью перекрывать просвет сосуда. Образование тромба может быть вызвано варикозом, нарушениями свертываемости крови, инфекциями и другими факторами. Закупорка вен бедра тромбами затрудняет отток крови, вызывая сильные жгучие и давящие боли, которые не исчезают в покое и не устраняются болеутоляющими. При тромбофлебите поверхностных вен может наблюдаться болезненное уплотнение в области тромба и острая боль вдоль пораженной вены. |
Инфекционные заболевания
Инфекция может попасть в ткани бедра через травму или кровь. Это вызывает активацию иммунной системы и воспаление, что приводит к болям.
Инфекционные причины болей в бедре
| Название заболевания | Механизм возникновения болей |
| Фурункул | Гнойное воспаление волосяного фолликула, вызванное гноеродными бактериями (например, стафилококками). Выделение активных веществ вызывает отек тканей, что приводит к болевым ощущениям и повышенной чувствительности. |
| Карбункул | Воспаление нескольких волосяных фолликулов с глубоким распространением гнойного процесса и вовлечением подкожно-жировой клетчатки. |
| Абсцесс бедра | Ограниченный гнойный очаг в мягких тканях бедра (в подкожно-жировой клетчатке или мышцах). Образуется при занесении инфекции через травму или разрыв фурункула/карбункула. Иммунные клетки ограничивают воспаление, образуя капсулу, что предотвращает дальнейшее распространение инфекции. В полости абсцесса скапливается гной (погибшие бактерии и лейкоциты), который может прорваться в окружающие ткани, вызывая осложнения. Боль острая и усиливается при прикосновении. После ограничения гнойного очага интенсивность болей может уменьшиться, но при прорыве они возобновятся. |
| Флегмона бедра | Разлитой гнойный процесс в подкожно-жировой клетчатке бедра, возникающий из-за заражения гноеродными бактериями. Чаще встречается у пожилых и ослабленных людей. Боль острая, жгучая, ощущается по всей области бедра. Ткани отечны и гиперемированы, любое прикосновение усиливает боль. |
| Некротический фасциит | Заболевание, вызванное гноеродными бактериями (пиогенным стрептококком) и анаэробной инфекцией (клостридиями). Поражает фасции бедра, подкожно-жировую клетчатку и кожу. Развивается тромбоз сосудов, что приводит к нарушению кровообращения и отмиранию тканей. Боль острая и жгучая, усиливается при прикосновении. По мере прогрессирования тромбоза боль становится невыносимой. |
| Остеомиелит | Гнойно-воспалительный процесс в кости вызывает повышение давления внутри нее, что проявляется давящими, распирающими болями. Боль усиливается при прикосновении, особенно при постукивании по пораженной кости. |
Опухоли
Боли в бедре могут быть вызваны как доброкачественными, так и злокачественными опухолями. На ранних стадиях опухоли часто не проявляют себя, и болевые ощущения возникают на более поздних этапах, когда опухоль начинает сжимать окружающие ткани.
Причины болей при опухолях:
- Сдавливание мягких тканей. Увеличенная опухоль может давить на близлежащие ткани, вызывая давящие и распирающие боли.
- Сдавливание нервов. Даже небольшие опухоли могут сжимать нервные стволы, что приводит к болям в иннервируемых участках.
- Сдавливание кровеносных сосудов. Если опухоль сжимает крупные артерии или вены бедра, это нарушает кровообращение, что может вызвать ишемию тканей и сильные боли из-за накопления продуктов обмена.
Опухоли тканей бедра
| Доброкачественные опухоли | Злокачественные опухоли |
| * Липома – опухоль в подкожно-жировой клетчатке. * Фиброма – опухоль соединительной ткани. * Гемангиома – сосудистая опухоль. * Ангиофиброма – опухоль из сосудистых и соединительных волокон. * Невринома – опухоль, возникающая из клеток, окружающих нервные волокна. * Остеома – опухоль костной ткани. * Хондрома – опухоль хрящевой ткани. | * Рабдомиосаркома – опухоль из мышечных клеток бедра. * Фибросаркома – опухоль соединительной ткани. * Гемангиосаркома – опухоль из клеток сосудистой стенки. * Хондросаркома – злокачественная опухоль хрящевой ткани. * Остеосаркома – злокачественная опухоль костной ткани. |
Боли в бедре также могут быть следствием метастазирования опухолевых клеток из злокачественных образований в других органах, например, при раке простаты или молочной железы.
Забрюшинная гематома
Боль в бедре может возникать из-за воспалительных процессов в брюшной полости, что связано с повреждением нервных окончаний рядом с тазовыми органами.
Забрюшинное пространство, расположенное позади органов брюшной полости, заполнено клетчаткой и включает почки, поджелудочную железу, а также кровеносные сосуды, такие как аорта и нижняя полая вена, и нервы. Скопление крови в этом пространстве может происходить из-за повреждений органов или сосудов, что приводит к кровоизлиянию. Гематома может давить на бедренный нерв, вызывая онемение или резкие жгучие боли в передней части бедра.
Диагностика причин болей в бедре
Когда причина боли ясна (например, после травмы), диагностика проходит легко. Сложнее, если болевой синдром возникает без видимых причин. В таких случаях врачу необходимо назначить дополнительные лабораторные и инструментальные обследования для установления точного диагноза и выбора лечения.
К какому врачу обращаться при болях в бедре?
Дискомфорт в области бедра может возникать по разным причинам, включая заболевания и повреждения тканей. Если боль связана с угрожающим состоянием (например, перелом бедренной кости или повреждение сосудов), необходимо вызвать скорую помощь. Врач проведет необходимые процедуры (остановит кровотечение, назначит обезболивающие, обеспечит иммобилизацию) и при необходимости доставит пациента в медицинское учреждение. Если болевой синдром развивается постепенно и не угрожает жизни, рекомендуется записаться на прием к семейному врачу, который направит к специалистам.
При болях в бедре может потребоваться консультация:
- Травматолога – при переломе бедренной кости, вывихе бедра, разрывах мышц и связок.
- Хирурга – при тазовом абсцессе, забрюшинной гематоме (в некоторых случаях может потребоваться операция).
- Нейрохирурга – при повреждении нервных волокон.
- Сосудистого хирурга – при травмах кровеносных сосудов.
- Ревматолога – если боли связаны с системными воспалительными заболеваниями.
- Инфекциониста – при некротическом фасциите, остеомиелите и других инфекциях.
- Онколога – при подозрении на опухоли в области бедра.
- Фтизиатра – при подозрении на туберкулез.
- Вертебролога – при заболеваниях позвоночника.
Диагностика заболеваний тазобедренного сустава и бедренной кости
Поражение бедренной кости и тазобедренного сустава может быть вызвано различными заболеваниями. Для точной диагностики важно учитывать симптомы и результаты лабораторных и инструментальных исследований.
Диагностика заболеваний тазобедренного сустава и бедренной кости
| Название заболевания | Основные симптомы | Дополнительные анализы и инструментальные исследования |
| Коксартроз | * Ограничение подвижности в тазобедренном суставе. Процесс начинается постепенно из-за истончения суставных хрящей и разрастания соединительной ткани. Без лечения может возникнуть контрактура сустава. * Хруст в тазобедренном суставе. Суставные поверхности костей начинают тереться друг о друга, вызывая болезненные щелчки. * Укорочение ноги на пораженной стороне. Следствие истончения хрящей и сужения суставной щели. * Хромота. Возникает из-за боли в суставе при движении и ослабления мышц. | * Рентгенологическое исследование. Выявляет деформацию суставных поверхностей, сужение суставной щели и наличие остеофитов. * Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Позволяют детально изучить суставные структуры и оценить степень повреждения хрящей и связок. * Пункция тазобедренного сустава. Забор синовиальной жидкости для анализа помогает выявить инфекционные или воспалительные процессы. |
| Асептический некроз головки бедренной кости | Симптомы схожи с коксартрозом, что затрудняет диагностику. | * Рентгенологическое исследование. Информативно на поздних стадиях, когда происходит структурная деформация кости. * КТ и МРТ. Позволяют выявить некротические изменения на ранних стадиях и оценить степень деформации на поздних. |
| Дисплазия тазобедренного сустава | * Асимметрия ягодичных складок. Возникает из-за нарушенного развития сустава. * Симптом щелчка. У детей может наблюдаться подвывих головки бедренной кости. * Укорочение ноги на пораженной стороне. Происходит из-за смещения головки бедренной кости. * Ограничение подвижности в суставе. | * Рентгенологическое исследование. У новорожденных может быть малоинформативным, но специальные таблицы помогают выявить отклонения. * Ультразвуковое исследование (УЗИ). Позволяет оценить степень смещения головки бедренной кости. * МРТ. Обеспечивает четкую визуализацию хрящевых образований. |
| Юношеский эпифизеолиз головки бедренной кости | * Уменьшение размеров мышц бедра на пораженной стороне. * Хромота, вызванная деформацией сустава и атрофией мышц. * Ограничение подвижности в суставе, вплоть до контрактуры. | Рентгенологическое исследование в двух проекциях подтверждает диагноз, показывая смещение головки бедренной кости. |
| Перелом бедренной кости | * При травме может быть слышен хруст. * Нарушение функции ноги. При неполном переломе движения возможны, но болезненны. При полном переломе движения невозможны. * Неестественное положение ноги и возможное искривление. * Патологическая подвижность в бедре. * При открытом переломе видны костные отломки. | Клинические проявления и информация о травме обычно достаточно для постановки диагноза. В сомнительных случаях назначается рентген или КТ. |
| Вывих бедра | * Ограничение подвижности в суставе. * Попытки повернуть или согнуть бедро усиливают боль. * Видимая деформация области сустава. * Отечность и припухлость тканей. | * Рентгенологическое исследование. Подтверждает вывих и определяет характер смещения. * КТ и МРТ. Для детального изучения суставных компонентов и выявления повреждений связок. |
| Ревматоидный артрит | * Болезненность, отечность и деформация суставов. * Ноющие боли в мышцах. * Повышение температуры до 37 – 38ºС. * Утренняя скованность. * Внесуставные поражения. | * Общий анализ крови. Выявляет лейкоцитоз и увеличение скорости оседания эритроцитов. * Биохимический анализ крови. Позволяет выявить увеличение белков острой фазы воспаления. * Выявление ревматоидного фактора. * Выявление антител против собственных тканей. * Рентгенологическое исследование. Определяет истончение хрящей и деформацию костей. |
| Острая ревматическая лихорадка | * Наличие в анамнезе недавней ангины. * Повышение температуры выше 38 – 39ºС. * Воспаление нескольких суставов. * Образование подкожных узелков. * Характерная кожная сыпь. | * Бактериологическое исследование. Позволяет выделить стрептококк. * Общий анализ крови. Выявляет лейкоцитоз и увеличение СОЭ. * Биохимический анализ крови. Выявляет увеличение белков острой фазы. * Серологические исследования. Позволяют выявить антитела к стрептококку. * Электрокардиография (ЭКГ). Выявляет аритмии и другие признаки поражения сердца. |
Диагностика повреждений мышц и связок
Повреждение мышечной ткани может возникнуть из-за травмы или чрезмерной физической активности. Для точного диагноза необходимо провести опрос пациента о времени и характере травмы, а также клиническое обследование. Обычно дополнительные исследования не требуются, кроме случаев, когда врач подозревает более серьезные заболевания. Например, при ушибе бедра может быть назначено рентгенологическое исследование для исключения перелома.
Диагностика повреждений мышц и связок
| Название заболевания | Основные симптомы |
| Ушиб бедра | * Отечность и припухлость тканей в области бедра; * образование гематомы (синяка) в месте травмы; * хромота из-за болевого синдрома. |
| Растяжение мышцы | * Отечность и припухлость в области поврежденной мышцы; * гематома в месте разрыва мышечных волокон; * усиление болей при попытке сократить растянутую мышцу. |
| Миозит | * Выраженный болевой синдром; * отечность и припухлость тканей над воспаленным участком; * уплотнение воспаленной мышцы при пальпации из-за спазма волокон. |
| Трохантерит | Боли в области тазобедренного сустава и наружных отделах бедра, усиливающиеся после физической нагрузки и длительной ходьбы, исчезающие в покое. В запущенных случаях боль может возникать даже в положении лежа на боку с пораженной стороны из-за давления на воспаленные ткани. Подвижность в тазобедренном и коленном суставах не нарушается, что отличает трохантерит от других заболеваний. |
Диагностика заболеваний позвоночника
Повреждение спинномозговых нервов может вызвать серьезные осложнения, поэтому заболевания этой группы важно диагностировать рано для своевременной терапии.
Основные симптомы связаны с корешковым синдромом, возникающим из-за сдавливания спинномозговых нервов. Это приводит к нарушению обменных процессов в тканях и болевым ощущениям.
Заболевания пояснично-крестцового отдела позвоночника могут проявляться следующими симптомами:
- Острая колющая или тянущая боль в нижней части спины, бедрах, ягодицах, голенях и стопах.
- Изменения кожной чувствительности в этих областях.
- Люмбаго — кратковременные приступы резкой боли в пояснице, бедрах и голенях при физической нагрузке.
- Парестезии (ощущение покалывания или мурашек) в ногах.
- Атрофия мышц бедра (из-за нарушения иннервации).
- Вегетативные расстройства (покраснение кожи в области поясницы и ног, повышенная потливость).
- При поражении крестцового отдела могут наблюдаться нарушения функций тазовых органов (недержание мочи, частые позывы к мочеиспусканию, импотенция у мужчин).
Для диагностики заболеваний позвоночника могут использоваться следующие методы:
- Рентгенологическое исследование. Позволяет выявить сужение межпозвоночных промежутков и остеофиты при длительном течении остеохондроза, но на ранних стадиях его информативность невысока.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Эти методы детально оценивают повреждения позвонков и межпозвоночных дисков, определяют локализацию и размеры грыжи, а также помогают спланировать консервативное или хирургическое лечение.
Диагностика заболеваний сосудов бедра
Заподозрить поражение сосудов бедра можно на основе жалоб пациента и клинического обследования. Для подтверждения диагноза, определения места повреждения сосуда и назначения лечения необходимо провести дополнительные исследования.
| Название заболевания | Диагностические мероприятия |
| Облитерирующий атеросклероз | * Допплерография. Ультразвуковое исследование, позволяющее оценить кровоток в сосудах и определить место и степень сужения бедренной артерии. * Магнитно-резонансная томография. Устанавливает локализацию и степень сужения сосуда, но не дает точной информации о характере кровотока. * Контрастная ангиография. Золотой стандарт диагностики сосудистых заболеваний. Введение рентгеноконтрастных веществ в сосуды и последующее исследование с помощью компьютерной томографии позволяет получить трехмерное изображение поврежденного сосуда и сосудистой сети бедра, что помогает оценить степень нарушения кровотока и спланировать хирургическое вмешательство. |
| Варикозное расширение вен бедра | Для оценки состояния венозных клапанов используются функциональные пробы. Степень поражения поверхностных и коммуникантных вен можно оценить с помощью пробы Троянова-Тренделенбурга. Пациент поднимает ногу на несколько секунд, затем врач накладывает жгут на верхнюю треть бедра и просит встать. Если в течение 15 секунд наблюдается наполнение поверхностных вен голени кровью, это указывает на недостаточность клапанов коммуникантных вен. При снятии жгута быстрое наполнение поверхностных вен также свидетельствует о повреждении клапанного аппарата. Дополнительные исследования (допплерография, ангиография) могут быть назначены для уточнения диагноза и планирования хирургического лечения. |
| Тромбофлебит | Диагноз устанавливается на основе опроса и клинического обследования. У пациента может наблюдаться повышение температуры до 37–38ºС, что является ответом на воспалительный процесс. В сомнительных случаях назначают допплерографию, КТ или МРТ. Обязательно исследуется свертывающая система крови. Увеличение активированного частичного тромбопластинового времени (АЧТВ) более 40 секунд и протромбинового времени более 16 секунд указывает на нарушения в системе свертывания. |
Диагностика инфекционных заболеваний
Инфекционный процесс может затрагивать мягкие ткани и костные структуры бедра. Диагноз устанавливается на основе клинических проявлений, а лабораторные исследования помогают оценить тяжесть состояния и выбрать метод лечения.
Симптомы инфекционных заболеваний бедра
| Название заболевания | Основные симптомы |
| Фурункул | В начале — покраснение, отек и болезненность вокруг волосяных фолликулов. Признаки воспаления: температура до 38ºС и выше, ломота, боли в мышцах, слабость. Через несколько дней образуется гнойничок. Прорыв фурункула обычно происходит через 2–4 дня с выделением гноя. |
| Карбункул | Начинается с небольших гнойничков в нескольких фолликулах, которые сливаются, образуя обширное гнойно-некротическое воспаление. Симптомы интоксикации выражены сильнее, чем при фурункуле. |
| Абсцесс бедра | На этапе формирования — отек и покраснение тканей. Температура может повышаться до 37–38ºС, сопровождается симптомами интоксикации. После формирования гнойной полости клинические проявления уменьшаются. Прорыв абсцесса наружу может привести к образованию рубца, а в ткани бедра — к распространению инфекции и выраженной интоксикации. |
| Флегмона бедра | Обширные воспалительные изменения: отек, покраснение и болезненность. Симптомы интоксикации выражены сильно: температура выше 40ºС, слабость, мышечные и головные боли, озноб. Увеличение частоты сердечных сокращений (более 100 в минуту) и дыхания (более 20–22 в минуту). |
| Некротический фасциит | Начинается с болезненности тканей и повышения температуры. По мере прогрессирования выражаются системные проявления: температура до 40ºС и выше, учащение сердечных сокращений и дыхания, озноб, нарушения сознания. Отек мягких тканей и кожи, цвет кожи над очагом воспаления меняется на темно-красный, затем на фиолетовый или черный. |
| Остеомиелит | При локальной форме — выраженная болезненность, отечность и припухлость мягких тканей. Системные проявления слабо выражены. При проникновении инфекции в кровоток наблюдается быстрое нарастание симптомов интоксикации и ухудшение состояния, требующее госпитализации. |
Из дополнительных лабораторных исследований назначаются:
- Общий анализ крови. Выявляет лейкоцитоз и увеличение скорости оседания эритроцитов (СОЭ).
- Микроскопическое исследование. Обнаруживает патогенные микроорганизмы в образцах тканей или гноя.
- Бактериологическое исследование. Выделенные бактерии помещаются на питательные среды для изучения их роста, что необходимо для определения вида возбудителя и его чувствительности к антибиотикам.
Диагностика опухолей
Заподозрить опухоль на ранних стадиях сложно, так как доброкачественные образования могут долго не проявляться, а начальные признаки злокачественных опухолей часто не специфичны.
Симптомы, указывающие на злокачественное новообразование:
- общая слабость;
- повышенная утомляемость;
- эмоциональная нестабильность (частые изменения настроения);
- небольшое повышение температуры (до 37 – 37,5ºС);
- значительная потеря веса (более 3 – 5 килограммов за месяц без диеты и изменений в образе жизни).
При наличии этих симптомов врач может заподозрить злокачественное новообразование и назначить дополнительные обследования.
Методы диагностики опухолей бедра:
- Рентгенологические исследования – обычная рентгенограмма или компьютерная томография.
- Магнитно-резонансная томография – детальное исследование мягких тканей бедра.
- Ангиография – выявление сосудистых структур опухоли.
- Сцинтиграфия – оценка активности обменных процессов в тканях (злокачественные опухоли характеризуются быстрым делением клеток и ускорением обмена веществ).
- Гистологическое исследование – удаление опухоли и анализ клеточной структуры под микроскопом для обнаружения опухолевых клеток и подтверждения диагноза.
Диагностика забрюшинной гематомы
Помимо болей в бедре и пояснице, у пациента наблюдаются симптомы основного заболевания, вызвавшего кровоизлияние. Общее состояние больного зависит от объема потерянной крови. При потере более 1-2 литров может развиться геморрагический шок, проявляющийся резким снижением артериального давления, потерей сознания, бледностью кожи и понижением температуры тела.
Для диагностики крови в забрюшинном пространстве применяются:
- ультразвуковое исследование;
- компьютерная томография;
- магнитно-резонансная томография.
Обнаружение активного кровотечения может привести к летальному исходу за считанные часы или минуты, что требует экстренной операции. Во время операции выполняется разрез передней стенки живота для выявления и устранения источника кровотечения.
Почему болит бедро при ходьбе?
Боли в бедре при движении чаще всего связаны с заболеваниями тазобедренного сустава, мышечно-сухожильного аппарата, бедренной кости и нервов. Реже они возникают из-за нарушений кровообращения или аутоиммунных заболеваний.
Основные причины болей в бедре при ходьбе:
- коксартроз (артроз тазобедренного сустава);
- асептический некроз головки бедренной кости;
- юношеский эпифизеолиз головки бедренной кости;
- перелом шейки бедра;
- растяжение мышц бедра;
- тендинит;
- острая ревматическая лихорадка;
- варикозное расширение вен;
- тромбофлебит.
Коксартроз
Это заболевание связано с дегенерацией суставного хряща, обычно проявляется в возрасте 40-50 лет. Причины разнообразны: от старых травм до метаболических нарушений. Часто встречается идиопатическая форма, когда причина неясна.
Боли в бедре при коксартрозе возникают из-за износа хрящей и раздражения нервных окончаний. Воспалительные медиаторы усиливают болевые ощущения.
Асептический некроз головки бедренной кости
Асептический некроз — это воспаление и отмирание головки бедра без инфекционного агента. Чаще всего наблюдается у пожилых после перелома шейки бедра, когда повреждается артерия, питающая головку. В редких случаях некроз может развиться без травмы, например, при длительном применении гормонов или злоупотреблении алкоголем. Сначала боли ощущаются только при ходьбе, но со временем усиливаются, и пациент теряет возможность двигать ногой.
Юношеский эпифизеолиз головки бедренной кости
Это редкое заболевание встречается у детей с избыточным весом и гормональными нарушениями. Давление на незрелые хрящи приводит к деформации верхней части бедренной кости. Сначала страдает один сустав, затем через 10-12 месяцев может быть затронут и второй. Боли могут возникать в покое, но чаще проявляются после длительного стояния. Движения в пораженных суставах болезненны, но после отдыха дискомфорт может уменьшаться.
Перелом шейки бедра
Переломы шейки бедра могут быть первичными, возникающими из-за травмы, или вторичными, когда кость ослаблена остеопорозом или метастазами. Первичный перелом происходит при значительном ударе, вторичный — даже при незначительном воздействии. Боли при таком переломе очень сильные. При неполном переломе пациент может выполнять некоторые движения, но это вызывает сильную боль. Полный перелом делает невозможным опору на ногу, а трещина может не вызывать боли в покое, но усиливает их при ходьбе.
Растяжение мышцы бедра
Растяжение мышц происходит, когда нагрузка превышает их прочность. Чаще всего это случается, когда на холодную мышцу внезапно оказывается большая нагрузка. Боли возникают из-за микроскопических разрывов мышечных волокон и асептического воспаления, что приводит к выделению веществ, вызывающих боль.
Тендинит
Тендинит — это воспаление сухожилий, чаще всего возникающее при их растяжении или разрыве. Это состояние характерно для молодых людей, активно занимающихся спортом. Увеличение объема мышц при неизменной прочности сухожилий может привести к их повреждению. Боли при тендините постоянные, ноющие, не исчезают даже в покое и усиливаются при растяжении поврежденного сухожилия. Для восстановления тканей требуется покой от нескольких дней до 2-3 недель в зависимости от степени повреждения.
Острая ревматическая лихорадка
Это системное заболевание поражает сердечную мышцу и крупные суставы, такие как коленный и бедренный. Воспаление бедренного сустава возникает из-за атаки антител на ткани, что приводит к ложной иммунной реакции. Воспаление проявляется волнообразно, с периодами обострений и ремиссий, когда суставы отекают, движения становятся болезненными, а температура повышается.
Варикозное расширение вен
При варикозном расширении вен замедляется кровоток в расширенных участках. Основная причина — длительное повышение венозного давления из-за необходимости долго находиться в вертикальном положении. Также причиной может быть тромбоз глубоких вен, когда кровь оттекает через поверхностные вены, что приводит к их расширению и недостаточности венозных клапанов. Это состояние вызывает прогрессирующие отеки и повышенное венозное давление. Боли при варикозе носят постоянный, ноющий характер и усиливаются при ходьбе.
Тромбофлебит
Тромбофлебит — это воспаление вены с образованием тромба. Чаще всего тромбы формируются в измененных венах, например, при варикозе. Тромб нарушает нормальный кровоток, создавая зоны с различной скоростью, что способствует оседанию бактерий. В результате развивается воспалительная реакция, проявляющаяся отеком и ухудшением кровообращения. Боли при тромбофлебите умеренные в покое, но усиливаются при движении, сопровождаются отеком, покраснением и повышением температуры в области воспаления.
Почему болят бедра и поясница?
Наиболее частыми причинами болей в бедрах и пояснице являются протрузия или грыжа межпозвоночного диска и остеохондроз поясничного отдела.
Протрузия и грыжа межпозвоночного диска
Протрузия — это состояние, при котором часть ядра межпозвоночного диска смещается и выпячивается, но фиброзное кольцо остается целым.
Грыжа межпозвоночного диска возникает, когда фиброзное кольцо повреждается, и ядро диска выходит за его границы, что приводит к потере амортизирующих свойств.
При протрузии и грыже в поясничном или крестцовом отделах может происходить сжатие спинного мозга и его корешков, вызывая онемение, покалывание или сильные боли в пояснице и бедрах. Обычно симптомы проявляются с одной стороны, двусторонние грыжи встречаются реже.
Поясничный остеохондроз
Поясничный остеохондроз — это заболевание, при котором изменяются состав и эластичность ядра межпозвоночного диска. Диск становится плоским, расстояние между соседними позвонками уменьшается, что приводит к сжатию нервных корешков. Это вызывает острые боли в пояснично-крестцовом отделе, бедрах и других участках ноги. Боли могут быть острыми, колющими или стреляющими, усиливаются при движении и уменьшаются в положении лежа на спине. Обычно они ощущаются одинаково с обеих сторон.
Почему болит бедро во время беременности?
Боль в бедрах во время беременности может возникать из-за увеличения массы тела, что повышает нагрузку на нижние конечности. Это может обострить скрытые заболевания. Также, по мере роста плода, происходит сдавление нервных окончаний, что вызывает болевой синдром.
Причины болей в бедре во время беременности:
- Гормональные изменения. Увеличение секреции прогестерона расслабляет мышцы и связки, что облегчает роды, но может вызвать быструю утомляемость и ноющие боли в бедрах.
- Повышенная нагрузка на тазобедренный сустав. Набор веса от 10 до 15 килограммов может привести к переутомлению мышц и связок тазобедренного сустава, вызывая ноющие боли, усиливающиеся после физической активности или длительной ходьбы.
- Сдавление кровеносных сосудов. Развивающийся плод давит на внутренние органы и сосуды, включая нижнюю полую вену, что может вызвать застой крови в венах голени и бедра, проявляющийся в виде боли вдоль вен.
- Сдавление нервных волокон. Увеличивающаяся матка может сжимать нервные структуры, такие как боковой кожный нерв бедра, что приводит к тянущим болям в области иннервации.
- Сдавление спинномозговых нервов. Увеличенная нагрузка на позвоночник может сужать межпозвоночные отверстия в пояснично-крестцовом отделе и ущемлять спинномозговые нервы, вызывая острую, ноющую или стреляющую боль, отдающую в поясницу, паховую область, голень и стопу.
Важно помнить, что боли в бедрах могут возникнуть у любой беременной женщины. У нее могут обостриться состояния, такие как поясничный остеохондроз, артроз тазобедренного сустава, воспаление или ущемление седалищного нерва и другие проблемы.
Вопрос-ответ
Что может быть причиной боли в бедре?
Причины боли в бедре варьируются: от спортивных и других травм до артрита, от невропатий до злокачественных новообразований. Иногда проявление этого симптома может указывать на патологические процессы в мягких тканях, нервах или костях другой области, например, спины.
Как можно снять мышечную боль в бедре?
При наличии воспаления мышц бедра боль уменьшается после приёма нестероидных противовоспалительных препаратов (ибупрофена, диклофенака, нимесулида). При мышечном напряжении и боли в бедре реабилитологи используют тейпы. Для того чтобы наклеить тейп на тазобедренный сустав, пациент должен лежать на спине.
Какой врач лечит мышцы бедра?
Как ранее замечено, при заболеваниях тазобедренного сустава необходимо прибегнуть к помощи ортопеда – травматолога.
Советы
СОВЕТ №1
Если вы испытываете боль в бедре, не игнорируйте симптомы. Обратите внимание на характер боли: она может быть острой, тупой или ноющей. Запишите, когда и при каких обстоятельствах она возникает, чтобы предоставить эту информацию врачу для более точной диагностики.
СОВЕТ №2
Регулярно выполняйте упражнения на растяжку и укрепление мышц бедра. Это поможет улучшить гибкость и снизить риск травм. Однако, если упражнения вызывают боль, лучше проконсультироваться с врачом или физиотерапевтом.
СОВЕТ №3
Не забывайте о важности правильной обуви. Неподходящая обувь может привести к неправильной нагрузке на суставы и мышечные группы, что может усугубить боль в бедре. Выбирайте обувь с хорошей поддержкой и амортизацией.
СОВЕТ №4
При наличии хронической боли в бедре обязательно пройдите медицинское обследование. Это может включать рентген, МРТ или УЗИ, чтобы выявить возможные патологии, такие как артрит, бурсит или травмы. Раннее выявление проблемы поможет избежать серьезных осложнений.