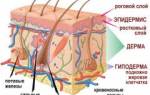
Анатомия
Врачи отмечают, что ишиас, проявляющийся болями в пояснице и ногах, часто возникает из-за компрессии седалищного нерва. Основные симптомы включают острую боль, онемение и слабость в конечностях. Причинами могут быть межпозвоночные грыжи, остеохондроз или травмы. Для диагностики специалисты рекомендуют МРТ и рентген, что позволяет точно определить источник проблемы.
Лечение ишиаса обычно комплексное. Врачи советуют сочетать медикаментозную терапию с физическими упражнениями и гимнастикой, направленными на укрепление мышечного корсета. Массаж также может значительно облегчить состояние пациента, улучшая кровообращение и снимая напряжение. Важно помнить, что индивидуальный подход к каждому случаю и соблюдение рекомендаций специалиста играют ключевую роль в успешном лечении.

Строение поясничного отдела позвоночного столба
Пояничный отдел позвоночника состоит из пяти крупных позвонков. У них массивная передняя часть — тело, и спинальные отростки сзади.
Между телами поясничных позвонков находятся межпозвоночные диски.
Структура межпозвоночного диска:
- Пульпозное (студенистое) ядро в центре диска амортизирует при движении;
- Плотное фиброзное кольцо окружает ядро и предотвращает его выход за пределы тела позвонка.
Сверху поясничный отдел соединяется с грудным, а снизу — с крестцом, который представляет собой единую кость. Поясничные позвонки подвижны и испытывают наибольшую нагрузку, что приводит к частым проблемам, включая сдавление нервных корешков.
| Симптом | Причина | Лечение |
|---|---|---|
| Боль в пояснице, которая может распространяться вниз по ноге (часто в ягодицу, заднюю часть бедра и голень) | Сдавливание седалищного нерва грыжей межпозвоночного диска, стенозом позвоночного канала, спондилолистезом, воспалением, опухолью | Нестероидные противовоспалительные препараты (НПВП), миорелаксанты, кортикостероиды (в инъекциях), физиотерапия (УВЧ, электрофорез, магнитотерапия), массаж, лечебная гимнастика, эпидуральные инъекции кортикостероидов, хирургическое вмешательство (в редких случаях) |
| Онемение или покалывание в ноге | Раздражение или повреждение седалищного нерва | Физиотерапия, массаж, лечебная гимнастика, НПВП |
| Слабость в ноге или стопе | Сдавливание седалищного нерва | Физиотерапия, лечебная гимнастика, НПВП, в тяжелых случаях — хирургическое вмешательство |
| Боль, усиливающаяся при кашле или чихании | Повышенное внутрибрюшное давление, раздражение нервных корешков | НПВП, миорелаксанты, лечебная гимнастика, коррекция осанки |
| Ограничение подвижности в пояснице | Мышечный спазм, воспаление | Лечебная гимнастика, массаж, физиотерапия, миорелаксанты |
Строение спинного мозга, нервных корешков, седалищного нерва
Спинной мозг находится в спинномозговом канале, образованном телами и дужками позвонков. От него отходят парные нервные корешки, выходящие через межпозвоночные отверстия, сформированные соседними позвонками. Эти корешки соединяются, образуя крестцовое нервное сплетение, названное так из-за близости к крестцу. Из сплетения отходят несколько нервов, включая седалищный.
Седалищный нерв — самый крупный нерв в организме. Он содержит множество чувствительных и двигательных волокон, проходит по задней части ягодицы и бедра, а затем на голени делится на большеберцовый и малоберцовый нервы.
Ишиас — это состояние, которое вызывает боль вдоль седалищного нерва, проходящего от поясницы до ног. Люди часто описывают симптомы как резкую боль, онемение или покалывание в нижних конечностях. Причины могут варьироваться от межпозвоночной грыжи до сужения позвоночного канала. Диагностика обычно включает в себя физический осмотр и, при необходимости, МРТ или рентген.
Лечение ишиаса может быть комплексным. Важную роль играют гимнастика и специальные упражнения, направленные на укрепление мышц спины и улучшение гибкости. Массаж также может помочь снять напряжение и улучшить кровообращение. Многие пациенты отмечают, что регулярные занятия физической активностью и растяжка значительно уменьшают симптомы. Важно помнить, что перед началом любых упражнений стоит проконсультироваться с врачом, чтобы избежать усугубления состояния.

Причины развития ишиаса
Грыжа межпозвоночного диска
Грыжа межпозвоночного диска (межпозвонковая грыжа) — это состояние, при котором разрывается фиброзное кольцо диска, и смещается его студенистое ядро.
Это выпячивание может сжимать нервные корешки, формирующие седалищный нерв, что вызывает боль и другие симптомы. В области сжатия может развиваться воспаление.
Межпозвонковые грыжи в поясничной области встречаются с частотой 150 случаев на 100 000 человек ежегодно и часто приводят к ишиасу.

Инфекционные заболевания
Ишиас может возникнуть при инфекционных заболеваниях из-за поражения седалищного нерва токсинами патогенных микроорганизмов.
Инфекции, способствующие ишиасу:
- грипп;
- туберкулез;
- брюшной и сыпной тиф;
- малярия;
- скарлатина;
- сепсис;
- сифилис.
Интоксикации (отравление) организма
Отравления, способствующие ишиасу:
-
Эндогенные (токсичные вещества, образующиеся в организме):
- диабет;
- подагра.
-
Экзогенные (ядовитые вещества, попадающие извне):
- алкогольная интоксикация при длительном злоупотреблении;
- отравление мышьяком, свинцом или ртутью.
Переохлаждение
Большинство людей с диагнозом ишиас недавно перенесли переохлаждение, что может вызвать воспаление и активировать инфекцию.
Также у пациентов могут быть другие причины ишиаса, при этом низкая температура служит провоцирующим фактором.
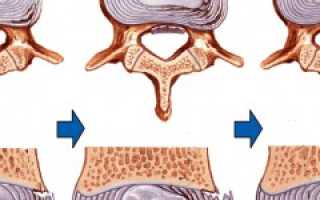
Остеофиты позвонков
Остеофиты — это костные наросты, образующиеся на различных костях, включая позвонки. Они могут иметь разные формы: шишки, конусы, шипы или крючки, и варьироваться по размеру.
Факторы, способствующие образованию остеофитов на позвонках:
- Остеохондроз — дегенеративное заболевание позвоночника, сопровождающееся разрушением межпозвоночных дисков и воспалением вокруг позвонков.
- Остеоартроз позвоночника — воспаление межпозвоночных суставов.
- Спондилез — воспалительные процессы в позвонках различного происхождения.
Остеофиты могут сжимать корешки спинного мозга, вызывая воспаление. Они часто приводят к хроническому радикулиту и ишиасу.
Опухоли позвоночника
Опухоли, способствующие развитию ишиаса:
- Доброкачественные опухоли позвоночника: остеома, остеобластома, остеобластокластома.
- Злокачественные опухоли позвоночника: злокачественная остеоидная остеома, остеосаркома, злокачественная остеобластокластома, хондросаркома.
- Метастазы злокачественных опухолей в позвоночник и межпозвоночные диски.
- Интрамедуллярные опухоли: эпендимомы и астроцитомы.
- Экстрамедуллярные опухоли: менингеомы и невриномы.
Спондилолистез
Спондилолистез — это состояние, при котором один позвонок смещается относительно нижележащего. Это смещение может сжимать спинной мозг и его корешки, вызывая симптомы ишиаса.
Чаще всего смещается пятый поясничный позвонок по отношению к крестцу. Спондилолистез обычно развивается постепенно и может привести к ишиасу к 35 годам.
Факторы, способствующие спондилолистезу:
- переломы дужек позвонков;
- врожденные аномалии позвонков (например, клиновидный позвонок), незаращение дужек позвоночника;
- дегенеративные изменения в позвоночнике, такие как остеохондроз.
Ишиас при беременности
Во время беременности ишиас может возникнуть из-за увеличенной нагрузки на позвоночник и смещения центра тяжести. У некоторых женщин позвоночник не готов к таким изменениям.
Симптомы ишиаса
Боль
Основной признак ишиаса — боль. Другие симптомы обычно отсутствуют.
Особенности боли при ишиасе:
- Характер. Боль может быть острой, напоминающей удары кинжалом, или жгучей и стреляющей.
- Распространенность. Боль может охватывать ягодицы, заднюю поверхность бедра, подколенную ямку и нижнюю часть голени. В некоторых случаях она распространяется по всей ноге, доходя до пальцев. Боль в пояснице может присутствовать или отсутствовать.
- Продолжительность. Боль чаще хроническая, может быть постоянной или проявляться периодически, в зависимости от причины.
- Интенсивность. Сила боли варьируется: от незначительной, не вызывающей дискомфорта, до такой сильной, что любое движение становится болезненным, и пациент не может стоять.
- Симметричность. Обычно боль односторонняя, возникает либо справа, либо слева. В редких случаях может ощущаться с обеих сторон.
Нарушения движений, чувствительности и рефлексов
Неврологические расстройства, связанные с ишиасом:
- Изменение чувствительности. Нарушается чувствительность кожи на голени и стопе, кроме внутренней части голени, не иннервируемой седалищным нервом.
- Принужденное положение. Болевой синдром изменяет тонус мышц поясницы и нижних конечностей. Пациенты принимают позу, минимизирующую боль, обычно наклоняясь вперед и в сторону, как в стоячем, так и в сидячем положении, а также во время ходьбы.
- Двигательные нарушения. Затруднены движения в задней группе мышц бедра и голени, что проявляется в ограничении сгибания в коленном и голеностопном суставах, а также в суставах стопы.
- Атрофия мышц. Из-за нарушенной иннервации и ограниченной подвижности мышцы задней группы бедра и голени уменьшаются в объеме.
- Изменение рефлексов.
- Остеопороз и разрушение костей стопы, голени и бедренной кости – последствия паралича и атрофии мышц при тяжелых формах ишиаса.
- Вегетативные расстройства. Связаны с нарушением регуляции сосудов, кожи, а также сальных и потовых желез со стороны вегетативной нервной системы.
- Изменение цвета кожи. Кожа может становиться бледной или красной из-за нарушений нервной регуляции сосудов.
- Истончение кожи. Она может выглядеть как папиросная бумага.
- Сухость кожи.
- Истончение и повышенная ломкость ногтей на пальцах ног.
- Увеличенная потливость и нарушения в процессе выделения пота.
Симптомы, которые выявляются при ишиасе во время неврологического обследования
| Название симптома | Суть |
| Уменьшение ахиллова рефлекса | Ахиллово сухожилие соединяет икроножную мышцу с пяточной костью и легко прощупывается. Для проверки рефлекса: * Пациент лежит на спине или стоит на коленях, чтобы стопы свисали. * Врач легким ударом молоточка воздействует на ахиллово сухожилие. * В ответ происходит сокращение икроножной мышцы и сгибание в голеностопном суставе. При ишиасе этот рефлекс может ослабевать или отсутствовать. Уменьшение ахиллова рефлекса чаще наблюдается при сдавлении нервных корешков грыжей межпозвоночного диска между пятым поясничным и первым крестцовым позвонком. Сгибанием называют движение стопы назад, а разгибанием – вперед, аналогично кисти. Движение в голеностопном суставе, выглядящее как разгибание, на самом деле правильно именовать сгибанием. |
| Уменьшение коленного рефлекса | Надколенник соединен с большеберцовой костью через сухожилие с нервными окончаниями. Эти нервы связаны со спинным мозгом и отвечают за движения в мышцах ног. Для проверки коленного рефлекса: * Пациента просят сесть на стул и согнуть ноги в коленях под прямым углом. * Ноги должны быть в свободном положении. * Врач ударяет молоточком по сухожилию, соединяющему надколенник и большеберцовую кость. * В норме происходит сокращение мышц, разгибающих ногу в коленном суставе. При ишиасе эта реакция может ослабляться или отсутствовать. Уменьшение коленного рефлекса чаще наблюдается при ишиасе, вызванном сдавлением нервов сплетения грыжей межпозвоночного диска между третьим и четвертым поясничными позвонками. |
| Уменьшение подошвенного рефлекса | При проведении по подошве кончиком неврологического молотка должен сработать подошвенный рефлекс, вызывая сгибание стопы и пальцев. При ишиасе эта реакция может ослабляться или отсутствовать. |
| Симптом Лассега | Если пациент, лежащий на спине, поднимает прямую ногу, при ишиасе возникает сильная боль по задней поверхности бедра и в пояснице из-за натяжения седалищного нерва. Если пациент согнет ногу, болевые ощущения могут уменьшиться или исчезнуть. |
| Симптом Бонне | Аналогично симптому Лассега, но в этом случае врач поднимает выпрямленную ногу пациента. |
| Перекрестный синдром | При проверке симптома Лассега боль может возникать не только на стороне поражения, но и в другой ноге. |
Обследование при ишиасе
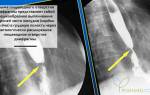
Рентгенография
Преимущества рентгенографии при ишиасе:
- Метод позволяет выявить ишиас, связанный с заболеваниями позвоночника и межпозвоночных дисков.
- Рентгенография — доступный и быстрый способ диагностики, доступный в большинстве больниц.
Противопоказания:
- Беременность;
- Тревожное поведение пациента, затрудняющее фиксацию во время исследования, что может привести к нечетким снимкам;
- Значительное ожирение, из-за которого позвонки на изображениях будут плохо различимы.
Информативность
Компьютерная томография
Преимущества компьютерной томографии при ишиасе:
- исследование помогает выявить источники болей в области седалищного нерва;
- обладает большей точностью и информативностью, чем рентгенография;
- позволяет получить послойные изображения поясничного отдела позвоночника или создать трехмерную модель.
Противопоказания:
- беременность;
- остальные противопоказания относительные и применимы в определенных ситуациях.
Информативность
Компьютерная томография предоставляет обширную информацию и позволяет выявить большинство причин ишиаса. Однако исследование не позволяет детально рассмотреть мягкие ткани, такие как нервные волокна и мышцы.
Магнитно-резонансная томография
Преимущества магнитно-резонансной томографии
- МРТ предоставляет возможности, сопоставимые с компьютерной томографией, позволяя получать послойные изображения и формировать трехмерные модели позвоночника, межпозвоночных дисков и спинного мозга.
- Этот метод обеспечивает детализированные изображения мягких тканей, что делает его эффективным для диагностики причин ишиаса, связанных со спинным мозгом, его оболочками, корешками, сосудами и окружающими тканями.
Противопоказания:
- наличие искусственного кардиостимулятора;
- металлические имплантаты в среднем ухе, подверженные намагничиванию;
- любые металлические имплантаты и осколки, оставшиеся в организме после травм;
- МРТ не рекомендуется людям на аппаратной искусственной вентиляции легких;
- наличие аппарата Илизарова для фиксации костей после сложных переломов.
Информативность
Магнитно-резонансная томография позволяет выявлять причины ишиаса в нервах, мышцах и других мягких тканях, недоступных для рентгеновских снимков и компьютерной томографии.
Электронейромиография
Данное исследование проводится у пациентов с ишиасом для оценки нервной проводимости при нарушениях чувствительности и двигательной активности. На группы мышц устанавливаются электроды, фиксирующие прохождение нервных импульсов.
Лечение ишиаса
Направления терапии ишиаса:
- медикаментозное лечение;
- массаж;
- физиотерапия;
- иглорефлексотерапия (акупунктура);
- остеопатия;
- лечебная физкультура;
- фитотерапия и народные средства;
- другие специализированные методы (грязелечение, медицинские пиявки и т.д.)
Медикаментозное лечение ишиаса
| Препарат | Действие и показания | Способ применения |
| Анальгин (нестероидные противовоспалительные средства) | Обезболивающее средство при ишиасе и радикулите. Обладает жаропонижающим и противовоспалительным действием. | Таблетки: Взрослым – по 0,25–0,5 г после еды 2–3 раза в день. Инъекции: 1–2 мл 50% или 25% раствора 2–3 раза в сутки. Максимальная суточная доза – 2 г. |
| Комбинированные препараты Анальгина: * Андипал (анальгин+папаверин+дибазол+фенобарбитал); * Темпалгин (анальгин+темпидин); * Пенталгин (анальгин+кодеин+парацетамол+фенобарбитал+кофеин); * Седальгин (анальгин+парацетамол+кофеин+фенобарбитал+кодеин); * Баралгин (анальгин со спазмолитиками). | Эти препараты назначает врач. | |
| Диклофенак (Ортофен, Диклоген, Вольтарен, Раптен Рапид) | Эффективно снимает боль и воспаление при ишиасе. | Таблетки: 1 таблетка 0,025–0,05 г 3 раза в день. Инъекции: 0,075 г до 2 раз в день, не более 2–3 дней. Мазь: втирается в поясницу 1–2 раза в день (2–4 г). |
| Мелоксикам (Мовалис) | Обезболивающее и противовоспалительное средство для пациентов с сильными болями. | 1 таблетка 0,0075 г 1 раз в день. Максимальная суточная доза – 0,015 г. |
| Витаминные препараты | Витамины группы B необходимы для здоровья нервной системы. | Витамин B1: по 1 ампуле в день или через день. Витамин B6: по 1 ампуле в день или через день. |
| Раздражающие средства: * плоды стручкового перца (в мазях); * скипидарная мазь; * камфорная мазь; * мази на основе ядов пчел и змей. | Уменьшают болевые ощущения, выделяя биологически активные вещества, нормализующие кровообращение и снимающие воспаление. | Небольшое количество мази втирается в кожу. Выбор мази – совместно с врачом. |
| Новокаиновые блокады | Новокаин блокирует передачу нервных импульсов, используется при сильных болях. | Проводит квалифицированный врач, делая инъекции в поясничной области. Противопоказание – индивидуальная непереносимость. |
Массаж при ишиасе
При ишиасе массаж полезен как в остром периоде, так и во время ремиссии.
Основные рекомендации по массажу при ишиасе:
- При пояснично-крестцовом радикулите с поражением седалищного нерва массаж следует проводить в области поясницы, ягодиц, задней части бедра, голени и стопы.
- В острую фазу допустимы только легкие поглаживания и растирания; интенсивные техники, такие как разминание и вибрация, могут усилить боль.
- В период ремиссии массаж может быть более глубоким, можно использовать рефлекторно-сегментарный, точечный и баночный массаж.
- Правильно подобранные эфирные масла во время массажа могут повысить его эффективность.
- Массаж рекомендуется сочетать с растираниями с раздражающими мазями и лечебной гимнастикой.
- Продолжительность сеанса массажа — 30-35 минут.
- Рекомендуемое количество сеансов — 10.
Положительные эффекты массажа при ишиасе:
- Раздражающее и отвлекающее действие.
- Улучшение кровообращения в пораженных нервах и корешках.
- Снижение мышечного тонуса, вызванного болью.
- Улучшение оттока лимфы и уменьшение воспалительного отека.
- Выделение биологически активных веществ, способствующих снижению воспаления и боли.
Физиотерапия при ишиасе
| Метод | Описание, показания и противопоказания | Продолжительность и количество сеансов |
| Электрофорез | Описание метода: введение медикаментов через кожу с помощью постоянного электрического тока. Показания: ишиас, радикулит. Противопоказания: повреждения кожи в области ягодиц и поясницы, воспалительные процессы, аллергии, инфекции, гнойные образования, новообразования. | На кожу накладываются электроды, пропитанные раствором лекарства. Один из них чаще всего располагается в поясничной области. Процедура длится 15 минут, общее количество сеансов — 10. |
| УВЧ | Описание метода: воздействие токами ультравысокой частоты на пораженный нерв, что приводит к нагреванию тканей, облегчению боли, устранению воспаления, улучшению кровообращения и уменьшению отека. Показания: ишиас и воспалительные заболевания. Противопоказания: повреждения кожи в области ягодиц и поясницы, воспаления, аллергические высыпания, инфекции, гнойнички, новообразования. | На кожу накладываются электроды, на которые подается ток ультравысокой частоты. Обычно назначается 10 сеансов УВЧ-терапии. |
| Лазеротерапия | Описание метода: лазерное излучение определенной длины волны проникает в ткани, передавая клеткам энергию и вызывая лечебный эффект. Эффекты лазера при ишиасе: * обезболивание; * уменьшение воспаления; * снижение отека; * восстановление нормального кровообращения; * выделение биологически активных веществ; * улучшение обменных процессов. Показания: ишиас и другие заболевания. Противопоказания: повреждения кожи в области ягодиц и поясницы, воспаления, аллергии, инфекции, гнойнички, новообразования. | Процедура длится от 2 до 25 минут. К пораженной области подводится лазерный прибор. Общее количество процедур — 10-15 сеансов, рекомендуется проходить курс 2-3 раза в год. |
| Магнитотерапия | Описание метода: магнитное поле воздействует на органы и ткани, изменяя движение заряженных частиц. Эффекты магнитного поля при ишиасе: * противовоспалительное действие; * уменьшение отека; * обезболивание; * успокаивающее действие; * активация восстановительных процессов; * нормализация кровообращения. Показания: ишиас и другие заболевания. Противопоказания: * артериальная гипертония 3 степени; * выраженное истощение; * эпилепсия; * повышенная кровоточивость; * системные заболевания крови. | Обычно проводят 10 сеансов магнитотерапии с использованием постоянного магнитного поля или переменного высокой частоты. |
Иглорефлексотерапия (иглоукалывание) при ишиасе
Многочисленные примеры подтверждают положительное влияние иглорефлексотерапии на лечение ишиаса и радикулита. Однако масштабные исследования, подтверждающие эту эффективность, не проводились.
Описание процедуры:
Тонкие иглы из нержавеющей стали, золота, серебра или других материалов вводятся в определенные точки на коже. Процедуру может проводить только квалифицированный специалист.
Положительные эффекты иглорефлексотерапии при ишиасе:
- обезболивание за счет выделения эндорфинов – веществ, действующих как наркотические анальгетики;
- укрепление иммунной системы и восстановление тканей;
- расширение мелких сосудов и улучшение кровообращения, что помогает защемленному нерву;
- снижение воспаления и отечности.
Противопоказания к иглорефлексотерапии:
- острые инфекционные заболевания;
- онкологические болезни;
- повреждения кожи в области воздействия.
Курс лечения:
Курс иглорефлексотерапии при ишиасе может длиться до 3 месяцев. В начале рекомендуется 3-4 сеанса в неделю, затем можно перейти на 1-4 сеанса в месяц.
Остеопатия при ишиасе
Остеопатия — современный метод лечения ишиаса и других заболеваний, признанный частью традиционной медицины. Он включает мягкие манипуляции и нажатия для облегчения боли и уменьшения воспаления.
У остеопатии практически нет противопоказаний, и улучшение состояния может быть заметно уже после первого сеанса. Однако этот метод не устраняет первопричину заболевания, а лишь облегчает симптомы ишиаса.
Лечебная гимнастика при ишиасе
В остром периоде заболевания рекомендуется соблюдать постельный режим и исключить физическую активность. Пациента укладывают на спину с ногами на возвышении и подушками под поясницей.
После уменьшения болей можно выполнять следующие упражнения:
- Лежа на спине: подтягивание согнутых в коленях ног к груди. Повторить 10 раз.
- Лежа на животе: подъем корпуса, как при отжимании. Повторить 5 раз.
- Лежа на спине: подъем прямых ног вверх с удерживанием на 5 минут.
- Сидя на стуле: повороты корпуса вправо и влево, по 5 раз в каждую сторону.
- Сидя на коленях: наклоны вперед с поднятыми вверх руками и сомкнутыми кистями.
- Стоя, ноги на ширине плеч: поочередные наклоны вправо и влево.
Все упражнения выполняйте осторожно и плавно, так как ишиас может проявиться неожиданно.
Народные способы лечения ишиаса
Настой при болях
Ингредиенты:
- цветки калины – 1 ст. ложка;
- цветки календулы – 1 ст. ложка;
- трава чабреца – 1 ст. ложка;
- трава полевого хвоща – 2 ст. ложки;
- вода – 500 мл
Приготовление:
Измельчите все ингредиенты и отмерьте 2 ст. ложки смеси. Доведите до кипения и варите на медленном огне 5 минут, затем остудите.
Применение:
Принимайте по половине стакана три раза в день перед едой.
Натирание домашней агавой при ишиасе
Необходимо отрезать стебель агавы – популярного горшечного растения, встречающегося в цветочных магазинах. Стебель должен быть средней зрелости: слишком молодой не даст эффекта, а слишком старый может вызвать ожоги кожи. Удалите шипы и разрежьте стебель вдоль. Используйте срез для натирания болезненных участков 2-3 раза в день.
Мазь для натирания при ишиасе
Ингредиенты:
- свежевыжатый сок черной редьки (5 стаканов);
- мед (1 стакан);
- соль (1 столовая ложка);
- водка (250 мл).
Приготовление:
Смешайте все ингредиенты. Перед использованием встряхивайте смесь.
Применение:
Наносите на поясницу и заднюю часть бедра дважды в день.
Компресс при ишиасе
Возьмите черную редьку и натрите её на мелкой терке. Положите натертую редьку на поясницу, накройте тканью, затем закройте вощеной бумагой и утеплите. Повторяйте процедуру дважды в день по 15 минут.
Другие способы лечения ишиаса:
- Апитерапия – метод лечения с использованием пчел в области поясницы и вдоль нервных путей.
- Гирудотерапия – процедура с медицинскими пиявками, уменьшающими отеки и улучшающими кровообращение в зоне пораженного нерва.
- Лечение грязью.
- Санаторно-курортное лечение.
- Солевые и травяные ванны.
Необходимость операции при ишиасе
Хирургическое вмешательство при ишиасе требуется только в редких случаях.
Меры профилактики ишиаса:
-
Оптимальные физические нагрузки. Люди с ишиасом отмечают улучшение самочувствия во время ходьбы и физической активности, а также исчезновение скованности в суставах. Физическая активность активизирует мышцы и нервную систему, восстанавливая тонус. Спорт улучшает кровообращение в области позвоночника, межпозвоночных дисков и нервных корешков. Регулярные нагрузки предотвращают остеохондроз и остеопороз, но чрезмерные нагрузки могут повредить позвоночник и усугубить ишиас и радикулит. Рекомендуются плавание, йога и быстрая ходьба.
-
Соблюдение правил гигиены труда. Люди, работающие в сидячем или неудобном положении, должны использовать ортопедические кресла и корсеты для поддержки спины.
-
Комфортная кровать. Матрас должен быть умеренной жесткости, без неровностей. Рекомендуется приподнять ножки у изголовья для создания наклонной поверхности. Полезны ортопедические подушки и матрасы.
-
Правильная техника подъема тяжестей. При подъеме тяжестей важно задействовать мышцы рук и ног, а не поясницы. Следует слегка присесть и наклониться, поднимая груз, не сгибая спину.
Почему возникает и как проявляется ишиас при беременности?
Ишиас у беременных женщин может возникать по тем же причинам, что и у других людей, например, из-за сдавления седалищного нерва межпозвоночной грыжей или опухолью, а также из-за переохлаждения.
Во время беременности появляются дополнительные причины для развития ишиаса:
- Смещение центра тяжести. С увеличением срока беременности и размеров живота возрастает нагрузка на позвоночник, что может привести к ущемлению седалищного нерва. Наиболее выраженные симптомы наблюдаются в третьем триместре.
Не все будущие мамы сталкиваются с ишиасом. Для его возникновения необходимы предрасполагающие факторы, такие как слабость мышц и связок спины.
Если женщина имела проблемы с позвоночником до беременности, риск ишиаса значительно увеличивается.
- Хронические запоры. У беременных часто наблюдается синдром грушевидной мышцы, в которой проходит седалищный нерв. При запорах происходит перенапряжение грушевидной мышцы, что может привести к сдавлению и воспалению седалищного нерва.
- Клинически узкий таз. По мере роста беременности кости таза начинают расходиться, что может создать условия для ущемления ветвей седалищного нерва.
Симптомы ишиаса при беременности
Боли могут возникать в пояснице и конечностях с пораженной стороны.
Боль
Она проявляется в ягодичной и/или поясничной зоне. Затем дискомфорт распространяется по задней части ноги (ближе к внешней стороне) и может отдавать в подколенную ямку, голень и стопу. Место поражения и ветви седалищного нерва влияют на распространение боли. В некоторых случаях боль может доходить лишь до подколенной ямки, например, при поражении на уровне четвертого поясничного позвонка.
Интересно, что боль в пояснице не всегда возникает одновременно с болями в ноге или ягодице.
По характеру боль может быть жгучей, стреляющей или напоминать удары кинжала, но чаще она ноющая и не вызывает значительного дискомфорта у будущей мамы.
Боль обычно длительная, с периодическими обострениями или ослаблениями. Иногда она настолько интенсивная, что будущая мама не может найти удобное положение.
Онемение нижней конечности
Это ощущение возникает при ущемлении или воспалении седалищного нерва, чаще всего на стопе и боковой поверхности голени.
Ограничение подвижности
Развивается из-за болевого синдрома в пояснице и ноге. Часто появляется чувство тяжести в крестце и натянутости в мышцах ноги и по ходу седалищного нерва, что ограничивает движения.
Похолодание пораженной конечности, повышенная чувствительность к холоду и гипотрофия мышц (уменьшение массы и объема) нижней конечности могут возникать при длительном течении заболевания. Однако во время беременности они встречаются реже, так как заболевание в основном развивается в третьем триместре, а после родов обычно наблюдается значительное улучшение состояния будущей мамы.
Почему возникает и как проявляется ишиас у детей?
Это заболевание может проявляться и у детей, но значительно реже, чем у взрослых.
Наиболее частые причины ишиаса у детей
1. Врожденные аномалии развития позвоночника в области поясницы или крестца.
- Сакрализация — состояние, при котором последний поясничный позвонок срастается с крестцом.
При полном сращении позвоночник становится неподвижным, и заболевание может протекать бессимптомно.
При неполном сращении рано возникают дегенеративные изменения в межпозвоночных дисках и суставах, что приводит к частичной или полной утрате функции клеток тканей.
Это может вызвать седалищную форму заболевания с ущемлением седалищного нерва. Первые проявления болезни обычно наблюдаются в возрасте 18-20 лет, но из-за сидячего образа жизни симптомы стали появляться уже в подростковом возрасте.
- Врожденная деформация позвоночника — поясничный сколиоз. Искривление вызывает смещение поясничных позвонков и ущемление седалищного нерва.
- Врожденные аномалии позвонков или незаращение дужек позвонков, участвующих в формировании позвоночного отверстия, могут привести к смещению позвонков и ущемлению седалищного нерва.
2. Переохлаждение может вызвать ишиас у детей, приводя к воспалению седалищного нерва.
3. Последствия травм часто наблюдаются в подростковом возрасте, когда дети активны. Седалищный нерв может быть ущемлен отломками позвонка или смещенными телами позвонков.
4. Ювенильный ревматоидный артрит — аутоиммунное заболевание, проявляющееся у детей до 16 лет.
Иммунная система воспринимает собственные клетки как «врагов» и пытается их уничтожить. Поражаются различные ткани, но в основном суставы, где возникает воспаление и отек, что приводит к разрушению связок и хрящей. Со временем суставные поверхности могут срастаться или деформироваться.
Если процесс затрагивает поясничный отдел позвоночника, это может привести к ущемлению седалищного нерва.
Симптомы ишиаса у детей
В отличие от взрослых, у детей симптомы ишиаса проявляются слабо или не выражены, постепенно нарастая.
Главная жалоба — боль, обычно не имеющая четкой локализации и диффузного характера. Чаще всего она ощущается в пояснице и может иррадиировать в поражённую конечность. Боль в пояснице может быстро уменьшаться или исчезать, в то время как дискомфорт в ноге сохраняется.
Онемение и похолодание, а также уменьшение объема и массы мышц в поражённой конечности у детей возникают реже, чем у взрослых, и, как правило, только при длительном течении заболевания.
Существует мнение, что боли в пояснице и ногах не характерны для детей, поэтому родители часто обращаются за медицинской помощью слишком поздно, считая такие жалобы «детским капризом» или нежеланием посещать школу.
Полагается ли инвалидность при ишиасе?
Инвалидность при ишиасе фиксируется редко — всего в 1,3% случаев среди пациентов с этим заболеванием.
Стойкое и полное нарушение трудоспособности (вторая группа) наблюдается лишь у 1,6% больных, получивших инвалидность из-за ишиаса. Потеря трудоспособности чаще связана с основными заболеваниями, такими как поражение позвонков в поясничной области, опухоли, туберкулез, серьезные травмы позвоночника и аутоиммунные болезни.
В остальных случаях устанавливается третья группа инвалидности. При повторных освидетельствованиях в половине случаев трудоспособность восстанавливается. У каждого пятого пациента наблюдается дальнейшее снижение трудоспособности, у третьих болезнь остается без изменений.
Инвалидами с ишиасом в основном становятся люди в возрасте 45-50 лет, занимающиеся физическим трудом. У тех, кто работает в умственной сфере или ведет малоподвижный образ жизни, инвалидность возникает реже.
Какими бывают осложнения ишиаса?
Долгосрочное сжатие и воспаление седалищного нерва приводят к ухудшению питания и кровоснабжения мышц пораженной конечности и внутренних органов, что вызывает осложнения.
Наиболее частые изменения в пораженной конечности:
- Кожа становится тонкой и сухой;
- Мышцы атрофируются, конечность «усыхает», чувствительность снижается;
- Ногти на пальцах ломкие;
- Сила мышц в пораженной ноге уменьшается;
- Изменяется походка, нарушается сгибание в коленном и/или голеностопном суставе;
- Возможны паралич или парез — отсутствие или ограничение произвольных движений.
Также может нарушаться функционирование тазовых органов: возникает потеря контроля над мочеиспусканием и дефекацией, что приводит к недержанию или задержке.
Какой бывает операция при ишиасе?
Консервативное лечение — длительный, но эффективный процесс. Однако в некоторых случаях оно не приносит результата, и единственным вариантом остается операция.
Абсолютные показания для хирургического вмешательства, когда другие методы неэффективны:
- Злокачественная опухоль в поясничной области позвоночника на ранних стадиях (например, хондросаркома).
- Доброкачественные опухоли, такие как остеобластокластома и хондрома.
- Существенные нарушения функций органов таза, например, недержание мочи и/или кала.
- Длительная и интенсивная боль, сохраняющаяся более 6 недель при медикаментозной терапии.
В остальных случаях решение о необходимости операции принимает хирург, учитывая индивидуальные особенности пациента, основное заболевание и сопутствующие патологии.
Абсолютные противопоказания для операции:
- Беременность на любом сроке.
- Инфекционные и воспалительные заболевания в период обострения и в течение двух недель после выздоровления.
- Сахарный диабет с высоким уровнем глюкозы; операция возможна при нормализации показателей.
- Тяжелая сердечная и дыхательная недостаточность.
Наиболее часто применяемые методики и показания к операции при ишиасе
Выбор метода лечения зависит от причины заболевания.
| Метод | Показания | Процесс выполнения | Ожидаемые результаты и последствия |
| Микродискэктомия | Стандарт для устранения грыж межпозвоночных дисков, сдавливающих нервные корешки | 1. Под общим наркозом выполняется разрез кожи в области поясницы, отодвигаются мышцы, удаляется желтая связка, затем под микроскопом удаляется часть диска. Метод подходит для грыж любого размера. 2. Эндоскопическая микродискэктомия — удаление грыж до 6 мм без разреза кожи с использованием эндоскопа. | Эффективность — 90-95%. Удаляется 5-7% диска, но отверстие не заживает, что приводит к повторной грыже в 5-10% случаев. После операции можно сидеть, к работе возвращаются через 2-3 недели. |
| Ламинэктомия | Большая центральная грыжа; сдавление спинного мозга или нервных корешков остеофитами; сдавление при травме позвоночника. | Операция включает: 1. Разрез кожи над сдавлением под общим наркозом. 2. Отодвигание мышц и мягких тканей. 3. Удаление частей дужки позвонка и костных разрастаний. 4. Установка титановых болтов или пластин для стабилизации. | Эффективность — 90%. Восстановление: в течение месяца нельзя сидеть. Возможные последствия — поломка или смещение фиксаторов при чрезмерной нагрузке. |
| Внутридисковая электротермальная терапия | Грыжа межпозвоночного диска | Сначала рентген с контрастом. Затем под местным обезболиванием вводится полая игла с катетером, внутри которого нагревательный элемент, разогреваемый до 90°С для разрушения нервных волокон и укрепления ткани диска. | Эффективность — 90-95%. После процедуры боль может усилиться на 1-2 дня, но через 3-4 дня значительно уменьшается. В течение 2-3 недель следует избегать физических нагрузок. |
| Дискэктомия и межтельный корпородез | Двусторонний стеноз; нестабильность позвонков; крупные грыжи; серьезные травмы; опухоли. Цель — сращение тел позвонков. | Операция: 1. Разрез кожи под общим наркозом. 2. Удаление межпозвоночного диска. 3. Формирование отверстий в смежных позвонках. 4. Установка стержней для стабилизации. 5. Помещение отломков костной ткани между позвонками. | Эффективность 90-95%. Риск несращения позвонков, особенно у пациентов с ожирением и после химиотерапии. |
| Дискэктомия и протезирование диска | Грыжа больших размеров; уменьшение высоты межпозвоночных отверстий. Цель — сохранение подвижности позвоночника. | Операция под общим наркозом: разрез кожи, удаление межпозвоночного диска, установка имплантата из титана или другого материала. | Эффективность — 90-95%. В течение 6 недель не рекомендуется ездить на велосипеде, мотоцикле и автомобиле. После подтверждения правильного положения имплантата можно вернуться к обычной жизни. |
| Фасетэктомия | Сдавление корешков седалищного нерва грыжей; сдавление спинного мозга остеофитами. | Операция начинается с разреза кожи в области поясницы под общим наркозом. Удаляются межпозвонковые суставы под микроскопом. Возможные решения: неподвижный блок или замена сустава имплантатом. | После операции в течение трех недель запрещены резкие движения и подъем тяжелых предметов. |
Мероприятия в послеоперационном периоде
1. Для ускорения восстановления рекомендуется физиотерапия (магнитотерапия, электрофорез), массаж и лечебная физкультура. Время реабилитации и методы определяет врач.
2. Для поддержкипозвоночника после операций обычно советуют носить мягкий поясничный корсет 1-2 месяца. При необходимости срок ношения может быть продлен. Модель корсета выбирает врач в зависимости от операции.
3. Нагрузка на позвоночник должна увеличиваться постепенно.
4. В стационаре пациентов обучают правильным техникам вставания, ложения, сидения и другим действиям в зависимости от метода лечения.
Какие применяются кремы, гели и мази при ишиасе?
Для облегчения симптомов и ускорения восстановления, помимо таблеток, инъекций и хирургии, применяется местное лечение.
| Препараты | Механизм действия | Как применять? |
| Раздражающие и разогревающие мази при ишиасе | ||
| Капсикам; Эфкамон; Випросал; Финалгон. | Эти средства активизируют кровообращение и расширяют сосуды, улучшая питание тканей и кислородное снабжение, снижая отечность и боль. | Мази наносятся на кожу в области воспаления. Для усиления эффекта рекомендуется накладывать теплую повязку. Смывать лучше растительными маслами (например, подсолнечным), так как вода может усилить жжение. Курс — 5-10 дней. |
| Обезболивающие гели и мази при ишиасе | ||
| Нестероидные противовоспалительные препараты:Бутадион; Индометацин; Ибупрофен; Фастум гель; Нурофен гель; Пироксикам-Верте; Найз гель (Нимесулид) и другие. | Эти препараты подавляют синтез ЦОГ-1 и ЦОГ-2, уменьшая выработку простагландинов, что снижает боль и отечность. | Мазь наносится на кожу над воспаленным участком 2-3 раза в день тонким слоем. Курс — 10 дней, если врач не назначил иначе. |
| Лечебные мази при ишиасе | ||
| Терафлекс М; Хондроитин Акос; Хондроксид; Софья с хондроитин-глюкозамин комплексом; Хонда крем; Хондроитин гель. | Основные компоненты — хондроитин сульфат и глюкозамин сульфат, улучшающие качество суставной жидкости и обладающие обезболивающим и противовоспалительным действием. Некоторые препараты содержат дополнительные компоненты, например, масло гвоздики и розмарина в Хонда креме, которые согревают и улучшают кровообращение. | Полоска крема, мази или геля длиной 2-3 см наносится на пораженную область и втирается легкими движениями до полного впитывания. Курс лечения длительный и определяется врачом. Недостаток — низкая проницаемость через кожу, поэтому рекомендуется использовать в рамках комплексного лечения. |
Как и зачем проводится самомассаж при ишиасе?
Лечение ишиаса медикаментами может занять много времени, поэтому полезно освоить методы для самостоятельного облегчения состояния. Одним из таких методов является лечебный самомассаж.
Также он способствует более быстрому восстановлению после хирургического вмешательства.
Задачи самомассажа: расслабление мышц спины, улучшение кровообращения в пораженной области и снижение боли.
Техники самомассажа для пояснично-крестцовой зоны
1. Встаньте, расставив ноги на ширину плеч, и начните выполнять приемы самомассажа:
2. Поглаживание: аккуратно проводите ладонями по пояснице и крестцу, сначала ладонной стороной, затем тыльной.
3. Растирание: выполняйте движения прямолинейно и кругами, сначала подушечками пальцев, затем костяшками, сжатыми в кулак.
При самомассаже направляйте движения от копчика вверх. Попеременно выдвигайте таз вперед и назад для более тщательной проработки области крестца.
Рекомендуется использовать массажное масло или специальные мази, а процедуры проводить в течение 10-15 минут 2-3 раза в день.
Как проводится лечение ишиаса при беременности?
Беременность ограничивает выбор лекарств, так как большинство медикаментов может негативно повлиять на развитие плода, вызвать выкидыш или преждевременные роды. Некоторые народные средства также могут иметь нежелательные эффекты.
В таких условиях основными методами улучшения самочувствия будущей мамы становятся лечебная гимнастика и дородовой бандаж. Однако есть препараты, которые можно безопасно использовать в период беременности.
Лекарственные средства для уменьшения боли при беременности
Из группы нестероидных противовоспалительных средств допускается Индометацин. Его следует применять с 18 до 20 недели беременности, в крайних случаях — до 32 недели.
Использование Индометацина на более поздних сроках может привести к врожденному пороку сердца — преждевременному закрытию овального окна. На более ранних сроках риск ниже, но назначать препарат без серьезных оснований не рекомендуется.
Витамины группы В при беременности
Разрешено использовать, так как они облегчают боль и улучшают самочувствие будущей матери, а также важны для развития плода.
Основные эффекты витаминов группы В при ишиасе
- Витамин В12 снижает болевые ощущения в спине, улучшает подвижность и восстанавливает миелиновые оболочки нервов.
- Витамин В6 уменьшает боль и улучшает передачу нервных импульсов.
- Витамин В1 улучшает питание нервных клеток и восстанавливает нервную ткань.
Применяются как отдельные препараты с одним витамином — В1, В12 или В6, так и комбинированные средства.
Для беременных женщин разрешены к использованию комбинированные препараты группы В, такие как Беневрон, Плебекс и другие.
Местное лечение
До недавнего времени использование мазей и гелей во время беременности было более свободным. Однако новые исследования показывают, что некоторые препараты могут проникать в кровоток матери через кожу, что негативно сказывается на развитии плода.
Поэтому к местному применению медикаментов в период беременности следует относиться с осторожностью. Например, разогревающие мази не рекомендуется использовать, в то время как мази, гели и кремы с противовоспалительными и обезболивающими свойствами могут применяться.
Что запрещено проводить и принимать во время беременности для лечения ишиаса?
-
Физиотерапевтические процедуры, способные вызвать выкидыш или преждевременные роды.
-
Миорелаксанты (например, Мидокалм, Сирдалуд) могут негативно влиять на развивающийся плод, так как их действие недостаточно изучено. Эти препараты расслабляют мускулатуру и могут привести к выкидышу или преждевременным родам.
Зачем и какая нужна гимнастика для беременных при ишиасе?
Лечебная гимнастика имеет несколько ключевых целей:
- Снижение боли;
- Улучшение кровообращения в позвоночнике;
- Расслабление мышц, поддерживающих позвоночник.
Это улучшает общее состояние и ускоряет восстановление.
Перед занятиями лечебной гимнастикой во время беременности необходимо проконсультироваться с невропатологом и гинекологом.
Рекомендуется осваивать комплекс упражнений под наблюдением кинезитерапевта — специалиста по лечебной гимнастике.
Некоторые простые упражнения будущая мама может выполнять самостоятельно дома.
Комплекс лечебной гимнастики при ишиасе для беременных
Занимайтесь на твердой поверхности, например, на специальном коврике.
1. В положении лежа на спине
- Согните колени и медленно покачайте ногами вправо и влево — по 5-7 раз в каждую сторону, отводя их максимально далеко.
- Вытяните обе ноги, поочередно тяните носочки вперед, затем возвращайте их в исходное положение и расслабляйтесь.
- Согните правую ногу в колене, а левую, выпрямленную, поднимайте вверх с вытянутым носком. Удерживайте левую ногу 3-5 секунд, затем опустите и выполните то же самое для правой ноги.
- Расслабьтесь и потянитесь руками вверх, оставаясь в этом положении 3-5 секунд — это поможет растянуть позвоночник.
Повторяйте каждое упражнение 5-7 раз.
2. В положении лежа на боку
Лягте на левый бок и медленно поднимайте правую ногу вверх, затем опустите. Повторите 5-7 раз. Перевернитесь на правый бок и выполните упражнение для левой ноги.
3. В положении на четвереньках — упражнение «кошка»
Примите положение на четвереньках, руки под углом 90° к плечам, ноги — под тем же углом к тазу. Опустите голову вниз, затем выгните спину вверх. Удерживайтесь 3-5 секунд. Затем выпрямите спину и поднимите голову так, чтобы она была параллельна полу, не запрокидывая ее назад. Повторяйте 7-10 раз.
4. В положении стоя
Встаньте спиной к стене, прижимая поясницу как можно ближе. Удерживайтесь 3-5 секунд, затем расслабьтесь и вернитесь в исходное положение. Повторите 7-10 раз.
На заметку
- Если какое-либо упражнение вызывает трудности или усиливает боль, исключите его.
- Выполняйте движения медленно и плавно, при необходимости делая перерывы.
- Начинайте с легких нагрузок и короткой продолжительности упражнений.
- Упражнения можно повторять два-три раза в день.
- Обратите внимание на дыхание: медленно вдыхайте через нос, а при возвращении в исходное положение — выдыхайте через рот. Это поможет поддерживать ритм.
Не всем будущим мамам разрешается выполнять гимнастику, так как это зависит от срока и состояния беременности.
Абсолютные противопоказания
- Повышенный тонус матки, угроза выкидыша или преждевременных родов, подтекание околоплодных вод.
- Частичная или полная преждевременная отслойка плаценты.
- Маточное кровотечение, даже в виде «мазни». В этом случае следует незамедлительно обратиться за медицинской помощью, так как кровотечение угрожает жизни матери и плода.
Во всех остальных случаях интенсивность нагрузок и объем упражнений обсуждайте с врачом.
Как проводится профилактика ишиаса при беременности?
Подготовку к материнству лучше начинать до беременности, занимаясь физической активностью.
Даже после положительного теста на беременность никогда не поздно начать профилактику ишиаса. В этом помогут плавание, йога и пилатес для беременных.
Эти занятия укрепляют мышцы спины, таза и живота, что поможет позвоночнику справляться с увеличенной нагрузкой по мере роста срока беременности и обеспечит успешные роды.
Перед началом тренировок обязательно проконсультируйтесь с гинекологом и невропатологом. Существуют ситуации, когда рекомендуется отказаться от физической активности:
- Угроза прерывания беременности или выкидыша;
- Предлежание плаценты;
- Повышенный тонус матки;
- Подтекание околоплодных вод;
- Маточное кровотечение и преждевременная отслойка плаценты;
- Любые выделения из влагалища — противопоказание только для посещения бассейна.
Во всех остальных случаях решение о занятиях принимает врач, учитывая особенности беременности и наличие других заболеваний у будущей мамы.
Важно помнить, что если до беременности женщина вела малоподвижный образ жизни, чрезмерная физическая нагрузка может негативно сказаться на здоровье. Поэтому разумно избегать интенсивных тренировок.
Вопрос-ответ
Какое лекарство снимает воспаление седалищного нерва?
Диклофенак, Вольтарен, Диклоберл, Ортофен используют при лечении защемления седалищного нерва и нестероидные противовоспалительные средства. Наиболее распространенными являются Диклофенак, Вольтарен, Диклоберл, Ортофен.
Что ни в коем случае нельзя делать при защемлении седалищного нерва?
Что нельзя делать при обострении защемления? Не рекомендуется активно двигаться: при сильной боли необходимо максимально ограничить двигательную активность. Если есть подозрение на воспаление, то ни греть, ни растирать больное место нельзя.
Как понять, что у тебя ишиас?
Ишиас проявляется болями, которые иррадиируют по задней части ноги, начиная от поясницы и доходя до стопы, часто сопровождаясь онемением или покалыванием. Также могут наблюдаться слабость в ноге и затруднения при движении. Если вы испытываете такие симптомы, особенно после травмы или длительного сидения, стоит обратиться к врачу для диагностики и лечения.
Что хорошо помогает от седалищного нерва?
К самым эффективным мазям относятся Капсикам, Никлофлекс, Траумель С, Хондроитина сульфат, Терафлекс М, Нимесулид, Диклофенак, Ибупрофен-мазь. Лечение уколами назначается только при сильных болях, если другие средства не помогают.
Советы
СОВЕТ №1
Регулярно выполняйте упражнения для укрепления мышц спины и живота. Это поможет поддерживать правильную осанку и снизить нагрузку на позвоночник, что может уменьшить риск возникновения ишиаса.
СОВЕТ №2
Обратите внимание на свою осанку при сидении и стоянии. Используйте эргономичные стулья и старайтесь не оставаться в одной позе слишком долго. Правильная осанка поможет снизить давление на седалищный нерв.
СОВЕТ №3
Не забывайте о важности растяжки. Регулярные растяжки ног и спины могут помочь улучшить гибкость и уменьшить напряжение в мышцах, что может облегчить симптомы ишиаса.
СОВЕТ №4
При первых симптомах ишиаса не откладывайте визит к врачу. Ранняя диагностика и лечение помогут избежать осложнений и ускорят процесс выздоровления.