Анатомия нервов
Нервная система человека обеспечивает функционирование тканей, органов и систем организма, а также их взаимодействие с окружающей средой. Она делится на центральную и периферическую части. Центральная включает головной и спинной мозг, а периферическая состоит из нервов, отходящих от центральной системы к органам и тканям. Головной мозг содержит двенадцать пар черепно-мозговых нервов.
Черепно-мозговые нервы
| Пара нервов | Название нерва | Функция |
| I | обонятельный | восприятие запахов |
| II | зрительный | обеспечение зрения |
| III | глазодвигательный | управление движением глаз, регулирование зрачка, поднятие верхнего века |
| IV | блоковой | движение глаза вниз и в сторону |
| V | тройничный | управление жевательными мышцами, восприятие боли и тактильных ощущений на лице |
| VI | отводящий | движение глаза в сторону |
| VII | лицевой | управление мимическими мышцами, восприятие вкуса, работа слезных и слюнных желез |
| VIII | преддверно-улитковый | иннервация внутреннего уха, слух и равновесие |
| IX | языкоглоточный | управление мышцами неба и глотки, работа околоушной железы, чувствительность ротовой полости и уха |
| X | блуждающий | управление мышцами неба и глотки, чувствительность ротовой полости и уха, регуляция сердечной деятельности, работа желудка и кишечника |
| XI | добавочный | управление мышцами неба и глотки, повороты головы, движение плеча и лопатки |
| XII | подъязычный | управление мышцами языка и круговой мышцей рта |
Пары спинномозговых нервов:
- 8 пар шейных нервов;
- 12 пар грудных нервов;
- 5 пар поясничных нервов;
- 5 пар крестцовых нервов;
- 1 пара копчиковых нервов.
В грудном отделе нервы отходят отдельно, иннервируя межреберные мышцы и кожу груди и живота. В других отделах нервы переплетаются, образуя сплетения.
Спинномозговые нервные сплетения
| Нервные сплетения | Примеры нервов | Иннервируемые органы |
| шейное сплетение | диафрагмальный нерв | кожа затылка, уха, шеи; мышцы шеи и диафрагма |
| плечевое сплетение | срединный нерв | мышцы шеи, плеча и верхней конечности |
| локтевой нерв | плечевой сустав и кости верхней конечности | |
| лучевой нерв | кожа плеча и верхней конечности | |
| поясничное сплетение | бедренный нерв | кожа нижней части живота и нижней конечности; мышцы живота и бедра |
| крестцовое сплетение | седалищный нерв | мышцы ягодиц и задней части бедра |
| ягодичные нервы | кожа ягодичной области и промежности | |
| половой нерв | кости и суставы нижней конечности | |
| копчиковое сплетение | копчиковый нерв | кожа копчиковой области и заднего прохода |
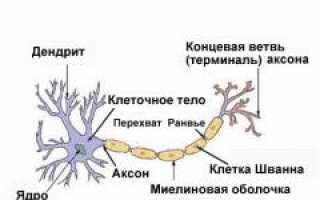
На клеточном уровне нервная система состоит из нейронов и их отростков (аксонов и дендритов). Тела нейронов формируют центры в головном мозге, а их аксоны образуют нервные волокна, входящие в состав белого вещества головного и спинного мозга, а также нервов. Связь между нейронами осуществляется через синапсы с помощью химических веществ или электрических сигналов.
Невринома, или шваннома, представляет собой доброкачественную опухоль, возникающую из клеток Шванна, которые образуют миелиновую оболочку нервов. Врачи отмечают, что точные причины её возникновения до конца не изучены, однако генетические факторы и воздействие радиации могут играть значительную роль. Симптомы зависят от локализации опухоли и могут включать боль, онемение, слабость в конечностях, а также нарушения слуха или равновесия, если затрагиваются слуховые нервы.
Диагностика невриномы обычно включает магнитно-резонансную томографию (МРТ) и компьютерную томографию (КТ), что позволяет точно определить размер и расположение опухоли. Лечение может варьироваться от наблюдения за опухолью до хирургического вмешательства, особенно если она вызывает значительные симптомы или угрожает функциям нервов. Врачи подчеркивают важность индивидуального подхода к каждому пациенту, учитывая его состояние и предпочтения, что позволяет выбрать наилучший вариант терапии.

Классификация и функции нервных волокон
Нервные волокна делятся на миелинизированные и немиелинизированные. Миелинизированные волокна имеют аксон, окруженный миелиновой оболочкой, образованной шванновскими клетками, которые обвивают аксон, как изоляционная лента. Эти волокна толще немиелинизированных. Миелиновая оболочка прерывается каждые 1 миллиметр, образуя перехваты. Шванновские клетки также способствуют росту шванномы.
Функции нервной клетки:
- обработка и преобразование информации от органов и внешней среды в нервный импульс;
- передача импульса к головному и спинному мозгу.
Немиелинизированные волокна передают информацию от кожных рецепторов (тактильных, температурных и рецепторов давления), тогда как миелинизированные собирают и передают данные от мышц, органов и систем организма.
Нервы могут содержать различное количество нервных пучков обоих типов. Некоторые нервы, состоящие из небольшого количества пучков, называются монофункциональными (например, глазодвигательный, подъязычный и отводящий нервы) и выполняют одну функцию – движение определенной мышцы. Нервы с множеством пучков образуют сплетения, такие как шейное, плечевое и пояснично-крестцовое. Пучки окружены несколькими слоями соединительной ткани, между которыми проходят кровеносные и лимфатические сосуды, обеспечивающие питание нерва.
Таким образом, нервы функционируют как «провода», передающие информацию от периферии к центральной нервной системе и обратно в виде нервных импульсов. Повреждение нервных волокон нарушает их функции. Например, при акустической шванноме могут пострадать слух и равновесие.
Скорость передачи нервного импульса зависит от типа нервных пучков. Миелинизированные пучки передают импульсы в десятки и сотни раз быстрее, чем немиелинизированные. Это связано с тем, что миелиновая оболочка не пропускает импульсы, и они «скачут» от одного перехвата к другому. Скорость передачи импульса может достигать 120 метров в секунду для миелинизированных волокон и до двух метров в секунду для немиелинизированных.
Основные законы проведения импульсов:
- закон двустороннего проведения;
- закон изолированного проведения;
- закон целостности.
Согласно закону двустороннего проведения, импульс движется по нервному волокну в обе стороны от места его возникновения. По закону изолированного проведения импульс распространяется строго по одному нервному волокну, не переходя на соседние. Закон целостности гласит, что нервное волокно может проводить импульс только при сохранении его анатомической и физиологической целостности. Повреждение волокна или негативные внешние воздействия нарушают его целостность, останавливая передачу импульса и не позволяя информации достигать своей цели. Любое повреждение нерва может вызвать сбой в работе органа или ткани, которые он иннервирует.
| Характеристика | Описание | Примечания |
|---|---|---|
| Причины нев риномы (шванномы) | Генетические мутации (например, мутация гена NF2), спонтанные генетические изменения | В большинстве случаев причина неизвестна. Генетическая предрасположенность увеличивает риск. |
| Симптомы и признаки (зависит от локализации) | Головная боль, головокружение, потеря слуха, шум в ушах (тиннитус), нарушение равновесия, слабость в лицевых мышцах, боль в лице, нарушение чувствительности лица, расстройства зрения | Симптомы могут быть неспецифичными и варьироваться в зависимости от размера и расположения опухоли. Постепенное развитие симптомов характерно. |
| Диагностика | МРТ головного мозга с контрастом, аудиометрия, электрокохлеография, потенциалы вызванной активности слухового нерва (ВАЕР), компьютерная томография (КТ) | МРТ является основным методом диагностики. Другие исследования помогают оценить функцию слуха и вестибулярного аппарата. |
| Лечение | Хирургическое удаление, стереотаксическая радиохирургия (гамма-нож, кибер-нож), наблюдение (при небольших размерах и отсутствии симптомов) | Выбор метода лечения зависит от размера опухоли, локализации, симптомов и общего состояния пациента. Хирургическое вмешательство может быть сопряжено с риском повреждения слуха и других черепно-мозговых нервов. |
| Прогноз | В целом благоприятный при своевременной диагностике и адекватном лечении. Прогноз зависит от размера опухоли, локализации и выбранного метода лечения. | Рецидивы возможны, особенно после неполного удаления опухоли. Регулярное наблюдение после лечения необходимо. |
Причины невриномы
Причины неврином, как и большинства опухолей нервной системы, до конца не изучены. Эта опухоль возникает из-за увеличения числа шванновских клеток, составляющих миелинизированные нервные волокна, поэтому невриному называют шванномой.
Невринома связана с мутацией генов на 22-й хромосоме, которые отвечают за выработку белка, сдерживающего рост шванновских клеток. Нарушение синтеза этого белка приводит к их избыточному размножению. Причины мутаций в 22-й хромосоме неясны, но существуют факторы риска, способствующие их возникновению.
Факторы риска развития невриномы:
- высокие дозы радиации в детстве;
- длительное воздействие химических веществ;
- наличие нейрофиброматоза второго типа у пациента или его родителей;
- наследственная предрасположенность к опухолям;
- наличие других доброкачественных образований.
Генетическая предрасположенность играет важную роль в развитии невриномы. Это подтверждается тем, что невринома часто встречается у людей с нейрофиброматозом второго типа — наследственным заболеванием, увеличивающим риск появления нейрофибром. Если хотя бы один из родителей страдает этим заболеванием, вероятность его наследования ребенком превышает 50 процентов.
Невринома, или шваннома, представляет собой доброкачественную опухоль, возникающую из клеток Шванна, которые образуют миелиновую оболочку нервов. Люди, столкнувшиеся с этой проблемой, часто сообщают о различных симптомах, включая шум в ушах, потерю слуха и головокружение. Эти проявления могут варьироваться в зависимости от локализации опухоли. Основные причины возникновения невриномы до конца не изучены, но генетические факторы и воздействие радиации могут играть роль.
Диагностика включает в себя магнитно-резонансную томографию (МРТ), которая позволяет визуализировать опухоль и оценить её размер. Лечение может варьироваться от наблюдения за состоянием до хирургического вмешательства, особенно если опухоль вызывает значительные симптомы или растёт. Важно, чтобы пациенты обсуждали свои симптомы с врачом, чтобы получить своевременную помощь и избежать осложнений.

Симптомы и признаки невриномы различной локализации
Симптоматика невриномы зависит от ее расположения и размеров. Внутричерепная невринома вызывает черепно-мозговые проявления, спинальная — симптомы, связанные со спинным мозгом. Невриномы периферических нервов приводят к нарушениям чувствительности в конечностях. Увеличение размеров невриномы и прорастание в окружающие ткани вызывают компрессию, что приводит к симптомам сжатия затронутого органа.

Невринома слухового нерва
Клиника невриномы слухового нерва включает симптомы, связанные с поражением нерва, стволовые симптомы и нарушения со стороны мозжечка.
Симптомы поражения нерва
В 90% случаев невринома затрагивает слуховой нерв с одной стороны, что приводит к симптомам только с этой стороны. В редких случаях, при двусторонней опухоли, симптомы могут проявляться с обеих сторон.
Клинические проявления поражения слухового нерва:
- шум в ушах;
- ухудшение слуха;
- головокружение и проблемы с координацией.
Шум в ушах
Шум в ушах — первый признак поражения слухового нерва, наблюдаемый у 70% пациентов с невриномой. Симптом может проявляться даже при небольших размерах опухоли. При односторонней невриноме шум ощущается в одном ухе, при двусторонней — в обоих.
Ухудшение слуха
Ухудшение слуха — один из первых симптомов невриномы, встречающийся в 95% случаев. Тугоухость развивается постепенно, начиная с высоких частот. Пациенты часто жалуются на трудности восприятия голоса по телефону. Резкое ухудшение слуха встречается редко, обычно оно наблюдается на одной стороне, в то время как на другой слух остается нормальным.
Головокружение и проблемы с координацией
Нарушения координации движений возникают в 60% случаев на более поздних стадиях, когда опухоль достигает размеров более 4-5 см. Эти симптомы связаны с поражением вестибулярной части нерва. Сначала появляются ощущения неустойчивости при резких поворотах головы, затем постоянные проблемы с равновесием и головокружение, которое может сопровождаться тошнотой, рвотой и обмороками.
С ростом опухоли она начинает сжимать соседние нервы. Первым страдает тройничный нерв.
Симптомы сдавливания тройничного нерва
Эти симптомы наблюдаются в 15% случаев. Поражение тройничного нерва указывает на размеры опухоли более 2 см. Могут возникать нарушения чувствительности лица и болевые ощущения на стороне поражения. Боли имеют тупой, постоянный характер и часто путаются с зубной болью. На более поздних стадиях возможны слабость и атрофия жевательных мышц.
Симптомы сдавливания лицевого и отводящего нерва
Эти симптомы возникают при размерах опухоли более 4 см. При поражении лицевого нерва могут наблюдаться потеря вкуса, расстройства слюноотделения и нарушения чувствительности лица. При сдавливании отводящего нерва может развиться косоглазие и двоение в глазах.
Если опухоль продолжает расти, она начинает сжимать ствол мозга и жизненно важные центры, что может привести к нарушениям речи, глотания и дыхания, а также повышенному артериальному давлению. В тяжелых случаях возможны расстройства психики и спутанность сознания.
Если невринома развивается на фоне нейрофиброматоза, что встречается в 25% случаев, к симптомам добавляются признаки нейрофиброматоза, такие как гиперпигментация кожи, коричневые пятна и костные аномалии.
Стадии развития опухоли
На основе клинической картины можно предположить размер невриномы. Опухоли до 2 см вызывают дисфункции тройничного, лицевого и преддверно-улиткового нервов. Эта стадия называется начальной ( первая стадия).
При размерах опухоли от 2 до 4 см появляются симптомы сдавливания ствола мозга и мозжечка. Эта стадия называется стадией выраженных клинических изменений ( вторая стадия). Она проявляется полной потерей слуха, утратой вкуса и параличом тройничного и лицевого нерва.
Рост опухоли более 4 см соответствует третьей стадии ( третья стадия). На этом этапе к поражению черепно-мозговых нервов добавляется синдром внутричерепной гипертензии, а также нарушения речи, глотания и выраженные мозжечковые расстройства.
Невринома тройничного нерва
Невринома тройничного нерва — вторая по распространенности опухоль среди подобных образований. Симптомы шванномы зависят от ее размеров.
Признаки невриномы тройничного нерва:
- потеря чувствительности в области лица — покалывание, онемение, холод;
- слабость жевательных мышц — парез;
- тупая боль на пораженной стороне лица;
- изменения вкусовых ощущений;
- галлюцинации вкуса и обоняния.
На ранних стадиях наблюдается потеря чувствительности в одной половине лица, затем добавляется слабость жевательных мышц.
Если опухоль сдавливает височную область, могут возникнуть обонятельные и вкусовые галлюцинации. Человек начинает ощущать несуществующие запахи, которые могут быть как приятными, так и неприятными. Вкусовые галлюцинации проявляются в ощущении различных вкусов без реального источника (например, пищи), что может негативно сказаться на аппетите и привести к отказу от еды.
Невринома позвоночника
Невринома чаще всего возникает в шейном или грудном отделах позвоночника, реже — в поясничном. Эта опухоль относится к экстрамедуллярным, располагаясь вокруг спинного мозга и сжимая его.
Для невриномы позвоночника характерны несколько синдромов.
Синдромы невриномы позвоночника:
- корешковый болевой синдром;
- синдром вегетативных нарушений;
- синдром поражения поперечника спинного мозга.
Корешковый болевой синдром
Симптомы зависят от поврежденного корешка. Передние корешки отвечают за двигательную функцию, и их поражение может привести к параличу соответствующих мышц. При повреждении заднего чувствительного корешка возникают нарушения чувствительности и болевой синдром.
Симптомы нарушения чувствительности при шванноме:
- онемение;
- ощущение ползания мурашек;
- ощущение холода или тепла.
Эти проявления локализуются в участках тела, иннервируемых соответствующим спинномозговым сплетением. Например, при невриноме в шейном или грудном отделах симптомы могут проявляться в области затылка, шеи, плеча или локтя. При опухоли в поясничном отделе нарушения чувствительности могут ощущаться в нижней части живота или ногах.
Для невриномы поясничного и крестцового отделов характерны слабость и снижение силы в ногах, а также скованность.
Корешковый синдром проходит в двух стадиях: раздражения и выпадения функции. Первая стадия проявляется периодическими нарушениями чувствительности, затем наступает ее снижение (гипестезия) в зоне иннервации поврежденного корешка. Если невринома большая и затрагивает несколько корешков, может произойти полная утрата чувствительности (анестезия) в этом сегменте.
Основным проявлением корешкового синдрома является боль. Невринома спинного мозга вызывает острые боли, усиливающиеся в горизонтальном положении и уменьшающиеся в вертикальном. При сдавлении нервного корешка в шейной области боль может ощущаться в шее, грудной клетке или между лопатками. В некоторых случаях боль может имитировать стенокардию, локализуясь за грудиной и отдавая в руку или лопатку.
Синдром вегетативных нарушений
Этот синдром проявляется нарушениями функций тазовых органов, расстройствами пищеварительной системы и сердечно-сосудистой деятельности. Тип и выраженность расстройств зависят от локализации невриномы.
При невриноме шейного отдела могут возникать расстройства дыхания, нарушения глотания и повышение артериального давления. Невринома грудного отдела может вызывать проблемы с сердечной деятельностью и боли в области желудка или поджелудочной железы. Нарушения сердечной деятельности могут проявляться брадикардией и нарушением проводимости.
Если невринома расположена ниже поясницы, это может привести к нарушениям мочеиспускания и дефекации, а также к проблемам с эректильной функцией. Вегетативные нарушения могут сопровождаться повышенным потоотделением, покраснением или побледнением кожи.
Синдром поражения поперечника спинного мозга
Этот синдром, известный как синдром Броун-Секара, включает спастический паралич на стороне, где расположена невринома, а также нарушение глубокой чувствительности (мышечно-суставного чувства). На стороне поражения могут развиваться вегетативные и трофические нарушения.
Симптомы поражения поперечника спинного мозга:
- парез или паралич мышц на стороне поражения;
- утрата болевой и температурной чувствительности на противоположной стороне;
- снижение ощущения боли при нажатии на мышцы и суставы (мышечно-суставное чувство);
- сосудодвигательные расстройства на стороне поражения.
Сначала развивается вялый паралич, характеризующийся снижением тонуса и силы мышц, а также утратой рефлексов. Позже могут возникнуть спастические параличи, для которых характерны повышенный тонус и мышечное напряжение (спазм).
Иногда невринома может прорастать через межпозвоночные отверстия, что чаще всего наблюдается при невриноме шейного отдела. Такая опухоль может сопровождаться костными аномалиями и на рентгене выглядит как песочные часы.
Невринома периферических нервов
Эти опухоли обычно располагаются на поверхности и растут медленно. Симптомы невриномы периферических нервов зависят от иннервируемого органа. Чаще всего невринома проявляется односторонне в виде небольшого округлого уплотнения вдоль нерва.
Основной признак невриномы — боль, локализующаяся вдоль нерва и усиливающаяся при нажатии. Болевые ощущения могут быть резкими и стреляющими, иногда вызывая онемение. Первые проявления невриномы — нарушения чувствительности, такие как онемение, ощущение ползания мурашек или похолодание в области нервного окончания. Со временем к ним добавляются мышечная слабость и проблемы с движением, особенно если невринома расположена в верхних или нижних конечностях.
Невринома может развиваться без предшествующих травм или повреждений нерва.
Диагностика невриномы
Диагностика невриномы включает клинические и параклинические исследования. Выбор метода зависит от предполагаемого местоположения опухоли.
Способы диагностики невриномы:
- неврологическое исследование;
- аудиометрия;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ).
Неврологическое обследование
Неврологическое обследование включает анализ черепно-мозговых нервов и оценку рефлексов. Патологические симптомы зависят от расположения невриномы.
Симптомы поражения черепно-мозговых нервов:
- нистагм;
- проблемы с равновесием и походкой;
- нарушения слуха;
- изменения чувствительности кожи лица;
- двоение в глазах;
- снижение или отсутствие роговичного и глотательного рефлексов;
- парез лицевого нерва.
Нистагм
Непроизвольные колебания глаз (или одного из них) называются нистагмом. Это состояние выявляется, когда врач просит пациента следить за движением молоточка или пальца.
Нарушение равновесия и походки
Проблемы с равновесием определяются с помощью пробы Ромберга: пациент закрывает глаза и вытягивает руки, ноги должны быть вместе. Наклон в одну сторону указывает на поражение восьмой пары нервов, отвечающих за равновесие. Также могут наблюдаться нарушения походки и координации.
При поворотах головы у пациента возникает головокружение и тошнота, что называется вестибулярной атаксией. При значительном увеличении опухоли, сдавливающей мозжечок, может проявляться мозжечковая атаксия. Врач может попросить пациента пройтись, и в этом случае будет заметна неуверенная, шаткая походка.
Симптомы поражения слухового аппарата
Для диагностики этих симптомов врач использует камертон. Он подносится к уху пациента, затем ставится на кость черепа позади уха для проверки костной проводимости (проба Ринне). При норме звук должен слышаться одинаково в обоих ушах, но при невриноме лучше слышно со стороны здорового уха.
Нарушение чувствительности кожи лица
Врач использует иголочку для проверки чувствительности кожи лица, исследуя симметричные участки. При невриноме тройничного нерва или большой невриноме слухового нерва чувствительность может снижаться на стороне поражения. При двусторонних невриномах чувствительность может отсутствовать на обоих участках лица.
Двоение в глазах
Двоение в глазах (диплопия) может возникать при невриноме отводящего нерва, что встречается редко. Чаще это наблюдается при больших размерах невриномы слухового нерва, сдавливающей отводящий нерв.
Снижение или отсутствие роговичного и глотательного рефлекса
Отсутствие или ослабление роговичного рефлекса — ранний признак невриномы тройничного нерва. Этот рефлекс проверяется легким прикосновением к роговице. Здоровый человек реагирует морганием, однако при невриноме тройничного нерва рефлекс может ослабевать.
Глотательный рефлекс проверяется шпателем, касающимся глотки. В норме это вызывает глотание, но при поражении языкоглоточного нерва он может ослабевать или исчезать, особенно при больших опухолях.
Парез лицевого нерва
Этот симптом возникает, когда невринома расположена во внутреннем слуховом проходе. Он включает расстройства слюноотделения и вкуса, а также асимметрию лица. Асимметрия заметна при эмоциональных реакциях: при нахмуривании лба на пораженной стороне кожа не образует складок, а веки не смыкаются полностью. Часть лица может выглядеть амимично — носогубная складка сглажена, уголок рта опущен.
Симптомы поражения спинномозговых нервов при невриноме позвоночника:
- мышечная слабость;
- скованность движений;
- нарушения чувствительности;
- увеличение сухожильных рефлексов.
Мышечная слабость
Слабость в конечностях — важный признак поражения спинномозговых нервов. Врач проверяет силу в руках, прося пациента сжать два его пальца, затем оценивает силу в нижних конечностях, прося поднять одну ногу, а затем другую. Мышечная сила оценивается по шкале от 0 до 5, где 5 — нормальная сила, а 0 — полное отсутствие движения.
Скованность движений
Скованность проявляется повышенным мышечным тонусом и устойчивым сопротивлением. Врач просит пациента расслабить руку и проверяет ее движение в плечевом, локтевом и запястном суставах. При попытке «разболтать» руку врач сталкивается с сопротивлением.
Нарушение чувствительности
Врач проверяет тактильную, болевую и холодовую чувствительность. Холодовая чувствительность проверяется с помощью теплых и холодных пробирок, а болевая — с помощью алгезиметра. При шванноме позвоночника отмечается утрата тактильной чувствительности на стороне локализации шванномы и ослабление холодовой и болевой чувствительности на противоположной стороне.
Повышение сухожильных рефлексов
Увеличение сухожильных рефлексов (коленного, ахиллового) на нижних конечностях указывает на поражение спинного мозга, что наблюдается при объемных невриномах. Коленный рефлекс вызывается ударом молоточка по сухожилию четырехглавой мышцы, расположенной чуть ниже коленной чашечки, что приводит к разгибанию голени. Ахиллов рефлекс проверяется ударом молоточка по ахиллову сухожилию, вызывая разгибание голеностопного сустава.
Выраженность сухожильных рефлексов оценивается по шкале от 0 до 4, где 0 — отсутствие рефлекса, 2 — нормальный рефлекс, а 4 — выраженный рефлекс.
Аудиограмма
Аудиограмма определяет степень потери слуха при невриноме слухового нерва. В более чем 90% случаев фиксируется односторонняя тугоухость. Метод основан на проверке слуха с помощью звуков различной громкости (от 0 до 120 дБ) и частоты (в Гц).
Кривая звуковой регистрации создается для каждого уха отдельно: график для левого уха обозначается синим, для правого – красным. График строится по двум осям: оси частоты и оси громкости. Горизонтальная ось представляет громкость в децибелах, где 0 дБ соответствует тихому звуку, 50-60 дБ – уровню человеческого голоса, а 120 дБ – звуку реактивного самолета. Вертикальная ось отображает частоту в герцах; например, звук телефона имеет частоту 8000 Гц.
Существует множество видов тугоухости, однако для невриномы характерна нейросенсорная тугоухость. Аудиограмма также позволяет отслеживать динамику ухудшения слуха при шванноме слухового нерва.
КТ и ЯМР
Оба метода важны для диагностики неврином головного и спинного мозга, позволяя исследовать мозговые ткани. Компьютерная томография (КТ) имеет ограничения: она обнаруживает невриномы только размером более 1 сантиметра. Однако существуют косвенные признаки, указывающие на наличие невриномы, например, расширение внутреннего слухового прохода при акустической невриноме.
Магнитно-резонансная томография (МРТ) предоставляет более полную информацию и может выявлять невриномы даже небольших размеров. Невриномы обычно имеют округлую форму, и МРТ позволяет четко визуализировать их гладкие и четкие края. В некоторых случаях опухоль может выглядеть как свисающая капля. При использовании контрастного вещества шваннома активно накапливает контраст, что проявляется в виде белого округлого образования на снимке.
При невриноме спинного мозга также наблюдается округлое опухолевидное образование. Если невринома прорастает через межпозвоночное отверстие, она может принимать форму песочных часов, что хорошо видно на КТ.
Лечение невриномы хирургически
Когда нужна операция?
Ситуации, требующие хирургического вмешательства для удаления невриномы:
- рост опухоли после радиохирургического лечения;
- увеличение размеров образования;
- появление новых симптомов или усиление существующих.
При невриноме слухового нерва операция помогает сохранить функцию лицевого нерва, предотвращая лицевой паралич и утрату слуха. Операции при невриноме позвоночника проводятся, если опухоль не прорастает в мозговую оболочку, что позволяет полностью удалить образование с капсулой. В противном случае выполняется частичное удаление.
Противопоказания для хирургического лечения:
- возраст старше 65 лет;
- тяжелое общее состояние;
- наличие сердечно-сосудистых и других заболеваний.
Как производится операция?
Оперативное вмешательство включает разрез и вскрытие черепной коробки для удаления опухоли.
Показания для операции:
- небольшая опухоль без нарушения слуха;
- возраст пациента до 60 лет;
- крупная опухоль (более 3,5 – 6 см).
Подготовка к операции
За 48 часов до операции назначаются стероиды, а перед вмешательством — антибиотики. За неделю до операции прекращается прием аспирина, противовоспалительных средств, клопидогрела, варфарина и других антикоагулянтов.
Метод удаления опухоли выбирается в зависимости от ее размеров, расположения и степени потери слуха. Все операции по удалению невриномы проводятся под общей анестезией и могут длиться от шести до двенадцати часов.
Методы хирургического доступа:
- транслабиринтный доступ;
- ретросигмовидный (подзатылочный) доступ;
- поперечно-височный доступ (через среднюю черепную ямку).
Транслабиринтный метод
Этот метод подходит при значительной потере слуха или опухолях до трех сантиметров, которые нельзя удалить другими способами. Создается отверстие за ухом для доступа к слуховому проходу и опухоли. Удаляются сосцевидный отросток и кость внутреннего уха. Хирург видит лицевой нерв и опухоль, что снижает риск осложнений, но после операции наблюдается постоянная потеря слуха на стороне вмешательства.
Ретросигмовидный метод
Подзатылочный доступ позволяет оперировать опухоли более трех сантиметров. Вскрытие черепа происходит позади уха. Этот метод подходит для удаления как небольших, так и крупных неврином и позволяет сохранить слух.
Удаление невриномы через среднюю черепную ямку
Поперечно-височный доступ используется для опухолей до одного сантиметра. Надрез делается над ушной раковиной, выполняется трепанация височной кости, и удаление невриномы происходит через внутренний слуховой проход. Этот метод обеспечивает высокую вероятность сохранения слуховой функции.
Реабилитация после операции
Удаление невриномы связано с рисками, включая нарушения функций лицевого нерва и слуха. Вероятность осложнений зависит от размера опухоли: чем больше опухоль, тем выше риск травматизации.
Последствия после удаления невриномы:
- сухость глаз;
- нарушения координации;
- шум в ушах;
- онемение лицевых участков;
- головные боли;
- инфекции;
- кровотечения.
После операции пациент проводит ночь под наблюдением в отделении интенсивной терапии. Общая продолжительность пребывания в стационаре составляет от четырех до семи дней.
Восстановление после операции
Послеоперационный период включает ранний, восстановительный и реабилитационный этапы. На раннем этапе назначается лечение для поддержки жизненно важных функций и предотвращения инфекций. Последующие этапы включают регулярные обследования для исключения рецидивов и реабилитационные мероприятия для восстановления слуха и подвижности лицевых мышц. После выписки важно следовать рекомендациям для ускорения восстановления и предотвращения осложнений.
Уход за послеоперационной раной:
- регулярно менять повязку;
- поддерживать область разреза в чистоте и сухости;
- в течение двух недель избегать мытья головы;
- на протяжении месяца исключить использование косметики для волос;
- в течение трех месяцев воздерживаться от авиаперелетов.
В течение нескольких лет необходимо проходить МРТ для выявления возможного роста опухоли. При появлении новых симптомов или повторении старых жалоб следует обратиться к врачу.
Симптомы, при которых необходимо обратиться в больницу:
- признаки инфекции (лихорадка, озноб);
- кровотечения и выделения из области разреза;
- покраснение, отечность и боль в месте разреза;
- напряжение затылочных мышц;
- тошнота и рвота.
Питание
Рацион после операции должен способствовать нормализации обмена веществ и заживлению раны. Рекомендуется включать продукты, богатые витамином С (болгарский перец, шиповник, киви). Ненасыщенные жирные кислоты из грецких орехов и красной рыбы помогут повысить иммунитет и предотвратить осложнения.
Для восстановления сил важны незаменимые жирные кислоты, которые также способствуют нормализации работы центральной нервной системы и мозга.
Продукты, содержащие незаменимые жирные кислоты:
- арахис, молочные продукты, бобовые и зерновые – источник валина;
- говяжья печень, миндаль, кешью, куриное мясо – источник изолейцина;
- бурый рис, орехи, куриное мясо, овес, чечевица – источник лейцина;
- молочные продукты, яйца, бобовые – источник треонина.
Продукты, которые следует исключить в послеоперационный период:
- жирные сорта мяса;
- острые и соленые блюда;
- шоколад и какао;
- кофе;
- капуста и кукуруза;
- грибы;
- семечки.
Начинать прием пищи после операции рекомендуется с легких полужидких супов или каш на воде. Питание должно быть дробным – не менее пяти раз в день, порции не более двухсот граммов.
Лечение невриномы радиотерапией
Когда необходима радиотерапия?
Радиотерапия назначается при опухолях небольших и средних размеров (до 35 мм), а также при росте невриномы у пожилых пациентов или отказе от хирургического вмешательства.
Показания для радиотерапии:
- невринома в труднодоступной области;
- опухоль рядом с важными органами;
- возраст старше 60 лет;
- серьезные сердечно-сосудистые заболевания;
- последняя стадия диабета;
- почечная недостаточность.
Радиотерапия подходит как для первичного обнаружения невриномы, так и для пациентов с рецидивами или продолжающимся ростом опухоли после операции. Если полное удаление опухоли невозможно без риска для здоровья, радиотерапия может быть рекомендована как дополнительное лечение.
Суть метода
Радиотерапия использует ионизирующее излучение, включая рентгеновские, гамма- и бета-лучи, нейтронное излучение и пучки элементарных частиц. При внешнем облучении источник радиации находится вне тела и направляется на опухоль.
Этапы радиотерапии:
- определение местоположения опухоли;
- фиксация пациента;
- настройка луча;
- выбор формы луча, соответствующей форме опухоли;
- применение дозы облучения для повреждения аномальных клеток, сохраняя здоровые ткани.
Подготовка к радиотерапии:
- неврологическое обследование;
- рентгенография, МРТ, КТ и другие диагностические процедуры;
- дополнительные анализы.
Процедура радиотерапии безболезненна и не травмирует. Период восстановления после радиотерапии короче, чем после операции.
Основные установки для радиотерапии:
- гамма-нож;
- кибер-нож;
- линейный медицинский ускоритель;
- протонный ускоритель.
Гамма-нож
Гамма-нож — радиохирургическая система для терапии опухолей черепа. Принцип работы основан на облучении невриномы множеством тонких пучков гамма-излучения. Каждый пучок не повреждает мозговые ткани, но в точке пересечения создается необходимая доза радиации для уничтожения опухоли.
Как проходит процесс лечения?
Перед процедурой с помощью стереотаксической рамки определяется точное местоположение опухоли. Металлическая рамка фиксируется на голове пациента под местной анестезией. Затем выполняются МРТ и КТ-снимки для установления оптимальной точки пересечения радиационных лучей. На основе данных разрабатывается план лечения, который передается на пульт управления.
Факторы, учитываемые при радиотерапии:
- местоположение опухоли;
- форма новообразования;
- близлежащие здоровые ткани;
- соседние критически важные органы;
- общая доза облучения.
На голову пациента надевается специальный шлем с источниками радиоактивного кобальта. Пациент занимает горизонтальное положение, а под головой устанавливается устройство для фиксации. Излучение от головок на шлеме направляется в изоцентр, где лучи пересекаются и разрушают клетки опухоли. Главное отличие этого метода от других видов лучевой терапии — воздействие нескольких пучков радиации одновременно. Процедура проходит без общей анестезии и занимает от одного до шести часов в зависимости от оборудования. В течение облучения поддерживается двусторонняя аудио- и видеосвязь с пациентом.
Кибер-нож
Кибер-нож — радиохирургическая система, использующая рентгеновское излучение для облучения.
Компоненты устройства:
- кушетка для пациента;
- роботизированная установка с источником радиации;
- рентгеновские камеры и устройства для мониторинга опухоли;
- компьютерная система управления.
Робот перемещается в шести направлениях, что обеспечивает точное воздействие на любые участки тела. Перед каждой сессией облучения система выполняет КТ и МРТ для точного нацеливания лучей на опухоль, что исключает необходимость фиксировать пациента и использовать стереотаксическую рамку. В отличие от гамма-ножа, кибер-нож подходит для лечения не только акустической невриномы, но и других опухолей.
Как проходит процедура лечения?
Перед терапией невриномы в черепной полости пациенту изготавливают пластиковую маску для предотвращения смещения. Маска из сетчатого материала обвивает голову и быстро затвердевает. При лечении невриномы позвоночника используются специальные опознавательные маркеры. Для удобства могут создаваться индивидуальные матрасы или кровати, повторяющие контуры тела пациента.
Встроенные рентгеновские камеры обнаруживают опухоль, а программа управляет кибер-ножом, направляя луч радиации в эту область. После нескольких секунд облучения робот меняет положение, система вновь определяет координаты опухоли и направляет пучок радиации под другим углом. Это позволяет накапливать необходимую дозу радиации для разрушения новообразования. Курс лечения подбирается индивидуально и не превышает шести дней. Длительность одной процедуры составляет от десяти минут до полутора часов.
Линейные ускорители
Линейный медицинский ускоритель — это оборудование для радиотерапии, предназначенное для наружного облучения неврином. Он использует высокоэнергетические рентгеновские лучи. При выходе из ускорителя пучок лучей адаптируется под размеры опухоли, что обеспечивает высокую точность облучения. Конфигурация луча изменяется с помощью коллиматора, состоящего из лепестков, которые блокируют часть излучения, защищая здоровые ткани. Благодаря точной фокусировке на опухоли, механической системе вращения и строгому контролю дозы, линейный ускоритель становится универсальным инструментом для лечения различных типов неврином.
Популярные модели линейных ускорителей:
- Linac;
- Elekta Synergy;
- Varian Trilogy;
- Tomo Therapy.
Как проходит процесс лечения?
Перед облучением пациент проходит подготовительный этап, включая обследование с помощью КТ и МРТ. На основе данных создается трехмерная модель органа и опухоли, на основании которой врач разрабатывает индивидуальный план лечения.
В процессе облучения уточняются следующие параметры:
- доза радиации;
- количество и угол наклона лучей;
- диаметр и форма лучей.
Во время процедуры пациент располагается на подвижной кушетке, которая может перемещаться в различных направлениях. Для максимальной точности голова пациента фиксируется с помощью стереотаксической рамки, а маска крепится к коже с помощью скоб. Для уменьшения болевых ощущений вводятся местные анестезирующие препараты. Продолжительность сеанса зависит от размера и расположения невриномы и может варьироваться от 30 минут до 1,5 часов.
Протонная терапия
В отличие от других методов радиотерапии, при лечении невриномы используется энергия протонов – положительно заряженных частиц. Протонный источник – газообразный водород. Под действием магнитного поля частицы попадают в вакуумную трубку и направляются к месту применения. Протонная терапия может проводиться с фиксированным лучом или аппаратом гентри. Фиксированный луч используется для терапии акустической невриномы. Во время процедуры пациент занимает вращающееся кресло, фиксируясь специальными креплениями. Гентри – устройство, которое направляет источник излучения и может вращаться на 360 градусов вокруг пациента за одну минуту. Больной располагается на индивидуально изготовленной кушетке.
Как проходит лечение?
Протонная терапия, независимо от местоположения и размера невриномы, включает три основных этапа.
Этапы протонной терапии:
- Подготовка – создание индивидуальных механизмов для крепления пациента. Выбор устройства зависит от расположения невриномы.
- План лечения – определение дозы облучения, формы и мощности пучков.
- Лечение – протонная терапия проводится сериями сеансов, продолжительность которых зависит от размера невриномы.
Осложнения радиотерапии
Радиотерапия может вызывать ранние и поздние побочные эффекты. Ранние осложнения проявляются во время или сразу после облучения и обычно проходят в течение нескольких недель. К ним относятся усталость и раздражение кожи, покраснение и чувствительность в местах воздействия излучения, зуд, сухость и шелушение. Остальные осложнения зависят от области облучения.
Ранние побочные эффекты:
- выпадение волос в зоне облучения;
- язвы на слизистой рта;
- затрудненное глотание;
- отсутствие аппетита;
- расстройства пищеварения;
- тошнота;
- диарея;
- проблемы с мочеиспусканием;
- отек в области облучения;
- головные боли;
- ограниченная подвижность нижней челюсти;
- неприятный запах изо рта.
К поздним побочным эффектам относятся осложнения, возникающие спустя месяцы или годы после радиотерапии, включая нарушения работы жизненно важных органов. Риск осложнений повышается у пожилых пациентов, при наличии хронических заболеваний и предыдущих операциях.
Помощь при осложнениях от радиотерапии
При местных реакциях на коже рекомендуется использовать средства для уменьшения воспаления и восстановления кожи. Препарат следует наносить тонким слоем на пораженный участок.
Препараты для уменьшения воспаления и восстановления кожи:
- метилурациловая мазь;
- мазь солкосерил;
- гель пантестин;
- облепиховое масло.
Следует избегать одежды, плотно прилегающей к облученным участкам, и предпочитать свободную хлопчатобумажную одежду. На улице необходимо защищать пораженную кожу от солнечных лучей.
При радиотерапии могут пострадать слизистые оболочки гортани, глотки и пищевода. У пациента может возникнуть сухость во рту, болезненные ощущения при глотании и язвы в ротовой полости. Для облегчения состояния рекомендуется полоскание рта отварами ромашки или календулы. Из рациона следует исключить острые, соленые и кислые продукты, так как они могут раздражать слизистую. Рекомендуется употреблять блюда, приготовленные на пару или с добавлением масла.
Рекомендации по питанию после радиотерапии:
- есть небольшими порциями 4-5 раз в день;
- продукты должны быть калорийными;
- при затруднениях с глотанием употреблять питательные смеси в виде напитков;
- питание должно быть сбалансированным и включать белки, жиры и углеводы в соотношении 1:1:4;
- пить много жидкости (2,5-3 литра в день);
- разнообразить питье фруктовыми соками, чаем с молоком и травяными напитками;
- между приемами пищи употреблять йогурты, кефир и молоко.
Для быстрого восстановления после радиотерапии пациентам рекомендуется больше отдыхать и проводить время на свежем воздухе. Необходимо избегать стресса и волнений. Важно отказаться от курения и алкоголя.
Связь с врачом после радиотерапии
Через месяц после завершения курса радиотерапии врач должен провести осмотр и неврологическое обследование. Для оценки результатов назначаются магнитно-резонансная или компьютерная томография.
Симптомы, при которых необходимо обратиться к врачу:
- признаки инфекции (высокая температура, озноб, лихорадка);
- сохраняющаяся на протяжении двух дней после выписки тошнота и рвота;
- судороги;
- приступы нечувствительности;
- учащенное сердцебиение;
- головные боли и другие виды боли, не поддающиеся лечению обезболивающими.
Последствия невриномы
Последствия невриномы зависят от ее локализации и размеров. Небольшие опухоли, подвергшиеся радиотерапии, обычно не вызывают серьезных осложнений. Однако крупные невриномы, оказывающие давление на участки головного или спинного мозга, могут приводить к различным осложнениям.
Последствия неврином:
- односторонняя или двусторонняя потеря слуха;
- паралич лицевого нерва;
- параличи;
- нарушения работы мозжечка;
- синдром внутричерепной гипертензии.
Односторонняя или двусторонняя глухота
Глухота возникает из-за необратимого повреждения слухового нерва, что случается редко. В большинстве случаев слух восстанавливается полностью или частично. Однако при крупных невриномах или запоздалом обращении к специалисту некоторые волокна могут быть повреждены необратимо. Длительное сжатие нерва шванномой приводит к атрофии его волокон. В таких случаях даже после удаления невриномы слух не восстанавливается. Если шваннома односторонняя, снижение слуха наблюдается только с одной стороны. В 5% случаев акустических шванном наблюдается двустороннее снижение слуха.
Парез лицевого нерва
Запущенные случаи невриномы почти всегда повреждают лицевой нерв, что может проявляться полным поражением или затрагиванием отдельных ветвей, таких как стременной или большой каменистый нерв.
Признаки пареза лицевого нерва:
- асимметрия лица (сглаживание носогубной складки, различия в размере глазных щелей);
- утрата вкусовых ощущений;
- нарушение слюноотделения (избыточное выделение слюны на стороне поражения);
- сухость глазного яблока на пораженной стороне.
Эти симптомы возникают из-за сжатия лицевого нерва или его ветвей. Длительное сжатие может привести к атрофии нерва и утрате его функций.
Недостаточность функций лицевого нерва — распространенное послеоперационное осложнение, наблюдаемое у 40% пациентов после операции. Однако это не всегда полный паралич, а потеря отдельных функций. Чаще всего страдает мускулатура лица, утрата вкусовых ощущений встречается реже.
Парезы и Параличи
Эти осложнения возникают при шванномах спинного мозга. Паралич — это полное отсутствие движений в конечностях, а парез — ослабление произвольных движений. Оба состояния развиваются из-за сжатия спинного мозга растущей невриномой. При незначительном сжатии могут возникать парезы, а при более серьезном — параличи.
Парез или паралич могут затрагивать одну конечность, что приводит к моноплегии или монопарезу. Если поражены обе верхние или нижние конечности, это называется параплегией или парапарезом. Кроме отсутствия или снижения движений, наблюдаются ригидность мышц в пораженной конечности и трофические изменения.
При невриномах головного мозга (особенно на третьей стадии) развиваются парезы мышц неба, голосовых связок и глазодвигательных мышц, что проявляется в нарушениях речи, глотания и расстройствах зрения.
Мозжечковые расстройства
Это осложнение проявляется нарушениями равновесия и походки на последней стадии невриномы слухового или тройничного нерва. Когда опухоль превышает 2-3 сантиметра, она начинает давить на мозжечок, который отвечает за координацию движений и поддержание равновесия. Сжатие мозжечка приводит к сбоям в этих функциях.
Чтобы компенсировать потерю устойчивости, человек может широко расставить ноги и использовать руки для балансировки. Это состояние называется мозжечковой атаксией и развивается значительно позже вестибулярных расстройств, возникающих при невриноме слухового нерва.
Синдром внутричерепной гипертензии
Это осложнение возникает при крупных неоперабельных невриномах головного мозга, чаще всего слухового и тройничного нервов. На третьей стадии, когда опухоль достигает значительных размеров, она сжимает желудочки мозга, блокируя циркуляцию цереброспинальной жидкости. В результате жидкость, вырабатываемая оболочками мозга, не оттекает и накапливается, что приводит к повышению внутричерепного давления и может вызвать «водянку» мозга.
Признаки внутричерепной гипертензии:
- головная боль;
- тошнота и рвота;
- нарушения зрения;
- расстройства сознания;
- судороги.
Вопрос-ответ
Как понять, что у тебя невринома?
Для невриномы головного мозга характерны нарушения слуха, проблемы с жеванием пищи из-за выраженной слабости мышц, боли в области лица, чувство онемения, головная боль, тошнота и рвота.
Почему появляется шваннома?
Шваннома образуется вследствие чрезмерного размножения шванновских клеток в неврилемме. Причины процесса усиленного деления остаются неизвестными. Значимыми факторами считаются ионизирующая радиация.
Что является причиной возникновения шванном?
Что вызывает шванномы? Одиночные шванномы являются наиболее распространённым типом и чаще всего возникают спонтанно по неизвестным причинам. Однако определённые генетические мутации могут вызывать такие заболевания, как шванноматоз, нейрофиброматоз 2 типа и синдром Карни, которые связаны с множественными шванномами.
Каковы симптомы шванномы на ноге?
Шваннома — это, как правило, плотное образование, имеющее чёткую границу со здоровыми тканями. Оно может быть окружено и отделено капсулой; на разрезе могут обнаруживаться кисты. Прорастание в расположенные рядом мягкие ткани для шванномы нехарактерно. Растёт опухоль медленно, метастазов не формирует.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Если вы испытываете постоянные головные боли, потерю слуха или другие необычные ощущения, не откладывайте визит к врачу. Раннее выявление невриномы может значительно улучшить прогноз лечения.
СОВЕТ №2
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к опухолям или наследственные заболевания. Это поможет выявить невриному на ранних стадиях, когда лечение наиболее эффективно.
СОВЕТ №3
Обсудите с врачом все доступные варианты лечения. Невринома может требовать различных подходов, включая наблюдение, хирургическое вмешательство или радиотерапию. Важно выбрать метод, который наилучшим образом соответствует вашему состоянию здоровья.
СОВЕТ №4
Поддерживайте здоровый образ жизни. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек могут укрепить вашу иммунную систему и снизить риск развития различных заболеваний, включая опухоли.